Боли в крестце не считаются самостоятельной патологией. Болезненность имеет свои причины, которые иногда установить непросто. Если у человека боли в пояснично-крестцовом отделе позвоночного столба, то снизится двигательная активность больного, ему будет дискомфортно. Сегодня вы узнаете, каковы причины боли в пояснице у женщин, у мужчин, что надо делать для того, чтобы устранить болевые ощущения.
Боли в крестцовом отделе позвоночника свидетельствуют о патологических изменениях в опорно-двигательном аппарате. Сильные перегрузки спины, травматизация способствуют болевому синдрому в пояснично-крестцовом отделе позвоночника. Боль в крестцовом отделе позвоночника у женщин может появиться из-за патологий внутренних органов, такой болевой синдром является сигналом развития патологического процесса.
Если болит пояснично-крестцовый отдел позвоночника, то причины такой боли заключаются в том, что:
- Сжаты нервные корешки из-за травм поясничного отдела позвоночника, травмирован таз. Боль в крестцовой зоне проявится через долгий срок после того, как человек упал.
- У пациента наблюдаются тромбофлебитные изменения, существуют иные патологии сосудов.
- Происходят дистрофические, дегенеративные изменения позвоночного столба из-за нарушенного водного и солевого метаболизма. Они происходят из-за неправильной осанки, длительного сидения, тяжелого физического труда. Такая перегрузка приводит к смещению позвонков, возникают ноющие боли.
- Развиваются онкологические процессы. Часто метастазирование вызывает повреждение крестцовой области.
- В организме происходят воспалительные процессы, вызванные инфекцией.
- Люди находятся в депрессивном состоянии, они страдают от длительного стресса.
- Существуют патологии желудочно-кишечного тракта (ЖКТ).
- Женщина беременна либо у нее месячные, гинекологическая патология, опущена или выпадает матка, нарушен гормональный фон.
- У мужчины воспалена простата, боли иррадиируют в нижнюю конечность, могут быть в копчике.
- Остеопорозные изменения приводят к деструкции костных тканей, поэтому болит крестец.
- Обострен колит, из-за дисфункции кишечника накопившийся кал приводит к боли в пояснице.
Если возникает болевой синдром поясничного отдела позвоночника, то часто причиной является остеохондроз. Пациента болит спина в области крестца, поясницы, болевые ощущения иррадиируют в нижние конечности. В спине человек почувствует перенапряжение, она будет скованной. Иногда чувствительность нарушается. Такое напряжение приведет к тому, что позвоночник потеряет гибкость, двигательная активность затруднится.
Боль в крестцовом отделе позвоночника и пояснице возникнет тогда, когда человек чихает, кашляет, резко повернулся, долго находится в неудобной позиции, поднимает тяжелые предметы. Меньше станет болеть при принятии горизонтальной позиции. Также снизит болевой синдром позиция на четвереньках, еще можно сидеть на корточках и согнуть ноги в коленных суставах либо полежать на боку.
Иррадиировать боли при грыже станут в пах, ноги. Они усилятся утром, в вечернее время утихнут, могут уменьшиться после того, как человек походил. Когда человек болен тромбофлебитом, у него поражены вены тазовой, подвздошной зоны, то также в поясничной и крестцовой зоне будет болеть. Еще болевой синдром проявится тогда, когда расширена сигмовидная кишка, примыкающая к крестцовой кости. Она расширяется из-за скопившегося кала либо при воспалениях кишечного тракта.
Болевой синдром поясничного сегмента проявится при травмировании, когда произошел ушиб поясницы. Возникнет спазм миоволокон поясницы и крестца. Человек вынужден принять нефизиологическую позицию для снижения интенсивности боли. После травмы боль пройдет за двое суток, больному требуется постельный режим, врачебная консультация.
Иногда у пациента заболит в правой или в левой стороне. Это свидетельствует о воспалительном процессе крестцового и подвздошного сочленения, плохо кровоснабжаются ноги, смещены тазовые кости. У больного нарушена походка, болят мышцы ног, возникают судороги. При смещении правой стороны тазовой зоны больной похудеет, у него возникнет понос, нарушится функция органов ЖКТ. У женщины возникают гинекологические проблемы.
Если смещен таз с левой стороны, то нарушится функция легких, сердца, снизится иммунитет, возникнет запор, появится лишняя масса тела. Если у женщины односторонний болевой синдром в крестцовой области, то, вероятно, у нее существуют злокачественные новообразования матки. У мужчины при болях с одной стороны крестца и иррадиацией в нижнюю конечность высока вероятность развития хронически протекающего простатита.
Болевой синдром, одномоментно проявляющийся в копчиковой и крестцовой зоне, часто связан с воспалительным процессом сочленений копчика и крестца либо была травма. Травмирование, которое случилось раньше, приведет к тому, что сформируется костная мозоль. Она вместе с солевыми отложениями является причиной тугоподвижности сустава. Пациент не способен изменить позицию тела, когда он встает с постели, то выпрямляется с трудом.
Если позвоночный столб имеет аномальное строение, боли внезапно могут появиться тогда, когда:
- Больной наклоняется в стороны.
- Повышена нагрузка на позвоночник.
- Человек упал с высоты.
- Совершено резкое неосторожное движение.
Болевой синдром ноющего характера возникнет при спондилолистезе, при котором смещается 5 позвонок поясницы. Такие болевые ощущения еще наблюдаются при воспалении, травме ягодиц, связок крестца, подвздошной зоны. У мужчины ноющие боли развиваются при хроническом простатите.
Болевой синдром у женщины связан с патологиями женской половой системы, наблюдается:
- при заднем параметрите (боль усилится при физических перегрузках);
- ослабленных связках, поддерживающих матку;
- наружном эндометриозе (боль проявляется циклично, усилится при месячных);
- неправильной позиции матки, когда она выпадает, отклонена кзади, опущена. Боль усилится после долгой ходьбы, а также если долго стоять;
- при онкологических процессах в матке.
Болевые ощущения крестцовой зоны еще возникают из-за попадания в организм инфекции, например, вызваны стафилококком или палочкой Коха. Человек будет страдать от такой боли постоянно, но она не будет интенсивной.
Часто метастазирование поражает крестец, первоначально источник метастаз находится:
- в легких;
- почках;
- желудке;
- молочной железе;
- щитовидке, простате;
- кишечном тракте.
Будет болеть в крестце тогда, когда кости станут хрупкими (при остеопорозе) или мягкими (при остеомаляции). Иногда болей может не быть. Как правило, боль будет тупой, несильной, но продолжительной.
Перед тем как начать лечение, надо выяснить причину болевого синдрома, для этого проводятся диагностические мероприятия. К какому врачу обратиться? Проконсультироваться можно у специалиста в области неврологии, ортопедии, гинекологии, урологии, травматологии, мануальной терапии. Лечебные меры длительные, применяют разные методы снижения и устранения болевых ощущений крестцовой и поясничной зоны.
Лечат медикаментами (блокадами, обезболивающими, противовоспалительными препаратами). Еще лечить боль надо массажными, физиотерапевтическими процедурами, иглорефлексотерапией, лечебной физкультурой. Этими способами устранится спазмирование мышц, улучшатся микроциркуляторные процессы, разблокируются позвоночные сегменты.
Если причина болевого синдрома неясна, то сначала измеряется температурный параметр, он покажет присутствие воспалительного процесса, инфекционной патологии. Определяют сопутствующую симптоматику, вызывают доктора и обследуются. Если первопричина установлена, то принимают нестероидный препарат, снимающий воспаление. Лечатся Диклофенаком, Ибупрофеном. Воспалительный процесс устранится, снизится боль.
Также назначают лекарства, уменьшающие боль, они нормализуют микроциркуляцию, восстановят нейроны. Лечат больного таблетками, мазями, гелями. Устраняют воспалительный процесс и спазмы Новокаином, Лидокаином, Кортизоном, Дексаметазоном и иными лекарствами. Одноразово принимают диуретик. Лечатся Верошпироном, он устранит отечность, усилит микроциркуляторные процессы. Стягивают с помощью полотенца или специального пояса поясничную область, она зафиксируется, мышцы с костями будут в стабильном положении.
Обращаются к доктору для последующей диагностики и лечебных мер. Важно помнить, перед тем, как проводить мануальные способы лечения на позвоночнике, мануальный терапевт обязан направить больного на компьютерную или магнитно-резонансную томографию. Если диагностирована межпозвоночная грыжа большого размера, то показана операция. Грыжа удаляется, нервные корешки восстановятся, боль пройдет.
Не следует нагревать болезненную зону, воспалительный процесс обострится из-за того, что приток крови усилится. Не надо устранять болевой синдром при неясной причине. Иначе будет спровоцирована деструкция костей, мышечные ткани станут раздраженными при движении во время отсутствующей симптоматики. Нельзя выполнять вправление позвонков без диагностики и выяснений причин блокирования позвоночника.
Чтобы позвоночный столб и мышцы около позвонков правильно расслаблялись, надо спать на ортопедическом матрасе, под коленные суставы кладут валик. Находиться на постельном режиме длительный период не следует, поскольку мышцы станут ослабленными, проблема усугубится. Даже при сильной боли желательна небольшая физическая активность.
Не следует терпеть болевые ощущения, заниматься самолечением, это только усугубит проблемы со здоровьем. Надо срочно обратиться к специалисту, тогда патологические изменения в организме можно приостановить и устранить, человек не утратит работоспособность.
источник
Копчик представляет собой отдел, который завершает позвоночник. Он крепится к крестцу полуподвижным соединением. На самом деле эти позвонки представляют собой рудимент – у животных они отвечают за функционирование хвоста, однако у современного человека хвоста нет, но копчик остался. Копчик является частью тазовой чаши и состоит из нескольких позвонков, которые не разделены между собой. Получившаяся кость выполняет важные функции в организме человека – к копчику крепятся многие мышцы, а также он вместе с крестцом отвечает за распределение нагрузки в организме. Стоит знать, что боли в копчиковой кости именуются кокцигодинией, а в крестце – саркодинией.
Существует множество причин, которые могут спровоцировать боли в копчике и крестце. Это, например, патология опорно-двигательного аппарата, болезни внутренних органов и даже проблемы с обменом веществ. Если вы столкнулись с неприятными ощущениями в копчике и крестце, стоит узнать, какова причина дискомфорта конкретно в вашем случае.
Болит копчик и крестец чаще всего оттого, что человек получил травму. Это может быть ушиб, если удар оказался не очень сильным, а также перелом, вывих или трещина. В этих случаях медлить с посещением доктора не стоит, ведь неправильное сращивание костей или невылеченные вывихи грозят стать причиной существенных осложнений в будущем, а также того, что болевой синдром будет мучить вас постоянно.
Так именуется состояние, когда волос со спины проникает внутрь тканей, что обеспечивает свободный доступ для бактерий. Тогда в области копчика формируется скопление лейкоцитов, в итоге прорывающееся наружу в виде свища. Симптоматика такого заболевания, когда появляется боль в области копчика и крестца, довольно яркая:
- очень сильные боли в пораженной области;
- больное место краснеет и опухает;
- когда содержимое гнойника выходит наружу, наблюдаются пустоты, «ходы»;
- иногда растет температура тела.
Такое состояние требует врачебного вмешательства, поскольку, будучи запущенным, чревато воспалениями и осложнениями.
В области копчика и крестца часто появляются опухоли, которые называются тератомами. Они провоцируют тупые боли в области крестца и копчика и являются доброкачественными образованиями. Такие опухоли возникают из зародышевых клеток, в их составе часто есть ногти и волосы. Чаще подобные состояния диагностируют у детей, но иногда такое случается и со взрослыми людьми.
Избыточный вес всегда представляет повышенную нагрузку на позвоночный столб. В этом случае при сидении боли в крестце и копчике частое явление, они возникают и при физических нагрузках, и нередко могут быть очень сильными. Как правило, болевой синдром появляется сам по себе, является довольно сильным, а спустя некоторое время проходит. Но вместе с этим копчиково-крестцовые боли приобретают хронический характер.
Диагностика состояния будет начинаться с опроса и осмотра пациента. Доктор определит, есть ли избыточный вес, уплотнения в нижних отделах спины, покраснения, повышения температуры определенных участков кожи и пр. После этого врач-невролог может отправить вас на:
- УЗИ;
- КТ;
- МРТ;
- рентген.
Также дополнительно назначаются анализы крови и другие исследования, если подозрение падает на проблемы, связанные с внутренними органами, боль из которых иррадиирует в нижние отделы спины. Чтобы боли в пояснице, копчике и крестце не приобрели хронический характер, а вы не запустили свое состояние, обратитесь к доктору, который определит причину болей и назначит соответствующее лечение.
Если у вас будет обнаружена проблема с опорно-двигательным аппаратом или патология позвоночника, к примеру, остеохондроз, вам будет назначен целый комплекс лечебных процедур, а также медикаменты, прием которых позволит улучшить самочувствие. Если же проблема в другом, врач оценит ваше состояние и подберет адекватную тактику лечения.
Лечение болей в крестце и копчике часто подразумевает прохождение курса физиопроцедур. Это может быть лазеротерапия, магнитотерапия, воздействие токами и проч. Такие процедуры позволяют воздействовать непосредственно на больную область и ускорить процесс выздоровления.
Если проблема в патологии позвоночника, вам нужно будет принимать лекарства, чтобы остановить дегенеративные и воспалительные процессы. Врач выпишет вам:
- хондропротекторы, которые улучшают состояние хрящевой и костной ткани;
- противовоспалительные;
- обезболивающие;
- миорелаксанты для снятия мышечного напряжения и ослабления неприятных ощущений.
Кроме этого по решению доктора могут понадобиться другие медикаменты.
Если вы не знаете, что делать, если болит крестец и копчик, выход из ситуации можно найти в применении специальных подушек. Такие приспособления позволят вам находиться в сидячем положении столько, сколько это нужно – к примеру, спокойно досидеть до конца рабочего дня за компьютером. Все дело в том, что такие подушки позволяют минимизировать соприкосновение копчика с жесткой поверхностью стула и снизить болевой синдром или же полностью его устранить. Подушки заметно уменьшают нагрузки на поясничный и копчиковый отдел позвоночного столба и способствуют скорейшему выздоровлению.
источник
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Крестец – отдел позвоночника, расположенный между поясничным отделом и копчиком. Он представляет собой одну кость, образованную пятью сросшимися позвонками. Боли в крестце (сакродиния) – самые сильные боли из всех, возникающих в позвоночнике.
Женщины испытывают боль в крестце чаще, чем мужчины. Причина этого в том, что женские позвоночники вообще менее прочны, чем мужские, и с большим трудом переносят физические нагрузки. А нагрузки на крестец у женщин во время беременности и при менструациях весьма интенсивны.
Поводом к возникновению болей в спине при остеохондрозе могут стать резкие неловкие движения, кашель, чихание, физические усилия при подъеме тяжестей, длительное нахождение в неудобной позе.
Боли при остеохондрозе имеют свойство уменьшаться в горизонтальном положении. Иногда для уменьшения боли пациент принимает вынужденное положение: сидя на корточках, стоя на четвереньках, или лежа на боку, согнув ноги в коленях.
Боли в крестце и пояснице могут возникать также при межпозвоночной грыже нижних поясничных позвонков. Эти боли также отдают в нижние конечности или в паховую область. Спина болит сильнее в первой половине дня, а к вечеру боль уменьшается. Стихает боль и после ходьбы; пациенты, встав утром с постели, вынуждены «расхаживаться».
Причиной боли в крестце и пояснице может стать и тромбофлебит, если поражены тазовые и подвздошные вены.
Кроме того, боль в крестце и пояснице может быть связана с расширением отдела сигмовидной кишки, примыкающего к крестцу. Такое расширение образуется при скоплении каловых масс (образовании «каловых камней») или при колите – воспалении сигмовидной кишки.
Пациент не может быстро сменить позу: вставая со стула, ему трудно распрямиться, а при длительном стоянии – трудно нагнуться. Боли, испытываемые при этом, чаще носят тупой, монотонный характер, но бывают и острыми, приступообразными. При этом на рентгеновских снимках изменения в области крестцово-копчикового сочленения часто незаметны.
Иногда пациенты жалуются на боли с одной стороны крестца. Эти боли вызваны воспалением или повреждением крестцово-подвздошного сочленения (парного сустава, соединяющего крестец с подвздошной костью с двух сторон, справа и слева). Нарушения функции этого сочленения сопровождаются смещением костей таза и нарушением кровоснабжения ноги (правой или левой, в зависимости от локализации процесса).
При этом, кроме болей в крестце, отмечается нарушение походки (прихрамывание), боли и судороги в мышцах ноги.
Если крестец болит справа, т.е. смещены правые отделы таза, это отражается на всем организме: больной худеет, у него нарушается деятельность желудка, печени и кишечника. Появляется диарея (понос). У женщин часто возникают гинекологические заболевания.
Смещение левых отделов таза (крестец болит слева) сопровождается снижением иммунитета, нарушением сердечной и легочной деятельности. Пациент полнеет, страдает запорами.
У женщин существует и еще одна причина для возникновения односторонних болей в крестце – рак матки.
А у мужчин односторонние боли в крестцовой области, отдающие в ногу, возможны при хроническом простатите.
Наиболее часто крестец поражается метастазами рака, локализующегося первично в следующих органах:
- почки;
- легкие;
- молочная железа;
- желудок;
- кишечник;
- предстательная железа;
- щитовидная железа.
Поражение крестца возникает в тех случаях, когда раковая опухоль вначале развивалась бессимптомно, ничем не проявляясь. И лишь в поздней стадии развития рака, когда опухоль уже дала метастазы, появляются боли в крестце. Эти боли имеют характер постоянных, ноющих. Они усиливаются ночью? и не уменьшаются после отдыха.
Такие же боли отмечаются при других злокачественных опухолях крестца – лимфоме и миеломе.
Боли в крестцовой области могут быть вызваны внедрением возбудителей инфекционных заболеваний, например, туберкулеза или стафилококковой инфекции (последняя вызывает появление гнойников).
Больные при этом жалуются на постоянную, не слишком сильную боль в крестце, которая не прекращается даже во время отдыха, а при движениях усиливается.
У мужчин, особенно в пожилом возрасте, боли в крестце могут быть связаны с заболеваниями предстательной железы – хроническим простатитом или раком с метастазами в крестец.
Ноющие крестцовые боли при хроническом простатите могут быть односторонними (крестец болит справа или слева) или распространяться на весь крестец. Боли сопровождаются выраженными симптомами простатита: затруднением и жжением при мочеиспускании.
При раке предстательной железы постоянные боли в крестце могут и не сопровождаться нарушениями мочеиспускания.

При размещении плода внутриутробно в затылочном положении на крестец беременной женщины постоянно давит затылок растущего ребенка. Это также вызывает крестцовые боли.
Могут возникнуть боли в крестце и при смене положения плода. В этом случае боль связана с повышенным напряжением мышц, прикрепляющихся к крестцу.
Если пациент жалуется на боли в крестце, а причин заболевания не удается установить при самом тщательном обследовании, можно думать о стрессовой (психогенной) крестцовой боли. Эта боль вызвана не физическими причинами, а повышенными психоэмоциональными нагрузками. При этом пациент испытывает не вымышленные, а реальные страдания. Характер болей в крестце при этом может быть самым различным.
Установить диагноз стрессовых болей поможет подробнейший расспрос больного о его заболевании и жизненных обстоятельствах.
Физиотерапевтические процедуры, такие, как УВЧ, СМТ (воздействие синусоидальными токами) и др., помогают при болях в крестце ускорить выздоровление за счет устранения воспаления и отечности. Физиотерапия способствует также восстановлению объема движений в пояснице и ягодичных мышцах.
Выбор физиотерапевтической процедуры индивидуально для каждого больного осуществляет врач-физиотерапевт.
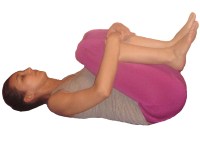
Вот, например, комплекс упражнений на растяжку. Делать их нужно спокойно, ритмично, в такт собственного дыхания. В начале занятий каждое упражнение повторять 10 раз, а каждую неделю увеличивать число повторов на 3-5 раз.
Упражнение 1
Лежа на полу на спине, согнуть ноги в коленях. Притянуть согнутые колени руками к груди, следя за тем, чтобы поясница не отрывалась от пола.
Упражнение 2
Лежа на полу на спине, согнуть в колене одну ногу, а другую оставить вытянутой. Обхватить согнутую ногу руками и притянуть к груди. Разогнуть ногу и повторить упражнение с другой ногой.
Упражнение 3
Стоя на полу на коленях, согнуть спину, опуская при этом голову вниз. Затем медленно, плавно поднять голову и слегка запрокинуть ее. Спина при этом должна прогибаться в противоположную сторону, а живот – втягиваться.
При любых болях, локализующихся в крестце, запрещаются резкие движения и повышенные физические нагрузки.
Для укрепления костей и мышц необходимо полноценное питание, содержащее достаточное количество витаминов и минеральных веществ, прежде всего кальция. Нужно включить в ежедневный рацион питания кисломолочные продукты, фрукты (и сухофрукты), овощи, зелень, орехи.
Для уменьшения болей в крестце и снятия напряжения мышц спины рекомендуется ношение пояснично-крестцового полужесткого корсета. Он ограничивает объем движений позвоночника в поясничном отделе и в пояснично-крестцовом сочленении. Таким образом позвоночнику обеспечивается покой, а это способствует выздоровлению.
Корсет подбирают по размеру. Надев корсет под одежду, пациент может свободно передвигаться, ходить на работу и т.д. Когда боль в крестце исчезнет, пользование корсетом можно прекратить. И наоборот: при повторном возникновении болей нужно вновь надевать корсет.
источник
Копчик – это нижний отдел позвоночного столба, состоящий из 4-5 сросшихся позвонков. Боли в копчиковой области, которые еще принято называть аноректальными, встречаются чаще у представительниц женского пола зрелого возраста. Причины боли в пояснице и копчике могут быть различными. Чаще всего неприятные ощущения возникает вследствие защемления седалищного нерва. Определить точный характер кокцигодинии (боль в копчике) можно лишь с помощью тщательного комплексного обследования.
Если одновременно наблюдаются болезненные ощущения в области поясницы и копчике, то наиболее вероятными причинами аноректальной боли являются следующие патологические состояния:
- Остеохондроз. В таком случае кокцигодиния возникает в лежачем положении. А из-за уменьшения высоты между позвонками, возможна компрессия сосудов, нервов, мышц, что также проявляется ярко выраженным болевым синдромом.
- Деформирующий спондилез. При костном разрастании, сопровождающемся обызвествлением связок, происходит сужение межпозвоночного канала, на нервные корешки оказывается сильное давление. Это проявляется аноректальной болью, нарушением чувствительности, перемежающей хромотой.
- Травмы копчика. Травмирование копчика – это распространенное явление, которое может легко возникнуть в результате обычного падения. В таком случае наблюдаются боли между поясницей и копчиком, которые могут быть как ноющими, так и острыми. Часто неприятные ощущения иррадиируют в паховый район, анус. Болевой синдром наблюдается постоянно, дополняется частыми позывами в туалет.
- Мышечные спазмы. Миалгия доставляет множество неудобств и может возникнуть вследствие гиподинамичного образа жизни, сильных физических нагрузок, длительного неудобного положения тела. Мышечный спазм приводит к ограничению подвижности в пояснично-крестцовом отделе, в результате чего больной ощущает постоянную острую боль, отдающую в область паха и промежности, нижние конечности.
- Межпозвоночная грыжа. Вследствие сдавливания корешков в спинном мозге развивается люмбалгия – сильная боль в районе поясницы, которая отдает в копчик, способна усиливаться при резких движениях, поворотах, наклонах. В лежачем положении болезненные ощущения стихают. Кокцигодиния возникает, если происходит выпячивание диска в нижнем отделе позвоночника. Сопровождается онемением ягодиц и нижних конечностей, слабостью, нарушением чувствительности.
- Геморрой. Расширение вен прямой кишки или анальные трещины, возникшие вследствие сильных физических нагрузок, частых запоров или сидячего образа жизни, проявляется резкой пульсирующей болью, усиливающейся во время опорожнения кишечника или после длительного сидения. Для геморроя характерно анальное кровотечение, зуд, жжение в области ануса.
- Опухоли. В крестцово-копчиковой области могут образовываться доброкачественные опухоли, нередко перерождающиеся в злокачественные новообразования. Также иногда в копчике возникают метастазы опухолей, расположенных в соседних органах. Карциномы могут возникать в прямой кишке, возле заднего прохода. Первое время патология проявляется дискомфортом, который постепенно перерастает в боль. Болевой синдром сначала имеет ноющий характер, а затем его интенсивность увеличивается. При раке прямой кишки помимо боли возле копчика наблюдается ухудшение общего состояния, резкое снижение массы тела, гипертермия. Иногда возникает анальное кровотечение.
Если боль в пояснице отдает в копчик, то это также может свидетельствовать о воспалительных процессах, заболеваниях мочеполовой системы. Иногда причины болезненности в области копчика носят физиологический характер, возникая вследствие частого и долгого сидения на мягкой мебели, излишнего веса тела, ношения тесной одежды, стрессов.
Выделяют дополнительные причины боли в пояснице и копчике у женщин. К ним можно отнести эндометриоз, беременность и роды. Эндометриоз – это женское заболевание, при котором клетки эндометрия разрастаются за пределы матки. Во время месячных организм отторгает отмершие клетки, что сопровождается болезненными ощущениями, жжением в половых органах. По окончанию менструации симптоматика исчезает. Аноректальные боли часто наблюдаются у женщин в период беременности вследствие воздействия следующих факторов:
- Повышенная нагрузка на нижний отдел позвоночника из-за стремительного роста матки.
- Образование геморроидальных узлов.
- Смещение органов.
- Перестройка тазовых костей.
- Неправильное положение плода в утробе, большие размеры ребенка.
- Патологии мочевыделительной системы, воспаления.
Боль выше копчика, ниже поясницы у женщин – это нередкое явление после родов. Причиной этого являются послеродовые травмы, такие как опущение промежности, кровоизлияние, сильное разгибание или другая деформация копчика. Еще одной причиной кокцигодинии у женщин являются различные гинекологические болезни, сопровождающиеся воспалительным процессом.
При появлении болевых ощущений в районе копчика необходимо обратиться к терапевту, который назначит ряд обследований, позволяющих выявить причину патологического явления. С целью обнаружения проблемы могут назначаться такие диагностические мероприятия:
- Пальпация. Сразу после опроса пациента врач проводит физиологический осмотр, после чего ощупывает болезненный участок. Часто применяется ректальная пальпация, с помощью которой можно обнаружить подвижность копчика, наличие новообразований. Также таким образом можно обнаружить геморрой, анальные трещины.
- Рентгенография. Простой, но эффективный метод диагностики патологий позвоночника, травм копчика.
- КТ, МРТ. Томография позволяет подробно оценить состояние позвоночного столба и рядом расположенных структур. С ее помощью можно выявить наличие новообразований, воспалительных процессов.
- УЗИ органов малого таза. Способствует определению размеров внутренних органов, показывает наличие спаек, защемление нервов, мягких тканей.
- Анализы крови. Такие исследования позволяют обнаружить наличие в организме воспалительных процессов.
В зависимости от клинической картины, может понадобиться проведение дополнительных диагностических мероприятий, консультация специалистов смежных направлений.
Для быстрого купирования выраженного болевого синдрома, локализующегося в области поясницы и копчика, можно воспользоваться следующими медикаментозными препаратами:
- Ибупрофен. Относится к группе НПВС, обладает обезболивающим и противовоспалительным эффектом. Выпускается в нескольких формах: уколы, таблетки, мазь. Противопоказан при беременности, язвенной болезни, нарушении свертываемости крови.
- Напроксен. Препарат группы НПВС, который назначается для лечения мышечных патологий, устранения боли, воспалений и отечности. Гель следует наносить на болезненный участок 4-5 раз в день. Противопоказаний почти нет.
- Диклофенак. Это обезболивающее, противовоспалительное средство, отличающееся доступностью и эффективностью. Применение лекарства отличается в зависимости от формы выпуска. Гель наносится на пораженный участок 4-5 раз в день, таблетки принимаются после еды по 1 штуке 2-3 раза на день, а инъекции ставятся в ягодицу по мере возникновения боли.
- Новокаин (Лидокаин). Обезболивающая блокада ставится ближе к копчику, в место локализации боли. Новокаин снимает спазмы, купирует болевые ощущения, способствуя со временем полному выздоровлению.
Купировать боль выше копчика можно с помощью различных обезболивающих мазей и гелей (Вольтарен, Гидрокортизон), компресса из настойки валерианы или йодной сетки на ночь. Если боль не прошла или спустя некоторое время вернулась назад. То следует обратиться к врачу для подбора комплексного лечения.
После того, как болевой синдром был купирован, врач подбирает комплексное лечение в зависимости от причины кокцигодинии. Терапия подразумевает собой применение медикаментозных препаратов, устраняющих симптоматику (спазмолитики, НПВС, хондропротекторы, кортикостероиды и прочие). Часто назначаются слабительные средства растительного происхождения, облегчающие процесс дефекации.
Помимо медикаментозной терапии прописываются физиопроцедуры. При боли в области копчика чаще всего рекомендуется лазерная терапия, электрофорез, электролечение, лечебные грязи.Физиопроцедуры способствуют устранению воспалительных процессов, уменьшают симптоматику и способствуют выздоровлению.
Для достижения лучшего результата врач выписывает направление на лечебный массаж и подбирает гимнастический комплекс, основываясь на тяжести течения основного заболевания. В качестве вспомогательного метода лечения может рекомендоваться мануальная терапия, народные средства, иглоукалывание. В случае если боль в копчике вызвана опухолью или серьезной травмой, проводится операция.
Боль внизу поясницы почти у копчика могут быть вызваны рядом патологических состояний, связанных с опорно-двигательным аппаратом или внутренними органами. В редких случаях неприятные ощущения носят физиологический характер и проходят самостоятельно. Выявить точную причину и полностью избавиться от кокцигодинии можно только, обратившись к специалисту. Самостоятельно можно лишь временно купировать болевой синдром.
источник
Крестец – последний позвонок, соединяющийся с копчиком. Если болит крестец при сидении, что является довольно распространенным явлением, причиной этому может быть непосредственно копчик, который меняет свое расположение при передвижении (когда человек может садиться и вставать). Именно поэтому при возникновении болезненных ощущений в этом месте стоит обратиться за помощью к специалисту для диагностики, поскольку это может свидетельствовать о появлении серьезных проблем со здоровьем.
Боли в крестце (сакродиния) при сидении могут возникать вследствие перенесенных трав последних позвонков. Это явление довольно распространенное среди людей, занимающихся спортом, а также увлекающихся активным отдыхом – конный и велосипедный спорт и тому подобное. В результате полученных микротравм формируется костная мозоль, начинается процесс отложения солей и значительно снижается кровообращение там, где копчик присоединяется к крестцу.
Для ушиба этого отдела позвоночника достаточно просто упасть, например, на обледеневшей дороге. Если ушиб был не сильный, то со временем боль проходит сама, и может только изредка беспокоить при перегрузках. Если же когда сидишь болит в крестце и этот симптом долго не проходит в течение длительного времени, стоит обраться к врачу.
Нередко причиной боли в крестцовой области является образование кисты или свища. При этом недуге наблюдаются следующие симптомы:
- острые боли в области крестца и копчика при движении и сидении;
- возникновение воспалительного процесса;
- боль при пальпации;
- нагноения.
Причины образования кисты или свища:
- врожденные патологии строения нижних позвонков;
- образование полости и сквозных отверстий вследствие перенесенных травм.
Терапия заболевания может иметь как консервативный, так и хирургический характер. При консервативном лечении назначаются противовоспалительные и обезболивающие препараты, а также физиотерапевтические процедуры.
В том случае, если консервативное лечение не дает результатов или просто не имеет смысла, специалисты рекомендуют устранение недуга посредством хирургического вмешательства.
Такие воспалительные заболевания, как геморрой, проктит, сигмоидит, свищи и трещины в прямой кишке, часто являются причиной, почему возникает боль в крестце при сидении.
В данном случае наблюдаются резкие болевые ощущения в районе крестца, как правило, при сидении на жестких поверхностях и при натуживании.
Избавиться от боли в крестце при сидении, вызванной заболеваниями прямой кишки, можно путем избавления от первопричины появления болевого синдрома – излечении от воспалительного процесса.
Появление болей при сидении в около крестца во время беременности у женщин вызвано увеличением нагрузок на таз: на последних месяцах беременности вследствие гормональных перестроек и увеличения тяжести матки соединительные кости таза становятся мягче, а копчик при этом может отклоняться от привычного положения.
В этот период времени крестец у женщин при сидении на жестких поверхностях может болеть, поскольку это провоцирует острые болезненные позывы в крестце и копчике.
В послеродовой период боли в крестце при сидении и пояснице также являются нормой. Это объясняется тем, что на место копчик становится только по истечению некоторого времени. Особенно проблематичным этот процесс является после сложных родов или если плод был очень крупным.
Остеохондроз копчика зачастую развивается у женщин после 40 лет. Чтобы избежать хронических болей лечение стоит начинать при первых проявлениях заболевания.
Причины остеохондроза копчика:
- продолжительное сидение в неудобных позах (опираясь на копчик);
- повреждение нервных окончаний в районе крестца и копчика;
- как следствие частых запоров;
- при хроническом стрессе;
- при травмах позвоночника;
- после перенесенных заболеваний органов малого таза.
Симптомы остеохондроза копчика:
- изменение походки;
- появление частых запоров;
- развитие раздражений в кишечнике.
Медикаментозное лечение данного заболевания подразумевает применение миорелаксантов (для снятия мышечных спазмов), нестероидных медикаментов (для снятия болезненных ощущений и воспаления), анестетиков (применяется в виде инъекций в пораженные участки), а также, при необходимости, психотропных средств (при стрессе). Действенными методами лечения также являются физиотерапевтические процедуры и лечебная гимнастика.
При сидении боль в крестце и копчике также провоцируют заболевания мочеполовой системы, среди которых цистит, аднексит, эндометрит, простатит и другие.
Зачастую при этих заболеваниях боль в крестце возникает при изменении положения: при наклонах и сидении на жестких поверхностях. Помимо этого, больных могут мучить болевые ощущения в области таза, а также может наблюдаться общее недомогание организма.
Избавиться от боли в поясничном крестце получится только при условии лечения заболевания, которое спровоцировало проявление болевых ощущений в области крестца и копчика при сидении.
При появлении болевых ощущений при сидении в области крестца, которые не беспокоят на протяжении длительного времени, следует незамедлительно обратиться за помощью к специалисту. Проблемами позвоночника занимается такой специалист, как невропатолог.
После проведения всех диагностических обследований, среди которых могут быть и лабораторные исследование, и УЗИ, и МРТ, квалифицированный специалист сможет поставить правильный диагноз, выявить причину развития заболевания, а также назначить корректное лечение.
- Неудобный стул. С этой проблемой, когда во время сидения болит крестец, зачастую сталкиваются офисные работники, которые ведут преимущественно сидячий образ жизни. Для устранения неприятных болевых ощущений в области крестца и копчика можно заменить стул, использовать ортопедическую подушку для сидения, проводить гимнастику (разминку) в течение рабочего дня, а также стараться проводить свободное от работы время более активно (заниматься спортом, больше двигаться).
- Гиподинамия – ухудшение кровообращения внизу позвоночника, что сопровождается сдавливанием тканей, застоями лимфы и крови. Все это приводит к появлению солевых отложений, вследствие чего теряется необходимая степень подвижности позвонков, и, как результат, возникают боли в крестце во время сидения. Избавиться от этой проблемы можно с помощью лечебной гимнастики и физиотерапевтических процедур, способствующих исчезновению солевых отложений и улучшению кровоснабжения.
Боль в крестце доставляет массу неудобств, поскольку эти неприятные ощущения препятствую подвижности человека. Конечно, бывают ситуации, когда избавиться от болевых ощущений при сидении в крестце можно только выждав время (при беременности и после родов), поскольку никакое лечение в таких ситуациях не предусмотрено ввиду физиологических изменений в организме.
Но если же боли в крестцовом отделе и копчике при сидении появились внезапно и беспричинно, это является серьезным поводом для обращения в больницу. Запускать эту проблему не стоит, поскольку боль при сидении может приобрести хронический характер и избавиться от нее в будущем будет гораздо сложнее.
Обнаружили ошибку? Выделите ее и нажмите Ctrl+Enter.
источник
От боли в пояснице страдает почти каждый второй человек старше 35 лет. Причин тому очень много — от банального напряжения мышц до серьезных заболеваний, на которые указывают триггерные точки.
По характеру и локализации боли можно поставить предварительный диагноз. Однако, клиническая картина бывает нечеткой, поэтому при возникновении болевого синдрома следует обратиться к врачу для подробного обследования.
Болевой синдром — это не заболевание, а симптом болезни. В первую очередь, врач подозревает патологию позвоночника. Среди возможных причин болей в разных зонах поясницы называют:
- остеохондроз пояснично-крестцового отдела;
- протрузию или грыжу межпозвонковых дисков;
- миозит (воспаление мышц);
- ишиас;
- артрит позвоночных суставов;
- болезнь Бехтерева;
- остеопороз;
- смещение позвонков;
- искривление позвоночника (сколиоз, лордоз);
- травмы спины;
- опухоль позвоночника;
- мышечный спазм;
- чрезмерное физическое напряжение.
Если говорить о заболеваниях внутренних органов, при которых возникают поясничные боли, то все зависит от того, в какой части спины локализован болевой очаг (от поясницы до шеи, в спине в лопатке или в копчике сзади).
Боли, иррадирующие в правую часть спины, обычно связаны с заболеваниями печени и желчного пузыря. При желчнокаменной болезни камни попадают в желчные протоки, у пациента возникает печеночная колика.
Боль в левой части спины — тревожный симптом. Слева находится сердце, поджелудочная железа. При инфаркте боль иррадирует в левое плечо, руку и левую зону поясницы. Панкреатит характеризуется опоясывающими болями, нарушением сердцебиения и падение давления.
По этой причине при панкреатите часто подозревают инфаркт и наоборот. Для дифференцированной диагностики необходимо сделать кардиограмму и УЗИ органов брюшной полости.
Болевой синдром в нижнем отделе поясницы, в районе копчика с двух сторон свидетельствует о патологиях кишечника (колит), гинекологических заболеваниях. У мужчин поясница болит при простатите или геморрое. Также боли в крестце сопровождают женщину в послеродовой период из-за того, что позвонки сдвигаются во время родов.
При некоторых заболеваниях болит очень сильно посередине или с одной стороны и очаг имеет четкую локализацию. Это значительно облегчает предварительную диагностику.
Острая боль в области ребер указывает на межреберную невралгию. Если тупая или острая боль ощущается в подреберье, это свидетельствует о проблемах с ЖКТ. Среди возможных заболеваний: язва желудка, холецистит, камни в желчном пузыре, панкреатит.
Болевой синдром в тазовой области чаще встречается у женщин. Это обусловлено расположением женских внутренних половых органов. Эндометриоз, аднексит, цистит — вероятные причины негативных симптомов. Женские болезни также сопровождаются нарушением цикла, патологическими выделениями, повышенной температурой. У мужчин боли в области таза возникают в случае простатита или паховой грыжи.
Боли, отдающие в лопатку или между лопаток, возникают при сердечных патологиях. При этом пациент испытывает трудности при движении левой рукой. Однако, подобные симптомы появляются и при остеохондрозе или грыже позвоночника. Сопутствующие проявления:
Сердечные боли частично купируются нитроглицерином, чего не происходит при заболевании поджелудочной.
Копчик может болеть из-за ушиба при падении, причем симптомы часто появляются не сразу, а через несколько недель после травмы. Также иррадирующие боли свидетельствуют о геморрое.
Болевой синдром в области крестца появляется из-за проблем с позвоночником. Это может быть грыжа, лордоз, болезнь Бехтерева.
Также среди возможных причин находятся: травма спины или чрезмерные физические нагрузки. В группе риска: спортсмены, беременные, водители.
Через поясничный отдел проходят нервы пояснично-крестцового сплетения. Из-за защемления корешков нервов пациенты испытывают сильные боли в середине поясницы. Отражающие боли возникают вследствие болезней почек, эндометриоза у женщин и проблемах с простатой у мужчин.
Причины физиологических болей: напряжение мышц при спортивных нагрузках, длительного сидения в одном положении. Поясничные боли испытывают все беременные женщины, так как на поздних сроках происходит перерастяжение брюшных мышц. За счет этого на мышцы спины приходятся повышенные нагрузки.
Если болит между копчиком и поясницей, вероятней всего у пациента есть проблемы с кишечником. Отражающие боли возникают из-за геморроя, синдрома раздраженного кишечника, дисбактериоза, колита. Патологии кишечника сопровождаются нарушением пищеварения, жидким стулом, метеоризмом.
Также болевой синдром связан с миозитом, мышечным спазмом или длительным сидением на слишком твердой поверхности. Боли между копчиком и поясницей возникают у людей, занимающихся силовыми видами спорта или гимнастикой.
Помимо локализации, для постановки диагноза важен характер боли. Боль бывает острой, тупой, ноющей, стреляющей, режущей, схваткообразной.
- Боль в позвоночнике по типу прострела называется люмбаго. Она отличается остротой и резкостью. Пациент испытывает выраженный болевой синдром при движениях и пальпации.
- При защемлении или воспалении седалищного нерва возникает режущая боль, именуемая ишиалгия. Ее сопровождает потеря чувствительности и чувство онемения ноги от ягодицы до пальцев.
- Боли по типу колик — свидетельство моечкаменной или желчнокаменной болезни. Конкременты раздражают слизистую желчного пузыря или ткани почек, поэтому больной испытывает невыносимые острые боли, иррадирующие в разные части спины и живота.
- Резкая боль, как от удара кинжалом, может быть признаком разрыва яичника, маточной трубы, аппендицита. В этой ситуации требуется неотложная помощь.
- Тянущие или тупые боли говорят о хронических процессах. Обычно подобные симптомы сопровождают пиелонефрит, гинекологические заболевания, хронический простатит. Также «тянуть» поясницу может из-за перенапряжения мышц, перед месячными у женщин.
Поэтому врач назначает всестороннее обследование. Оно включает в себя:
- Сбор анамнеза. Пациент рассказывает о своих ощущениях, времени их появления. Важные показатели — это наличие хронических заболеваний, травм позвоночника, семейный анамнез.
- Внешний осмотр. Доктор осматривает больного, пальпирует позвоночник и живот. При этом обнаруживается напряжение мышц, передней брюшной стенки, асимметрия лопаток и т. д.
- Общий анализ крови и мочи. Позволяют выявить воспалительный процесс, неполадки в работе почек.
- УЗИ органов брюшной полости и малого таза. Информативный метод диагностики гинекологических проблем, воспаления почек, поджелудочной.
- Рентген. Показан при подозрении на сколиоз, перелом позвоночника, грыжу. Также выявляет камни в почках и желчном пузыре.
- Кардиография. Обязательно проводится, если у пациента болевой синдром локализуется в левой стороне спины и сопровождается падением давления и изменением сердечного ритма.
- КТ, МРТ. Используются для уточнения диагноза. С помощью современных методов выявляются даже малейшие изменения тканей, нарушение кровотока, незначительные опухоли. Проведение МРТ позволяет обнаружить заболевание еще на стадии доклинических проявлений.
После проведения тщательного обследования больному могут понадобиться консультации гинеколога, уролога, нефролога, кардиолога. Эти врачи при необходимости назначат дополнительные обследования.
Возникновение любой боли — это повод обратиться к врачу, особенно, если неизвестна причина. Самостоятельная помощь больному зависит от его состояния и характера ощущений. Если болевой синдром вызван мышечным спазмом, то помогут спазмолитики (Но-шпа, Дротаверин). Сердечные боли снимаются нитроглицерином.
Когда известно, что у пациента есть проблемы с позвоночником, облегчить его состояние можно при помощи анальгетиков и нестероидных противовоспалительных препаратов. Хорошо помогают местные средства: мази, пластыри. Если состояние больного ухудшается, у него возникает парез или слабость конечностей, то следует обратиться к врачу. Скорей всего, произошла компрессия нервных корешков.
Боли, вызванные мышечным спазмом или перенапряжением, устраняются массажем с обезболивающей мазью. Эффективно и кинезиотейпирование.
Если негативные симптомы связаны с заболеваниями внутренних органов, самолечение запрещено. При острых болях следует вызвать скорую помощь. До приезда врачей нельзя давать пациенту никаких лекарств, чтобы не смазать картину. Также запрещено употреблять пищу и напитки, так как может понадобиться экстренная операция.
Алгоритм помощи таким больным следующий:
- Уложить пациента на кровать.
- Обеспечить приток свежего воздуха: открыть окно, снять с человека верхнюю одежду.
- Измерить температуру и давление (если есть тонометр).
- Можно дать немного чистой воды.
- Следить, чтобы пациент находился в сознании, при необходимости дать понюхать нашатырь.
Выбор терапии зависит от заболевания, которое явилось первопричиной негативных симптомов. Болезни внутренних органов лечат узкие специалисты: кардиологии, гинекологи, нефрологи, урологи.
Для лечения заболеваний позвоночника традиционно используют следующие средства:
- Обезболивающие — Анальгин, Баралгин, Кетанов.
- НПВС — Нимесил, Ибупрофен, Индометацин.
- Миорелаксанты — Мидокалм.
- Хондропротекторы — Хондроитин, Глюкозамин.
- Витамины — Мильгамма, Комбилипен.
Ускорить процесс выздоровления помогают немедикаментозные средства:
Для предотвращения рецидива болезней рекомендуется подобрать специальный ортопедический матрас для сна, для работы за столом приобрести кресло или стул, которые будут поддерживать позвоночник и препятствовать нарушению осанки. Больным с хроническим остеохондрозом и грыжей необходимо регулярно проходить санаторно-курортное лечение.
Посмотрите видео, в котором рассказывается про лечение спины народными средствами в домашних условиях.
источник
Спина в области копчика болит у человека достаточно редко. Если проанализировать данные статистики, то эта проблема занимает только 1% от всех патологий позвоночника. Человек при этом может чувствовать как небольшой дискомфорт, так и отмечать, что ему больно сидеть, и жаловаться на ухудшение состояния здоровья и образа жизни. Иногда копчик просто ноет, и со временем это состояние проходит самостоятельно. Но в некоторых случаях сильная боль в районе копчика у мужчин и женщин свидетельствует о развитии серьезных состояний. Поэтому с таким симптомом лучше пойти к врачу, чтобы определить, серьезна ли причина этого состояния.
Прежде всего, нужно разобраться с анатомией. Копчик – это та часть позвоночника, которая его завершает. По большому счету, копчик является рудиментом, ведь к крестцу он прикрепляется полуподвижным сочленением. То есть у животных эта кость определяет движение хвоста. В процессе эволюции человек от хвоста избавился, но копчик у него остался.
Эту кость формируют несколько хвостовых позвонков, но в анатомии копчик считают единым целым. Он повторяет крестец своей формой и образует чашу таза человека.
В анатомии человека определяется четыре типа копчиковой конфигурации, они отличаются углом и направлением между копчиком и крестцом. Принято считать, что чаще всего идиопатическая боль проявляется при четвертом типе.
Однако хоть копчик и имеет рудиментарное происхождение, все равно его функции важны. К копчику прикрепляется ряд мышц, сухожилий, связок, которые формируют тазовое дно и поддерживают внутренние органы человека. В сидячем положении на копчик и седалищные кости приходится вес человека.
Так называют боль в копчике, которая чаще всего начинает беспокоить человека после сорока лет. Причем, боль в крестцовом отделе позвоночника у женщин отмечается гораздо чаще. У кокцигодинии есть ряд характерных признаков:
- Боль локализуется в конкретном месте: немного выше анального отверстия, между ягодицами либо прямо в анальном отверстии.
- Боль становится сильнее, когда человек встает, или после того, как он длительное время сидел на твердой поверхности.
- Если прикасаться к копчику, чувствуется боль или дискомфорт.
- Болевые ощущения при сидении становятся меньше выраженными, если сделать наклон вперед.
- Вероятно затруднение процесса дефекации.
- У женщин появляются дискомфортные ощущения во время полового контакта.
Если у человека болит копчик, причины этого проявления могут быть связаны с очень разными факторами. Почему болит у мужчин и женщин эта область, можно понять, проанализировав болезни, которыми страдает человек.
- травмирование – вывих и подвывих, перелом;
- опухоли;
- кисты;
- ожирение и лишний вес;
- неустановленные причины боли в копчике у женщин и мужчин.
- Вследствие болезней прямой кишки, а также окружающих тканей – иногда ответом на вопрос, от чего у женщин и мужчин болит копчик, является геморрой, опухоли прямой кишки.
- Синдром грушевидной мышцы может вызвать такие симптомы.
- Иногда определить, почему болит копчик у женщин при сидении, может помочь врач-гинеколог, ведь это может быть связано с заболеваниями женских половых органов, в частности с эндометриозом.
- Боль в крестце и копчике появляется ввиду изменений в пояснично-крестцовом отделе позвоночника.
Чаще всего болевые ощущения в крестцовом отделе позвоночника появляются именно вследствие травмирования. Спровоцировать развитие кокцигодинии может несколько разновидностей травм:
- если человек упал на копчик в позе сидя;
- после прямого удара в область копчика;
- следствие родовой травмы – эта область часто болит после родов;
- хроническое влияние на копчик – подобное происходит с велосипедистами, теми, кто занимается верховой ездой.
От того времени, когда была получена травма, до развития болевых ощущений может пройти определенный период времени. Поэтому очень часто так и не удается обнаружить связь травмы и жалоб на болевые ощущения.
Во время родов часто возникает подвывих. Когда ребенок проходит сквозь родовые пути, постепенно происходит сдвижение копчика, и выход из таза расширяется. Но при определенных обстоятельствах (если таз у женщины узкий, а плод слишком большой, или при стремительных родах) копчик может отодвинуться слишком сильно. И в связи с тем, что эта часть позвоночника становится гипермобильной, появляется ноющая боль в области копчика у женщин. Как правило, неприятные ощущения в районе крестца отмечаются при вставании и сидении.
Болевые ощущения в этой области при беременности связаны с физиологией. Пока женщина вынашивает малыша, все ее связки пребывают в состоянии сильной нагрузки, что и вызывает боль. Так как это состояние не связано с развитием болезни копчика у женщин, то нужно просто «переждать» этот период. Правда, женщина не должна забывать о вероятности развития других серьезных заболеваний в период беременности – это и кисты, и опухоли, и геморрой.
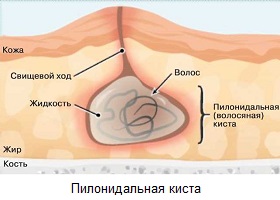
Это заболевание, которое также называют пилонидальной кистой или эпителиальным копчиковым ходом, начинается в волосяном фолликуле кожных покровов спины. Когда под кожу внедряется волос, образуется проход для бактерий. Как следствие, постепенно образуются кисты, которые могут выходить наружу через свищевые отверстия гноем. Если образуется трещина между ягодицами у взрослых, это приносит много неудобств. Однако случается, что при осмотре случайно обнаруживаются эпителиальные ходы, совершенно бессимптомные.
Определяется наследственная склонность к появлению пилонидальных кист. Также вероятность этого заболевания увеличивается у людей, ведущих малоподвижную жизнь, при ожирении, слишком обильном росте волос на теле, несоблюдении личной гигиены.
Как проявляется пилонидальная болезнь:
- в районе кисты развивается очень сильная болезненность;
- когда прорывается гной через свищи, определяются видимые ходы и отверстия;
- над участком, который воспалился, отмечается припухлость и покраснение;
- в некоторых случаях повышается температура.
Чтобы подтвердить этот диагноз, назначают проведение УЗИ и рентгена, иногда необходимо взять пробу того, что отделяется из свищей.
Если эпителиальный ход нагноился, необходимо хирургическое лечение этой проблемы. При большом количестве свищевых ходов в них вводится краситель, чтобы все ходы были обнаружены. В процессе операции иссекают все ходы и свищи, после чего накладывают повязку. Если существует такая необходимость, проводится лечение антибиотиками.
Однако даже после излечения нужно помнить о том, что рецидивы пилонидальной болезни – нередкое явление. Но если операция проведена правильно, скорее всего, от болезни удастся избавиться навсегда.
В этой области могут возникать тератомы – опухоли, которые образуются из зародышевых клеток. Как правило, тератомы имеют доброкачественную природу, в них могут содержаться любые ткани, в том числе ногти и волосы.
У маленьких детей часто находят зародышевые опухоли, причем иногда их определяют даже до рождения в процессе ультразвукового исследования.
Однако в некоторых случаях тератомы беспокоят человека и во взрослые годы. Если опухоль инфицируется или перерождается в злокачественную, то больного беспокоит боль, появляются отеки и краснота, а также чувство инородного тела в области копчика.
Если тератома доброкачественная, практикуется оперативное лечение. При злокачественных образованиях применяется химиотерапия.
Часто в копчике и крестце образуются метастазы опухолей из других органов и тканей — эндометрия, кишечника, шейки матки, мочевого пузыря, яичников.
Поражение метастазами можно определить по таким признакам:
- в прошлом у человека было онкологическое заболевание (не всегда);
- боль, связанная с метастазами, плохо устраняется после приема НПВС;
- чаще всего появление метастазов происходит, когда начинает расти первоначальное образование;
- если появляются метастазы в позвоночнике, это ведет к его разрушению, и следствием становятся патологические переломы;
- беспокоит слабость, субфебрильная температура, человек худеет.
При условии, что индекс массы тела у женщин больше 27,4, у мужчин превышает 29,4, вероятность развития кокцигодинии существенно повышается. Из-за слишком большого веса таз в сидячем положении располагается неправильно, и это приводит к подвывиху копчика. Поэтому при ожирении часто болит поясница и копчик.
Нередко кокцигодиния развивается по невыясненным причинам. Случается, что такие симптомы беспокоят, а потом самостоятельно исчезают. В части случаев боли переходят в хроническую форму. В таком случае назначают лекарства для обезболивания, физиопроцедуры для профилактики.
Если болит крестец, причины могут быть связаны с заболеваниями, не связанными с состоянием позвоночника. Болевые ощущения могут отдавать в области крестца и из-за других заболеваний. Ниже пойдет речь о том, с чем еще могут быть связаны причины боли в крестце, в пояснице у женщин и мужчин.
Это заболевание связано с расширением вен, что располагаются внизу прямой кишки. В зависимости от глубины развития процесса определяют внутренний и внешний геморрой. У части людей есть предрасположенность к развитию геморроя. Если в их жизни присутствуют факторы, являющиеся пусковыми, то геморрой начинает активно развиваться. Речь идет о следующих факторах:
- период беременности;
- рацион питания с недостаточным содержанием клетчатки;
- диарея или запор в хронической форме.
При геморрое больного беспокоит боль в прямой кишке и ягодичной области, зуд в заднем проходе, появление крови. Иногда болевые ощущения бывают очень мучительными. Такое состояние возникает вследствие развития тромбоза геморроидальных вен. После того, как венозный узел выпадает, он закупоривается кровью. В такой ситуации возможно отмирание этого узла и сильное кровотечение. Поэтому если в области заднего прохода не только чешется, но и появилась сильная боль и обильное выделение крови, необходимо сразу обращаться к доктору.
Нередко при геморрое начинают появляться трещины заднего прохода. В такой ситуации человек вынужден терпеть очень неприятные проявления, особенно во время дефекации.
Именно поэтому людям, которые страдают от боли в копчике, часто необходимо проконсультироваться с проктологом и пройти ректоскопию, чтобы определить истинную причину.
В период обострения геморроя важно соблюдать правильную диету. Для того чтобы полностью избавиться от таких проявлений, показано оперативное вмешательство.
При развитии онкологического заболевания прямой кишки изначально человек может не подозревать, что в его организме начался этот процесс. Сигналом об этом, среди прочего, могут быть и болевые ощущения в копчике. Если опухоль развивается внутри просвета кишечника, то основными ее признаками будут кровотечения и затруднения с дефекацией. Но возможен и рост опухоли наружу, когда она поражает прямую кишку, а также может распространяться на матку, мочевой пузырь, крестец, копчик. Так как опухоль затрагивает нервные пути, при этом развиваются сильные боли. Заподозрить развитие онкологии можно в следующих случаях:
- самые сильные боли беспокоят ночью, они имеют грызущий характер;
- когда из прямой кишки идет кровь, в ней заметны кусочки тканей и сгустки;
- имеет место заметная потеря веса, при этом диеты человек не придерживается;
- беспокоит постоянная слабость, отмечается субфебрильная температура тела;
- вне зависимости от позы болит левее копчика;
- ранее человек уже проходил терапию рака кишечника.
Если наблюдаются выше описанные симптомы и особенности, это еще не означает, что в организме развивается злокачественное заболевание. Однако, они должны насторожить и мотивировать безотлагательно обратиться к доктору.
На позвоночник в области поясницы и ниже постоянно приходятся очень сильные нагрузки. Поэтому у большинства людей после 40 лет развивается остеохондроз поясничного отдела и другие заболевания.
Также людей в зрелом и пожилом возрасте часто беспокоят: спондилолистез, межпозвоночная грыжа, искривления позвоночника. Иногда боли внизу позвоночника обуславливает копчиковая грыжа – одна из разновидностей межпозвонковых грыж.
При вовлечении в патологические процессы корешков нервов, развивается корешковый синдром, при котором отмечаются такие симптомы:
- болит нога, чаще всего в области голени;
- время от времени нарастают болевые ощущения в копчике и пояснице;
- чувствуется покалывание и жжение;
- дискомфорт также ощущается в районе прямой кишки и паха.
Чтобы диагностировать болезни позвоночника, нужно провести МРТ. При обнаружении грыж и других серьезных патологий, проводится оперативное вмешательство.
Но в большинстве случаев улучшить состояние помогает консервативное лечение. В период обострения пациенту назначают прием обезболивающих – НПВС, вводят анестетики в поясничный отдел позвоночника. Когда острые проявления удается купировать, проводят физиопроцедуры, массаж, практикуют плавание и лечебную гимнастику. Однако если болит копчик, как лечить в домашних условиях это состояние, должен рассказать врач, а больному нужно действовать строго по этой схеме.
Иногда ответом на вопрос, почему болит копчик, когда сидишь и встаешь, является то, что у человека развивается синдром грушевидной мышцы. Для этого состояния характерна болезненность в районе седалищного нерва, развивающаяся вследствие спазма в области грушевидной мышцы. Она развивается из-за перенесенной травмы, особенностей анатомии мышцы, вследствие непривычных нагрузок при искривленном позвоночнике. Мышца, подверженная спазму, сдавливает нерв, и он может воспаляться. При этом человек переживает не только боли в копчике при сидении и вставании, но и другие проявления:
- ноющие или жгучие болевые ощущения в ноге;
- по наружному боку голени болезненность распространяется вниз;
- болевой очаг — в середине ягодицы;
- неприятные ощущения отдают в пах и копчик.
Этот диагноз ставят сравнительно редко. Его подтверждает проведенная новокаиновая блокада в область этой мышцы. При условии, что болезненность после нее стихнет, можно утверждать, что причина ее была связана со сдавливанием седалищного нерва.
Именно блокада является методом лечения синдрома грушевидной мышцы. Также применяются нестероидные противовоспалительные средства, миорелаксанты.
При этой патологии женской половой системы клетки внутренней оболочки матки внедряются в другие ткани и органы.
Поверхностный слой оболочки матки ежемесячно отторгается и в ходе месячных выходит наружу. Но если вследствие патологии клетки эндометрия оказываются в стенке или шейке матки или других органах, то происходят микрокровотечения, что и вызывает боль при эндометриозе.
Если такие очаги появились в области задней стенки матки, прямой кишки, маточно-крестцовых связок, женщину может беспокоить дискомфорт и болезненность в области копчика. Как правило, такие симптомы усиливаются перед месячными и стихают после них.
Определить этот недуг можно путем проведения УЗИ. При изматывающих симптомах проводят лапароскопическое хирургическое вмешательство. В некоторых случаях боль помогает преодолеть применение оральных противозачаточных или гормональных лекарств.
Также болезненность в области прямой кишки может проявляться при воспалении придатков матки (аднексите).
Также у женщин неприятные ощущения в копчике могут быть первым свидетельством прерывания внематочной беременности. В такой ситуации боли локализируются ниже копчика.
Таким образом, коротко подытожим все причины болевых ощущений в копчике.
| Заболевание | Как проявляется боль? | Какие еще симптомы сопровождают? | Способы диагностики |
| Кокцигодиния | Сильно болит при сидении и вставании. | Чувство тяжести в области копчика. | Проведение осмотра и пальцевого исследования через прямую кишку. |
| Травма копчика | Разная интенсивность боли после падения, удара, тяжелого течения родов | Наличие синяка над копчиком, проявления кокцигодинии. | Проведение МРТ, рентгена, ректального исследования. |
| Опухоли копчика и крестца | Беспокоят острые и ноющие боли, часто по ночам, они плохо купируются применением НПВС. |
|
|
| Пилонидальная киста | Болезненность в месте абсцессаили свища, имеющих «нарывающие» свойства. |
| |
| Геморрой | Очень сильные и острые боли при тромбозе. |
|
|
| Синдром грушевидной мышцы | Иррадирующие болевые ощущения внизу позвоночника, боль развивается в середине ягодицы и по ноге распространяется вниз. |
| Проводят осмотр, новокаиновую блокаду для диагностики. |
| Эндометриоз | Беспокоят хронические тазовые боли, которые становятся боле интенсивными перед месячными и во время них. | При эндометриозе шейки матки – мажущие кровяные выделения перед месячными. | Проведение осмотра, лапароскопии, УЗИ, влагалищного исследования. |
Если болит копчик, к какому врачу обратиться, подскажет терапевт или другой доктор. В любом случае потребуется ряд диагностических исследований, которые помогут установить правильный диагноз. Поэтому получить точный ответ на вопрос, к какому врачу идти, можно непосредственно в поликлинике, для чего важно своевременно пойти на прием к специалисту.
Для диагностики болезней, при которых болит копчик, применяется ряд методов.
Чтобы определить точно источник боли, доктор изначально проводит пальпацию, тщательно исследуя руками ту область, где отмечается болезненность. Когда проводится наружная пальпация, вследствие давления на хвостовую кость боль появляется или усиливается. Дискомфорт вызывает и касание в диаметре примерно 5 см вокруг копчика
Врач может провести и прощупывание этой кости через прямую кишку. Это помогает определить, насколько подвижны сочленения, исключить опухоли во влагалище и прямой кишке.
Проведение рентгена крестцово-копчиковой области дает возможность определить последствия травм, как недавних, так и застарелых. Но нередко эта кость имеет ряд индивидуальных особенностей, не связанных с болезненностью. Следовательно, рентгенография не всегда помогает точно установить диагноз.
Проведение МРТ пояснично-крестцового отдела направлено на исключение патологических изменений в поясничном отделе позвоночника, которые могут приводить к иррадированию болезненности в нижнюю часть позвоночника. Это исследование позволяет выявить или исключить заболевания мочевого пузыря и половой сферы.
При УЗИ органов брюшины можно исключить или подтвердить воспалительные процессы и опухоли.
При подозрении на развитие метастазов проводится сцинтиграфия костей – в организм вводят радиоактивные изотопы, после чего регистрируют их излучения.
Перед тем, как идти на прием к врачу, нужно обдумать ответы на те вопросы, которые ставит специалист в такой ситуации.
- Где именно чувствуется болезненность, и каков ее характер?
- Как определяется ее интенсивность по десятибалльной шкале?
- В каких обстоятельствах боль становится более выраженной – при сидении, вставании, ходьбе, дефекации, половом контакте и др.?
- Когда такие ощущения появились впервые? Не связаны ли они с травмой или операцией?
- Использовал ли больной специальные подушки?
- Сколько времени человек может сидеть от того момента, когда появился дискомфорт?
- Помогают ли анальгетики и другие средства?
- Проявлялись ли затруднения при мочеиспускании?
- Случаются ли затруднения в процессе дефекации, определялась ли примесь крови в кале?
- Когда происходили последние роды, какими они были?
- Имела ли женщина гинекологические заболевания?
- Отмечалось ли резкое колебание массы тела?
- Появляются ли неприятные ощущения в ногах?
- Переносил ли пациент онкологические болезни?
- Если проявляется не только боль, но и высокая температура.
- При кровотечении из прямой кишки.
- При отсутствии эффекта от обезболивающих средств.
- При наличии свищей с гнойным отделяемым, припухшей и покрасневшей коже.
- После перенесенных онкологических болезней.
Конечно же, при появлении неприятных ощущений, у человека возникает вопрос о том, что делать, если болит копчик, когда сидишь. Естественно, что если болит копчик при сидении или возникают неприятные ощущения в крестце и ягодицах при сидении, терапия зависит от той причины, которая спровоцировала такое состояние.
При воспалительных заболеваниях показано антибактериальное лечение.
При доброкачественных опухолях и злокачественных образованиях проводится операция и химиотерапия.
Если человек отмечает, что сидеть на стуле неудобно и больно после вывихов или переломов копчика, требуется ректальное вправление или операция.
Если женщине больно после родов при сидении, помогут специальные упражнения.
Когда очень сильные боли в заднем проходе связаны с геморроем, проводится оперативное вмешательство.
В любом случае, если вы определяете свою проблему, как «больно сидеть на попе», причины нужно обязательно определить. Если в итоге будет поставлен диагноз «кокцигодиния», то практикуются такие методы лечения:
Использование таких лекарств помогает почувствовать себя лучше. Фармпроизводители предлагают большое количество разных НПВС. Это Индометацин, Ибупрофен, Пироксикам, Диклофенак. Как показания к применению, так и негативные действия у этих препаратов похожи. Основной побочный эффект связан с высокой вероятностью развития язвы ЖКТ. Именно в связи с этим нельзя применять такие лекарства дольше пяти дней, а также увеличивать дозу лекарств.
Очень часто людям с кокцигодинией сложно ходить в туалет, так как при натуживании неприятные ощущения усиливаются. Как следствие, возможен так называемый «психологический запор». Поэтому периодически можно использовать слабительные средства, предпочтительно растительной природы, чтобы облегчить дефекацию.
При условии, что обезболивающие таблетки не помогают, в область копчика проводится инъекция местных анестетиков. Эта процедура малоболезненная, и с ее помощью можно устранить спазм тканей, что ведет к устранению кокцигодинии.
Важно учесть, что любые физические воздействия допустимы только в том случае, если острый воспалительный процесс был снят. При кокцигодинии проводят ультрафиолетовую, лазерную, магнитную терапию, дарсонвализацию и парафиновые аппликации. Показано такое лечение, прежде всего, при хронических болевых ощущениях.
Эта операция проводится только в крайних случаях, когда человек вынужден переносить нестерпимые боли, и у него существенно снижается общее качество жизни из-за этого. Операцию проводит, если все другие методы оказались неэффективными, то есть, в крайнем случае. Ведь в период восстановления высок риск инфекционных осложнений. Следовательно, кокцигэктомия – это фактически последний способ преодолеть проблему.
Итак, воспаление копчика, симптомы и лечение которого описаны выше – состояние неприятное, требующее принятия мер для облегчения симптомов. В домашних условиях облегчить кокцигодинию можно, применяя некоторые эффективные методы.
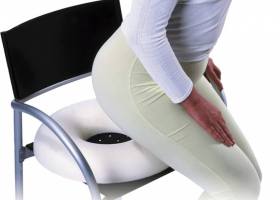
Чтобы уменьшить неприятные ощущения, которые вызывает воспаление копчика у женщин и мужчин, стоит меньше проводить время в сидячем положении. Можно применять специальные подушки, помогающие устранить неприятные ощущения.
Если боль не исчезает в течение нескольких дней, применяют НПВС, однако такие препараты нельзя пить дольше 5 дней.
Воспаление копчика у мужчин и женщин требует пересмотра рациона питания и введения в него продуктов, содержащих большое количество клетчатки, чтобы устранить запоры.
Если проводить правильную терапию, то даже при злокачественных процессах возможно излечение. Но если не проводить терапию, то болевые ощущения могут перейти в хроническую стадию, ухудшая качество жизни и работоспособность. Следовательно, очень важно правильно установить диагноз и провести адекватное лечение.
Образование: Окончила Ровенский государственный базовый медицинский колледж по специальности «Фармация». Окончила Винницкий государственный медицинский университет им. М.И.Пирогова и интернатуру на его базе.
Опыт работы: С 2003 по 2013 г. – работала на должностях провизора и заведующего аптечным киоском. Награждена грамотами и знаками отличия за многолетний и добросовестный труд. Статьи на медицинскую тематику публиковались в местных изданиях (газеты) и на различных Интернет-порталах.
источник