Поясничный отдел позвоночника – самый встречаемый (80%) среди населения вид локализации межпозвонковых грыж. Патология чаще поражает людей трудоспособного возраста – 25-50 лет. У преобладающей части пациентов патогенез является следствием запущенного остеохондроза, в результате чего диски между поясничными позвонками сплющиваются и выпячиваются. Все это сопровождается воспалением, отеком, механической компрессией нервных корешков и спинного мозга, что вызывает жуткие боли по ходу затронутых нервов.
Заболевание не только психологически изрядно выматывает, но и делает невозможным нормальное выполнение, порой, элементарных физических задач. Тем самым, отдаляя человека от социальной, бытовой и профессиональной сфер деятельности. Ввиду высокой заинтересованности пациентов в выздоровлении, мы подготовили полезный материал об основных методах лечения грыж поясничного/пояснично-крестцового отдела, и о том, какого эффекта от них можно реально ожидать. По традиции, сначала введем в курс дела относительно специфики и стадий самого заболевания.
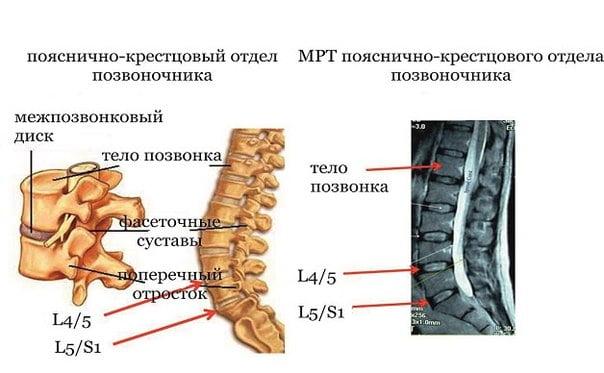
Поясничный отдел включает в себя 5 позвонков (L1, L2, L3, L4, L5), между ними находятся межпозвоночные диски. Каждый диск представлен фиброзно-хрящевым образованием, состоящим из фиброзного кольца (занимает периферическую часть позвонка) и пульпозного ядра, которое находится внутри этого кольца. Фиброзный элемент представляет собой волокнистую соединительную ткань, вроде сухожилия, образующую слои в виде колец. Пульпозный компонент – это хрящевая ткань гелеподобной консистенции, состоящая из воды (на 80%) и коллагеновых волокон.
В целом диск любого отдела, не только поясничного, в первую очередь отвечает за амортизирующие функции, то есть он поглощает и смягчает нагрузки на позвоночник в момент физической активности. Также он поддерживает оптимальную гибкость и опоропрочность позвоночной системы на каждом из уровней.
Грыжа начинает формироваться по причине прогрессирующих дегенеративно-дистрофических процессов в позвоночнике, которые затронули любой из элементов между двумя смежными позвонками. В нашем случае – между поясничными позвонками, например, между костными телами L4 и L5, кстати, поражения на данном уровне чаще всего и определяются. Также распространенная локализация – L5-S1, однако здесь уже поражение диска констатируется между последним поясничным позвонком и первым крестцовым.
Развитию заболевания также может поспособствовать травматический фактор, но этиологическую основу все же чаще составляет именно дегенеративно-дистрофическая патология (остеохондроз). Дегенерации диска образуются на почве нарушенного клеточного метаболизма в конкретной позвоночной зоне, из-за чего он испытывает дефицит питания. В результате межпозвонковая прокладка начинает терять влагу и истончаться, на фиброзном кольце образуются трещины. В дефект кольца перемещается пульпозное ядро, деформируя и выпячивая диск за анатомические ориентиры. Далее происходит разрыв фиброзного кольца, через который студенистый фрагмент выходит наружу – чаще в спинномозговой канал. Это и есть грыжа поясничного отдела позвоночника.
Патогенез принято классифицировать на виды согласно локализации, характеру и степени выпячивания. Локализация очага может быть зафиксирована в ходе диагностики на одном или сразу нескольких уровнях:
Как мы ранее оговорились, наибольшее количество случаев приходится на два последних уровня (около 90%). Эти участки страдают чаще остальных, поскольку не только отличаются высокой мобильностью, но и являются фундаментом позвоночного столба, ежедневно принимая на себя основную долю вертикальной нагрузки.
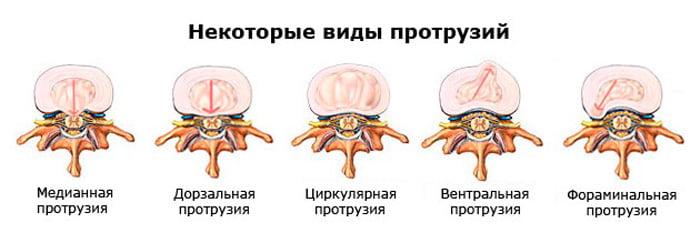
Грыжевые образования в пояснице по характеру выступания, то есть по направлению деформации относительно зон позвоночника, бывают следующих видов:
- передние – выпячиваются кпереди от позвонковых тел (редкие и клинически благоприятные);
- задние – направлены в спинномозговой канал (частые и одни из наиболее опасных, так как вызывают сильные неврологические боли и могут оказывать компрессию на спинной мозг);
- боковые – выступают латерально от позвоночного канала, то есть сбоку – справа или слева (тоже небезопасные и имеют широкое распространение, ущемляют корешки спинного мозга, проходящие через фораминальное отверстие);
- грыжа Шморля – при них происходит вдавливание выбухающей хрящевой ткани внутрь губчатых структур прилежащего позвонка, что может стать причиной разрушения костного тела и компрессионного перелома (поражение в поясничном отделе – редкость, а если и обнаруживается, то по большей мере на участке L2- L3).
Болезнь также классифицируют по степени тяжести, а именно клинической стадии ее формирования от начального до последнего этапа.
- Протрузия, пролапс (1 ст.) – начало развития, смещение диска незначительное, обычно от 1мм до 4 мм. Фиброзное кольцо истончено, его слои имеют небольшие трещины. Однако целостность тыльной части кольца сохранена, поэтому сместившееся к периферии ядро все еще находится в его пределах.
- Экструзия (2-3 ст.) – окончательно сформировавшаяся грыжа, как правило, с размерами более 5 мм. Фиброзный обод разрывается, ядро прорывается сквозь сквозной дефект и свисает каплей в межпозвонковое пространство, удерживаясь за счет продольной связки. В зависимости от размеров провисания, которые могут достигать 12-15 мм, экструзия у разных людей варьирует от средней (5-8 мм) до тяжелой стадии (9 мм и более).
- Секвестрация (4 ст.) – критическая степень, сопровождающаяся фрагментацией провисшего элемента ядра. Оторвавшийся от диска и ядра в частности хрящевой фрагмент (секвестр) попадает в позвоночный канал с возможной миграцией по анатомическим просторам позвоночной системы. Предшествовать секвестрации может любой этап экструзии, наивысшую степень риска имеют люди с образованием более 8 мм. Стадия секвестрации чревата параличом и тяжелым аутоиммунными реакциями, в 80%-90% случаев приводит к инвалидности.
Межпозвоночная грыжа в пояснично-крестцовых сегментах на любой из стадий способна нанести урон как опорно-двигательному комплексу, так и внутренним органам. Нервно-сосудистые образования, проходящие на данном участке, могут раздражаться, пережиматься деформированным диском даже на этапе протрузии.
Первые боли на начальном этапе развития в большей мере обусловлены раздражением и возбуждением болевых рецепторов, которыми снабжены внешние слои фиброзного кольца. Импульсы из ноцирецепторов кольца передаются в спинной мозг по ветвям синувертебрального нерва, что рефлекторно вызывает мышечный спазм в пояснице и иммобилизацию поврежденного отдела.
Саногенетические (защитные) механизмы в дальнейшем, по мере прогрессирования патологии, сменяются прямым повреждением грыжей прилегающего спинномозгового корешка и соответствующего ему нервного узла. То есть происходит уже воспаление, отечность, механическая компрессия конкретно спинальных нервов в нижнем отделе позвоночника. Клиническая картина порождает радикулопатию с ярко выраженным болевым синдромом.
Симптоматика заболевания может доставлять постоянный дискомфорт, порой, невыносимый. У некоторых пациентов она возникает время от времени в более терпимом проявлении. Типичными для заболевания признаками являются:
- болевой синдром в пояснице в комплексе с болью в одной нижней конечности (ощущения в ноге обычно выражены сильнее);
- одностороння боль в одной из ягодиц и относящейся к ней ноге (одновременно правосторонняя и левосторонняя боль практически не встречается);
- болезненный синдром, который появляется в пояснице или ягодичной зоне, затем по нерву крестцового сплетения распространяется на бедро, голень, стопу;
- парестезии (онемения, покалывания, пр.) в нижней конечности, бедрах, паху, ягодицах;
- усиление парестезии и болевых признаков в вертикальном положении, при двигательной активности, в момент сидения;
- сниженный потенциал амплитуды движений в пояснице, сложности при ходьбе, слабость в стопе (синдром «свисающей стопы»), невозможность поднять пальцы стоп или пошевелить ими;
- нарушение осанки из-за боли и ощущения блока в спине, пациент в связи с этим начинает сильно сутулиться;
- вегетативные расстройства в виде побледнения кожных покровов поясницы и ног, появления белых или красных пятен на данных участках;
- в запущенных случаях – недержание мочи и/или кала, стойкая потеря чувствительности ноги (возможен паралич).
Признаки боли на последних стадиях, как правило, носят резкий жгучий и/или простреливающий характер с иррадиацией в зоны, расположенные ниже очага поражения. На ранних стадиях грыжа обычно дает непостоянную тупую и ноющую боль в пояснице.
Для постановки диагноза используются неврологические тесты и инструментальные методы исследования. Тестирование на неврологический статус проводится невропатологом, ортопедом или нейрохирургом. Специалист при первичном осмотре на основании результатов тестов, подразумевающих оценку мышечной силы и сухожильных рефлексов, может заподозрить наличие грыжи люмбальной локализации. Для подтверждения диагноза пациента направляют МСКТ или МРТ обследование.
Иногда КТ/МРТ предшествует рентгенография, которая позволяет выявить свойственные патологии структурные изменения в костных тканях и сужение межпозвонкового промежутка. Но рентген не визуализирует сам диск, спинной мозг, нервно-сосудистые образования, относящиеся к мягким тканям. Поэтому рентгенография может применяться лишь на первом этапе обследования. Она даст понять, имеются ли структурные и позиционные отклонения в телах позвонков и нужно ли дообследовать пациента посредством более информативных методов визуализации.
Наибольшую клиническую ценность в диагностике представляет магниторезонансная томография. МРТ качественно определяет состояние дисков, а также:
- локализацию, характер, размер выбухания;
- разрывы фиброзного кольца;
- степень дислокации студенистого ядра;
- факт сдавления спинного мозга и компрессии нервных ганглиев;
- ширину позвоночного канала;
- свободные секвестры;
- нарушения функций кровоснабжения;
- все сопутствующие патологии на обследуемом опорно-двигательном участке.
За невозможностью пройти МРТ пациенту могут рекомендовать мультиспиральную КТ – многосрезовое сканирование поясничного отдела рентген-лучами. Однако КТ в любом виде уступает возможностям МРТ в достоверности диагноза, в объеме получаемой информации по клинической картине, в безопасности для здоровья пациента.
Среди медикаментозных средств местного и внутреннего назначения, широко применяемых в практике лечения боли на уровне поясницы, известны:
- традиционные нестероидные противовоспалительные препараты (Диклофенак, Индометацин и пр.) – да, эффективны, но больше в купировании боли и воспаления на 1-2 ст. диагноза;
- мощные анальгетики (Кеторолак, Кетонал и пр.) – назначаются при сильных и длительных болях на 2-3 ст., эффективность оценивается как 50/50 (после прекращения, обычно мучения возобновляются);
- опиоидные препараты (Трамадол и др.) – ненадолго прописываются только самым тяжелым пациентам с ужасными и нестерпимыми болями на время подготовки к оперативному вмешательству;
- уколы глюкокортикоидных гормонов или лидокаина в позвоночник – подобные блокады используются в редких случаях, когда обострение боли невыносимое, а обычные НПВС не действуют (такая клиника срочно требует оперативного вмешательства).
Любой обезболивающий медикамент, прием которого осуществляется, не может применяться длительно из-за негативного влияния на функционирование ЖКТ, почек, печени, сердца и сосудов, системы кроветворения. Местные препараты в виде мазей более щадящие, но не располагают достаточной проникающей способностью, чтобы нормально успокоить воспаленный спинальный нерв.
Жить только на одних лекарствах, всячески избегая операции при ее необходимости, – будет пациенту стоить дорого. Это – тупик, который неизбежно ведет к инвалидности по поводу прогрессирующей грыжи, необратимой атрофии нервной ткани и к получению в придачу дополнительных медицинских проблем. Нельзя не сказать, что неконтролируемое использование лекарств вызывает привыкание и в ряде случаев полное отсутствие эффекта.
Пациентам дольно часто врачи назначают препараты из серии хондропротекторов. Хондропротекторы улучшают питание хряща диска, но опять же, если диск еще не деформирован критически. Поэтому хондропротекторные средства целесообразны при изолированном остеохондрозе или протрузиях межпозвоночных L-дисков, в остальных случаях они не работают.
Можно ли держать грыжу под контролем, используя специальные физические упражнения для поясничного отдела? Гимнастические упражнения, чтобы принесли пользу, должны быть рекомендованы опытным реабилитологом, который в руках держит ваш МРТ-снимок и полностью знаком с вашими физическими данными и состоянием здоровья. Первый курс должен осуществляться под бдительным контролем доктора по ЛФК. Самостоятельное апробирование гимнастических чудо-тренировок из интернета чревато увеличением и/или смещением грыжевой массы в опасную зону с усилением неврологического дефицита.
Благотворное воздействие гимнастических упражнений, разработанных индивидуально под каждого пациента, заключается в активизации кровообращения в зоне поражения, укреплении и разгрузке мышц, распрямлении позвонков и увеличении межпозвоночного пространства. Регулярные, правильно спланированные тренировки благоприятствуют уменьшению частоты рецидивов, улучшению двигательных возможностей. Хорошим дополнением к ЛФК станут занятия в бассейне под наблюдением врача-инструктора по плаванию и аквагимнастике.
Однако в острый период заниматься противопоказано до тех пор, пока признаки обострения не будут ликвидированы покоем и медикаментами. Кроме того, физическое воздействие (тракционное в особенности) на поясницу при грыжах крупных размеров (>8 мм), даже с лечебной целью, может принести больше вреда, чем пользы. Поэтому специалисты акцентируют, что таким пациентам прежде всего нужно как можно раньше прооперировать грыжу, а уже после заниматься продуктивным восстановлением костно-мышечной системы и ЦНС посредством лечебной физкультуры.
Массажные тактики нацелены на улучшение трофики тканей (повышение кровотока и лимфооттока, снабжение клеток питанием и кислородом), снятие мышечного напряжения, профилактику атрофии, снижение давления на межпозвоночные диски. К ним запрещено обращаться, как и в случае с ЛФК, в острые периоды болезни. Массажные и мануальные процедуры проводятся строго по показаниям высокого уровня специалистом по части «неврология-ортопедия», так как грыжа грыже рознь.
Любая рефлексотерапия должна выполняться очень осторожно и профессионально, без дергания, скручивания, чрезмерного давления на позвоночник, чтобы не повредить слабый диск еще больше и не направить выпячивание в неблагополучную сторону. Нежелательно по этой же причине использовать всевозможный тактики вправления грыжи, эффект может быть полностью противоположный.
У массажа для данной области много противопоказаний: объемные выпячивания (3 ст.), секвестрация, гипертония, заболевания почек и пр. Массажные техники, если они не противопоказаны, должны рассматриваться исключительно в контексте базового лечебного процесса, а не как единственный способ лечения. Массаж, мануальная терапия – не панацея, они не вылечат грыжу без хирургического вмешательства, но могут быть весьма полезными при «молодой», только зарождающейся грыже. Неоценимую пользу массаж оказывает в восстановлении позвоночника после уже проведенной операции.
Физиотерапевтические сеансы – один из составляющих элементов профилактического лечения. К полному выздоровлению физиопроцедуры не приведут, повернуть вспять деструкцию фиброзно-хрящевой межпозвонковой прокладки тоже не в их полномочии. Но приостановить прогрессирование фиброзно-хрящевых и костных дегенераций в проекции поясничного отдела, используя физиотерапию, вполне достижимо. Ремиссия достигается за счет сокращения отека вокруг пораженного диска, восстановления хорошей циркуляции крови, снятия мышечного гипертонуса.
Электро- и фонофорез, магнитолечение, импульсная терапия, ультразвук, лазеротерапия, электромиостимуляция – стандартные процедуры, рекомендуемые в определенном сочетании людям с таким диагнозом. Скольким пациентам они помогли снизить или полностью убрать болезненные симптомы? Статистика неутешительная. Только 50% людей после полноценных курсов физиотерапии поясничного отдела отмечают заметное и стойкое облегчение.
Примерно в 10% случаев физиотерапия не улучает и не ухудшает самочувствие. И целых 40% людей терпят полное фиаско от физиотерапии, жалуясь на появление и усиление боли. Все дело в том, физиотерапевтические методы в большинстве своем основываются на принципах глубинного разогрева мягких тканей или электрической нервно-мышечной стимуляции. Подобные физиоманипуляции могут содействовать не устранению, а, напротив, увеличению отека на воспаленном нервном стволе, что провоцирует усиление болезненных признаков.
Поясничные, пояснично-крестцовые грыжи позвоночника при неправильном и несвоевременном лечении приводят к нарушению иннервации тазовых органов, мышц нижних конечностей, нарастанию неврологического дефицита. Самым неблагополучным последствием, более распространенным на 3-4 ст., является синдром конского хвоста, который проявляется:
- мучительными интенсивными корешковыми болями;
- периферическим параличом или парезом ног с преобладанием в дистальных отделах;
- выпадением всех видов чувствительности и рефлексов в нижних конечностях и в области промежности;
- тяжелыми расстройствами функций сигмовидной и прямой кишки, мочевыделительного тракта, мужской и женской репродуктивной системы (каловая инконтиненция, неконтролируемое мочеиспускание, импотенция, бесплодие и пр.).
При обнаружении хотя бы одного из перечисленных признаков поражения конского хвоста больной как можно скорее нуждается в нейрохирургическом лечении. Никакие консервативные тактики в данном случае не спасут! От того, сколько прошло времени с момента появления синдрома до операции, всецело будет зависеть прогноз восстановления нервной иннервации и функциональных нарушений.
Восстановить целостность фиброзного кольца и уменьшить размер сформированной грыжи невозможно консервативными тактиками лечения. Симптоматикой поясничных грыж трудно управлять консервативно на запущенных стадиях, так как источник мучительного состояния никуда не девается. По факту нет ни одного пациента, кто при таком серьезном диагнозе избавился бы от грыжи и ее последствий без операции.
Безоперационный подход может быть оправданным только на раннем этапе, когда деформация незначительная и еще не привела к разрыву соединительнотканных волокон диска, поражению нервных окончаний. Только при начальной форме реально добиться стойкой ремиссии за счет проводимой комплексной терапии регулярными курсами в течение всей жизни. Иными словами, консервативное лечение будет производить поддерживающий профилактический эффект благодаря стимуляции кровообращения и метаболизма, что позволит притормозить процессы разрушения и не допустить перехода протрузии в экструзию.
На предпоследней и последней стадиях консервативные методики утрачивают свою актуальность. Как бы этого не хотелось, ими не получится втянуть грыжу обратно, рассосать секвестр, срастить разорванное кольцо. В этом плане все безоперационные способы бессильны. На поздних сроках максимум, чем они могут помочь, так это снизить интенсивность болевого синдрома. Да и то, как показывает практический опыт, в единичных случаях.
- Консервативная терапия не может быть альтернативой хирургическому вмешательству, поскольку она не устраняет грыжу, а оказывает лишь симптоматический эффект.
- За данными клинических наблюдений, не менее 40% пациентов, которых лечили консервативно, имеют неудовлетворительные результаты. Спустя 6-12 месяцев они оперируются по причине неэффективности предыдущего лечения или развившихся осложнений.
- При заболевании 3 стадии и 4 стадии показано оперативное вмешательство (микродискэктомия, эндоскопия). На 4 стадии ввиду высокой угрозы необратимого повреждения спинного мозга и нервных пучков секвестром операцию по удалению секвестра и коррекции диска назначают в экстренном порядке.
- Если неинвазивный подход на 1-2 ст. патологии в течение 6 месяцев не увенчался успехом в борьбе с болью или отмечается прогрессирование на МРТ, целесообразно рассмотреть малоинвазивный способ удаления грыжи (эндоскопию, нуклеопластику).
Начавшиеся симптомы утраты чувствительности – нехороший знак, предвещающий в ближайшем будущем возникновение параплегии. Чтобы можно было избежать драматического исхода в виде паралича, от которого бывает и хирургия не спасает, важно в ограниченные сроки пройти нейрохирургическую операцию.
источник
Межпозвонковая грыжа – это выпячивание внутреннего пульпозного ядра за пределы анатомической локализации. Ядро позвонка состоит из хрящевой ткани, богатой содержанием гиалуроновой кислоты, что придает ему желеобразную, но плотную консистенцию. По окружности тела позвонка пульпозное ядро защищено фиброзным кольцом, состоящим также из хрящевой ткани, но, из плотных коллагеновых волокон. Структура межпозвонковых дисков обеспечивает плавность движений позвоночника.
Грыжа, по сути, является выпячиванием внутреннего органа или его части за пределы анатомической локализации. В образовании данной патологии решающую роль играют два фактора:
- Повышение внутреннего давления;
- Разрушение барьера, отгораживающего внутренние органы.
При длительно текущем воспалительном процессе происходят дистрофические изменения фиброзного кольца. Расстояние между волокнами увеличивается, появляются трещины. Однако боли при грыжах позвоночника появляются не от того, что разрушается хрящевая ткань, а от сдавления нервных окончаний и сосудистых пучков позвоночника выпавшей тканью пульпозного ядра, мягкая и эластичная структура которого вне пределов анатомической локализации подвергается окостенению – оссификации. Образовавшиеся костные гребни сдавливают нервные окончания и мелкие сосуды.
При выходе части ядра позвоночного диска в ту или иную сторону происходит сдавление нервных пучков, исходящих из ствола спинного мозга в области каждого позвонка. Центральная нервная система спинного мозга имеет сегментарное строение. Различают следующие отделы иннервации определенных областей:
Нервные волокна, исходящие из позвоночного столба по обе стороны тела обеспечивают двигательную активность и чувствительность правой или левой половины. Соответственно, появляются боли при грыжах позвоночника в тех отделах, где локализуются анатомические разрушения межпозвонковых дисков.
Боли при грыжах межпозвонковых дисков отличаются не только по интенсивности, но и по локализации.
Грыжи шейного отдела провоцируют болевые ощущения в верхних конечностях и плечевом поясе, а также характеризуются сильными, приступообразными головными болями. При прогрессировании заболевания боли при грыжах позвоночника шейного отдела провоцируют мышечный спазм. В результате больной не может повернуть голову. Часто грыжи шейного отдела позвоночника сопровождаются головокружениями, обусловленными перепадами артериального давления. Пациентам выставляется диагноз: вегето-сосудистая дистония, которая лечится симптоматически. Однако причина не устраняется. Тем временем, грыжа межпозвонкового диска прогрессирует. Головная боль при такой патологии имеет некоторые особенности. Она проявляется не на стороне поражения позвоночного столба, а имеет диффузный характер. Начинаясь с затылочной области, головные боли при грыжах позвоночника распространяются по всей черепной коробке. Человек не может принять удобное положение для сна. С высокой подушкой болит голова, с низкой – интенсивность болевых ощущений не снижается. Развивается бессонница. Снотворные средства не имеют никакого эффекта, поскольку торможение центральной нервной системы не устраняет механической причины сдавления нервных корешков.
Поражение межпозвонковых дисков грудного отдела появляется межреберной невралгией, которая поначалу имитирует сердечную патологию. Появляются боли за грудиной вследствие поражения нервного сплетения. Дальнейшее развитие заболевания приводит к нарушению иннервации сердца и к сбою автоматизма миокарда. Аритмии без участков анатомического поражения миокарда часто сопровождают грыжи грудного отдела позвоночника.
Поясничный отдел физиологически объединяют с крестцовым. В области пояснично-крестцового сочленения локализуется анатомическое образование, именуемое «конским хвостом спинного мозга». При его поражении боли при грыжах позвоночника сопровождаются расстройствами функций тазовых органов. Нарушается мочеиспускание в виде задержки или недержания мочи, запоры перемежаются с диареей.
Начальная стадия заболевания характеризуется острыми болями по типу прострела – люмбаго. В момент острого приступа человек замирает, не может ни согнуться, ни разогнуться. Вот какие боли при грыже позвоночника настораживают в первую очередь, потому что при длительно текущем остеохондрозе пациент мало-помалу адаптируется к болевым ощущениям, привыкает к тому, что движения его ограничиваются болью. Если образуется грыжа межпозвонкового диска, все прежние усилия по её преодолению прекращают быть эффективными.
Иннервация нижних конечностей зависит от конкретных сегментов позвоночника, точнее, от исходящих нервных пучков в области четвертого и пятого поясничных позвонков. При поражении межпозвонкового диска между L4 и L5 (латинская буква «L» – «люмбалис», означает «поясничный») развивается корешковый синдром с поражением бедренного нерва. При этом болит нога при грыже позвоночника по внешней стороне: от бедра до мизинца. Когда образуется грыжа на уровне L5-S1(«люмбалис-сакралис»: в пояснично-крестцовом отделе), боль в нижней конечности распространяется по ходу седалищного нерва. Болевая зона начинается от ягодицы и продолжается по задней поверхности бедра до большого пальца ноги. При дальнейшем прогрессировании заболевания развиваются нарушение чувствительности и мышечная атрофия.
Острая боль, сопровождающаяся параличом ног или рук, не снимается никакими медикаментами. Расстройства тазовых органов в виде «синдрома конского хвоста» подлежат только оперативному лечению. Обезболивание в таком случае дает подача общего наркоза, а последующее удаление межпозвонкового диска и его секвестра гарантирует отсутствие болей после операции.
Но снять боль при грыже позвоночника можно и консервативным путем. На сегодняшний день существуют две методики купирования болевого синдрома при межпозвонковых грыжах. Сторонники классического подхода в лечении рекомендуют постельный режим в остром периоде. Для снятия отеков нервной ткани используются негормональные противовоспалительные средства. В состоянии улучшения назначают массаж, физиопроцедуры, лечебную гимнастику. При острой, стреляющей боли производятся блокады с обезболивающими препаратами и витаминами.
Сторонники активной тактики предлагают снимать боли при грыжах позвоночника с помощью упражнений, вытягивающих позвоночный столб. Вытяжка снимает нагрузку на позвонки и давление внутри пульпозного ядра. В результате уменьшаются боли, либо исчезают совсем.
Активная методика требует контроля врача, так как самостоятельные попытки вытяжки позвоночника могут привести к выпадению части диска и образованию секвестра.
Видео с YouTube по теме статьи:
источник
В российской неврологии боль в спине часто объясняют протрузией или грыжей. Но весь мир думает по-другому, а я стараюсь донести до вас современные мировые взгляды простым языком.
В нашем теле с годами происходят изменения. Кожа малыша нежная, упругая. В 30 лет, как бы мы ни прибегали к косметическим процедурам, она уже не такая. А представьте моряка, который всю жизнь провел в плаваниях: его кожа грубая и морщинистая.
То же самое происходит с нашим позвоночником. В большинстве случаев протрузии и грыжи — естественные возрастные изменения. Если в вашей жизни много провоцирующих факторов, например, ношение тяжелых грузов, то вероятность заполучить большую грыжу увеличивается.
Многочисленными исследованиями установлено, что протрузии дисков встречаются у здоровых людей: в 20 лет — до 40% обследованных (напомню, это пациенты без боли в спине), в 70 лет — до 90%. Кроме того, выраженность изменений на МРТ не связана со степенью болевого синдрома: при большой грыже боли может не быть совсем, а при маленьких протрузиях у пациента может быть сильная боль (потому что причина не в протрузиях, а в другом).
Конечно, вызывает! Примерно в 1-4% от всех случаев боли в спине.
Грыжа приводит не только к боли, но и к другим расстройствам: нарушению чувствительности, изменению рефлексов, иногда снижению мышечной силы. Все это грамотный врач определяет в ходе неврологического осмотра. Если сила мышц достаточная, рефлексы при постукивании молоточком симметричные, не ослабленные, чувствительных нарушений нет, то крайне маловероятно, что боль в спине обусловлена грыжей.
Кроме того, сдавливая спинномозговой корешок на определенном уровне (если Вы почитаете результаты МРТ, увидите, что описаны протрузии и грыжи на уровне, например C3-C5 или L5-S1), грыжа вызывает не просто снижение чувствительности где попало, а в определенных сегментах, и строго определенные изменения рефлексов. Невролог соотносит уровень поражения с данными МРТ.
Все причины боли в спине можно разделить на 3 группы: неспецифические, специфические и корешковые.
Неспецифические — до 85%, обусловлены мышцами, связками, сухожилиями, мелкими суставами.
При неврологическом осмотре нет никаких настораживающих симптомов и признаков поражения нервных корешков, боль усиливаются при движении, уменьшаются в покое, чаще всего связана с неправильным двигательным стереотипом.
Острая боль возникает после неудачного поворота, наклона, вынужденной позы, например, сон в неудобном положении — и наутро невозможно повернуть шею. Хроническая боль часто обусловлена тем, что человек дает слишком большую нагрузку на одни группы мышц и совсем не нагружает другие.
Длительная работа в сидячем положении, ношение ребенка на одном боку — это неверные двигательные стереотипы. Можно бесконечно пить таблетки, но пока вы не поменяете свою двигательную активность, высока вероятность, что боль вернётся. Конечно, активность должна быть с умом.
ни рентген, ни МРТ не нужны, только осмотр врача. Почему? Там либо ничего не обнаружат, либо найдут протрузии/грыжи, не имеющие отношения к делу.
Специфические — до 10%: перелом позвоночника, туберкулез, остеомиелит, абсцесс, стеноз позвоночного канала, новообразование, анкилозирующий спондилит и другие.
Кроме боли в спине могут быть другие симптомы (повышение температуры, похудение) да и сама боль имеет необычные характеристики, например, не зависит от движения или усиливается в покое, ночью.
Анализ крови, рентген, МРТ, ПЭТ-КТ — все зависит от предполагаемой причины.
Корешковые — до 4% (по некоторым данным до 10%), вызваны сдавлением нервного корешка вследствие грыжи.
Может понадобиться МРТ позвоночника, но необходимость в каждом случае определяет врач.
Задача врача — определить, к какой из 3 групп причин относится боль, от этого будет зависеть дальнейшая тактика.
Существует система «красных флагов» ? — симптомов, которые должны вызвать у врача диагностическую настороженность:
- возникновение боли с новыми, необычными характеристиками в возрасте менее 20 или более 55 лет;
- боль, не зависящая от движения, боль в покое;
- усиление боли в ночное время;
- нарастающий со временем характер боли;
- отсутствие облегчения боли или ее усиление после пребывания в лежачем положении;
- локализация боли в грудном отделе позвоночника или в грудной клетке;
- длительное недомогание, лихорадка, необъяснимая потеря массы тела.
- перенесенная в недавнем прошлом травма спины;
- наличие в анамнезе онкологических (злокачественных) заболеваний;
- персистирующая инфекция;
- остеопороз;
- длительный прием кортикостероидов (в том числе в виде ингаляций);
- применение антикоагулянтов;
- внутривенное употребление наркотических препаратов;
- иммунодефицит (в том числе ВИЧ-инфекция), прием иммуносупрессивных препаратов.
- наличие у пациента очаговой неврологической симптоматики (слабость конечностей, онемение, нарушение мочеиспускания и дефекации);
- болезненность при пальпации и перкуссии позвоночника, усиление боли при натуживании;
- выраженная деформация позвоночника;
- пульсирующее образование в брюшной полости.
Наличие этих симптомов (особенно совокупности) у пациента с болью в спине должно заставить врача получше подумать о причине боли и исключить серьезную патологию.
С проведением МРТ при боли в спине есть 2 крайности: делать ее всем подряд «на всякий случай» и не делать исследование тогда, когда оно действительно нужно. Разбираемся вместе с вами.
Если боль в нижней части спины возникла у пациента младше 50 лет, она не иррадиирует в ноги, не сопровождается лихорадкой и неврологический симптоматикой (слабость мышц, нарушение рефлексов и чувствительности, нарушение мочеиспускания и дефекации), в прошлом не было опухолей, то с вероятностью 99% боль носит неспецифический характер и связана с вовлечением мышц, связок, сухожилий, мелких суставов.
Чтобы приблизить эту вероятность к 100% мы оцениваем пациента в динамике и смотрим, уменьшается ли боль после лечения или нет. Если сделать такому пациенту МРТ позвоночника, никакой важной информации мы не получим.
Даже если будут найдены грыжи или протрузии, это ни на что не повлияет.
Во-первых, у пациента без неврологический симптоматики грыжи и протрузии являются случайной находкой и не связаны с болью в спине. Эта мысль так трудно приживается в умах пациентов и коллег, но тем не менее это так.
Во-вторых, находки на МРТ в виде немых, молчащих грыж и протрузий никак не повлияют на лечебную тактику.
Но как же не пропустить другую серьезную патологию? Для этого есть красные флаги ?, которые мы уже обсудили. Врач анализирует все эти настораживающие симптомы (в совокупности, а не по отдельности), после чего принимает решение о необходимости МРТ.
источник
Появление болевых ощущений в поясничном отделе не может не тревожить. Боль появляется практически у каждого человека, но чаще она возникает у лиц пожилого возраста. Часто граждане, скептически относятся к возникшей боли и не спешат консультироваться со специалистом. Такое решение неправильно: если болит поясница слева, то это свидетельствует о развитии тяжелой болезни, поэтому не тяните с лечением. О том, отчего образуется боль в пояснице в левом боку и как ее вылечить – подробности далее.
Условно медиками все факторы, влияющие на образование боли в спине в области поясницы, разделяются на 5 основных видов.
К первой группе относятся механические травмы и заболевания в двигательной системе.
Если болит спина в области поясницы слева, причины следующие:
- растяжение мышц и межсуставных связок;
- появление компрессионных переломов в позвоночном столбе;
- наличие повреждений в межпозвоночных суставах и микротравм позвонков;
- появление нарушений в осанке, вызванных кифозом, сколиозом, остеохондрозом.
Ко второй группе причин относятся различные инфекции, которые могут появиться как у мужчин, так и у женщин. Они формируются из-за развития:
- эндокардита;
- остеомиелита позвоночника;
- туберкулезного спондилита;
- гнойного дисцита;
- эпидуарльных абсцессов;
- гриппа;
- инфекций, поражающих внутренние органы.
К третьей группе причин относится формирование злокачественных опухолей. Боль в левой части поясницы образуется в результате:
Четвертая группа факторов, влияющих на появление боли, имеет связь с появлением различных метаболических нарушений. Они образуются в результате развития:
- остеомаляции;
- гемохроматоза;
- остеопороза;
- алкаптонурии и иных тяжелых заболеваний, связанных с нарушением обмена веществ.
Причины боли в пояснице слева, относящиеся к пятой группе, условно разделяются на психогенные и неврогенные. Это боль, образующаяся из-за развития деформирующего остоза, фибромиалгии, опоясывающего лишая.
Медики отмечают, что если болит спина в области поясницы, то это говорит о развитие следующих заболеваний:
- хронических патологий в мочевыделительной системе, почечных коликах и камнях в почках;
- воспаление легких с левой стороны и в плевральной области, яичников в женской половой системе;
- хронических запоров, колите и нарушение в работе пищеварительной системе;
- патологии в поджелудочной железе;
- язвенной эрозии и гастрите;
- тяжелых болезнях, локализованных в опорно-двигательном аппарате.
Помимо этого, причиной боли в пояснице слева у женщин может быть развитие беременности. Это связано с внутренним давлением, которое оказывает растущая матка на внутренние органы.
Боли в пояснице сзади у женщин часто появляются в результате развития воспаления в мышцах или если в позвоночнике имеются серьезные болезни. Медики отмечают, что патологии в позвоночнике бывают врожденными и приобретенными.
Врожденные формируются в результате грыжи в межпозвонковых дисках, из-за недостатка в развитии мышечного аппарата и иных аномалий в области позвоночника.
Приобретенные патологии как у мужчин, так и у женщин формируются на фоне развития:
Боли слева, появившиеся в результате воспаления, часто образуются из-за истончения межпозвонкового диска, защемления сосуда и нерва. В результате этого у человека воспаляются нервные корешки, и появляются боли, которые носят режущий характер.
При патологии боли бывают постоянными, ноющими и приступообразными. Если у человека защемляется нерв, то у него не только болит левая сторона поясницы, но и ему приходится снижать свою двигательную активность и у него ухудшается общее самочувствие.
В том случае, если у человека поражаются нервы в нижнем поясничном отделе, то его беспокоит тупая боль в пояснице слева, переходящая на ягодицы и нижние конечности. Если человек вовремя не обратиться к специалисту, то процесс затрагивает нижние конечности и нарушает их чувствительность. Неприятные ощущения при этом становятся постоянными. Если воспалительный процесс затронул седалищный нерв, то также человека мучают постоянные боли и у него появляются серьезные осложнения, избавиться от которых можно только оперативным путем.
Если организм человека переохладился, то у него развивается воспаление в мышцах, носящее название миозит. И также к нему приводят чрезмерная физическая активность человека и резкое снижение деятельности иммунной системы. Боли в левой части поясницы при этом становятся ноющими и постоянными и появляются внезапно. Они могут усиливаться при глубоком вдохе или наклоне туловища. Для избавления от них используется Меновазин для растирания, покой.
Также тянущие боли могут образоваться на фоне смещения позвонков. Человеку приходится снижать свою двигательную активность, у него часто немеет и покалывает в нижних конечностях.
Боль в пояснице слева сопровождающаяся прострелами вызвана поясничной грыжей, ревматизмом, выпадением межпозвонкового диска. Стрелять может во время двигательной активности, при сильном напряжении, кашле или во время глубоких вдохов.
Стреляющая боль в пояснице с левой стороны во время двигательной активности говорит о развитие воспалительного процесса в седалищном нерве и образовании синдрома грушевидной мышцы.
Таким образом, если у человека имеются патологии в области позвоночного столба, то у него появляются следующие симптомы:
- Появляется резкая и тянущая боль в пояснице, при которой он не может свободно разогнуть спину.
- Болевые ощущения локализуются в центре поясницы и отдают в нижние конечности.
- При двигательной активности у него возникают неприятные ощущения, которые часто сопровождаются спазмом в почках.
От болевых ощущений можно избавиться только с помощью растирания больного места разогревающими и противовоспалительными средствами.
Часто если болит поясница слева сзади, то это связано с развитием патологий во внутренних органах. Такими органами являются:
- поджелудочная железа и кишечник;
- левая почка и селезенка;
- левый яичник у женщин.
И также резкая боль в пояснице слева может свидетельствовать о развитие мочекаменной болезни. При этом человеку трудно сходить в туалет и у него резко повышается температура тела.
При поражениях левой почки у человека появляется постоянная, тупая, ноющая боль в пояснице. А также может болеть в нижнем отделе живота, в подреберье.
Если женщину беспокоит тупая боль в пояснице, которая отдает в область живота, то это говорит о развитии миомы матки.
При развитии воспаления в области яичников женщин беспокоит непрерывная боль, которая отдает в низ живота и поясницу. Развитие воспаления часто сопровождается появлением выделений, болью во время полового акта и нарушением менструального цикла.
Часто боль слева в пояснице связана с тем, что у человека имеются аномалии в почках. При этом у него появляются следующие симптомы:
- ухудшается общее состояние здоровья: человек чувствует себя вялым, он быстро утомляется, у него появляется слабость;
- резко повышается артериальное давление, часто мучают боли в голове;
- лицо и ноги отекают, в особенности это проявляется в утренние часы;
- ознобом, повышенным потоотделением, повышением температуры тела;
- полным отсутствием аппетита, частой тошнотой, которая переходит в сильную рвоту;
- частыми позывами и болью во время похода в туалет;
- при положении лежа болевые ощущения не исчезают.
Боль в почках, которая отдает в область поясницы, бывает острая или хроническая.
Острая боль в пояснице слева появляется по следующим причинам:
- В результате острого растяжения позвоночника. При нем человека мучает боль в обеих частях позвоночника и ему приходится ограничивать свою двигательную активность.
- При переломе поясничного позвонка. У человека появляется резкая боль во время травмы, во время ходьбы очень сильно болит поясница с левой стороны сзади. Со временем боль у человека становится легче, но она может усиливаться при принятии лежачего положения.
- При смещении межпозвонковых дисков. При них у человека появляется боль с левой стороны поясницы, ему приходится принимать удобное положение для облегчения боли. При этом если он долго находиться в одном положении, то у него защемляется конечный отдел спинного мозга. В результате этого у него снижается чувствительность, снижаются рефлексы, и нарушается тазовая функция.
- Развитие артроза в межпозвонковых суставах. При нем человека беспокоит фасеточный болевой синдром, проявляющийся односторонней болью в области спины, расстройством чувствительности и снижением рефлексов.
К вторичным причинам, приводящим к появлению недуга, относятся:
- злокачественные опухоли, локализованные в области позвоночника и воспаления в теле позвонков. Оно формируется в результате развития туберкулеза, бруцеллеза;
- ревматоидный артрит, остеопороз, спондилит;
- появление спинального инсульта и остеомаляции;
- тяжелые недуги в пищеварительной системе, в малом тазу и в области почек.
Более подробно ответить на вопрос о том, если болит слева в пояснице, что предпринять, сможет специалист после проведенных диагностических процедур.
Первоначально пациенту следует пройти несколько диагностических процедур, которые помогут более точно установиться причину боли. Первым, кто должен осмотреть человека с болью, является терапевт. После того как им будут изучены основные симптомы, то он направит человека к более узкому специалисту:
Дополнительными диагностическими процедурами, которые нужно будет пройти пациенту, является УЗИ диагностика. С ее помощью определяется состояние органов, находящихся внутри организма и наличие в нем злокачественной опухоли.
Также человек должен сдать общий анализ крови и мочи. Они помогают выявить развитие у него воспалительного процесса.
Если данные диагностические процедуры не помогли точно поставить диагноз, то пациента направляют на МРТ, рентген, ЭКГ.
Когда болит спина в районе поясницы, и ощущения носят ноющий характер, нужно сходить на консультацию к врачу. После проведенной диагностики врач может назначить грамотное лечение. Резкие боли требуют особенного внимания. При их появлении нужно оказать первую помощь, которая заключается в следующих действиях:
- принять спазмолитическое средство;
- сделать массаж.
Массаж заключается в следующих действиях:
- Больного укладывают на живот и подкладывают под него небольшую подушку.
- Поясницу массируют легкими движениями, не допуская нажима. Движения осуществляют от поясницы, по всему позвоночному столбу и двигаются к шее. После этого массируются стороны.
- После того как кожа хорошо прогрелась и покраснела, то массаж делают более интенсивно.
В таком случае лечение проводится консервативными методами: таблетками, уколами.
Однако при постоянном появлении болевых симптомов и переходе недуга в тяжелую стадию, человеку назначается операция.
Если боль связана с неврологическими расстройствами или травмами, то лечение проводится следующими методами:
- используются разогревающие мази;
- применяются противовоспалительные средства.
Когда человека беспокоит сильная боль, то ему назначаются уколы.
Если болит слева в пояснице у подростка, то специфических лечебных процедур не понадобиться. Родители должны следить за осанкой ребенка и заставлять его заниматься активными видами спорта. А также им следует помнить о том, что вся мебель должна быть подобрана в соответствии с возрастом ребенка. Внимательно следите и за массой тела ребенка: перекармливать его не следует.
Если поясница стала болеть неожиданно, то при ее лечении нужно принимать горячие ванны. Этим способом пользуются тогда, когда образование боли не связано с распространением воспаления или развитием злокачественной опухоли.
Если болит левый бок поясницы и это происходит в результате передавливания нервов, то нужно правильно положить человека. Это нужно сделать так, чтобы снять напряжение с позвоночника. Для этого нужно подложить подушку под ноги и спину.
Чтобы навсегда избавиться от неприятных ощущений каждому человеку рекомендуется соблюдать следующие профилактические процедуры:
- Заниматься активными видами спорта. С их помощью можно укрепить мышцы спины и разгрузить нижние отделы, заканчивающиеся позвоночником.
- Чтобы избавиться от уже появившейся боли и ликвидировать ее дальнейшее распространение следует сходить на несколько сеансов массажа. Помните, что он должен осуществляться только опытным специалистом и проводить его можно после консультации с лечащим врачом.
- Людям со сниженным иммунитетом следует его укреплять.
- Всем гражданам, в особенности женщинам, следует избегать переохлаждения.
Чтобы избежать боли, которая часто появляется у пожилых людей, следует выполнять следующие меры профилактики:
- Не работать долго в одном положении на даче. Если это сделать невозможно, то при работе делать перерывы и разминать тело и конечности.
- Не поднимать слишком тяжелые предметы.
- Не находится долго лежа или сидя.
- Заниматься доступным спортом. Однако до этого следует проконсультироваться с лечащим врачом. Оптимальным спортом для пожилых граждан является ходьба с палками. Она помогает развить не только ноги, но и задействует руки.
- Регулярно приседать и гулять на улице.
Помните, что если болит в пояснице слева, то это ненормально. Если такой симптом появился, то любому человеку следует незамедлительно сходить на консультацию к опытному врачу.
источник
Заболела спина… Каждый человек хотя бы однажды в жизни ощущал боль, когда тянет поясницу, тяжело стоять или сидеть и постоянно хочется сменить положение тела. Природа появления болевых ощущений может быть разной, одна из наиболее частых – боли при грыже поясничного отдела позвоночника. Характер болевых ощущений напрямую зависит от степени тяжести состояния, места локализации, возраста и общего состояния организма. О причинах формирования грыжевых аномалий в позвоночном столбе, особенностях, симптомах, методах лечения, применении народных средств – эта статья.
Диагноз относится к числу наиболее часто диагностируемых недугов позвоночного отдела, вызывается несколькими причинами. К такой серьезной патологии могут привести:
- частые перегрузки позвоночного столба поднятием избыточных тяжестей;
- долгое вынужденное пребывание в статичной позе;
- некоторые виды травм спины;
- врожденный/приобретенный сколиоз;
- нарушение обмена веществ.
Возраст, когда грыжа позвоночника поясничного отдела диагностируется наиболее часто, находится в диапазоне между 25 и 55 годами.
Непосредственно к заболеванию приводит разрыв кольца межпозвоночного диска, когда желеобразная составляющая выдавливается в пространство между позвонками. Масса поступательно сдавливает нервные окончания, находящиеся в позвоночнике. Неизбежно усиливающиеся боли при межпозвоночной грыже приводят к ограничению двигательной активности, в особо сложных случаях – к инвалидности.
Если начать лечиться вовремя, комплекс лечебных мероприятий медикаментами и специальной гимнастикой поможет забыть о заболевании.
В начальной стадии, когда грыжевое выпадение не достигло внушительных размеров, и не может еще оказывать сильное давление на нервные окончания, человек ощущает нечастые боли в поясничном отделе (название на профессиональном медицинском языке – люмбаго). За врачебной помощи обращаются чаще всего, когда недуг сильно запущен – болит спина, очень сильно и долгое время. Такое состояние требует длительного полноценного наблюдения у специалиста.
Ранние признаки грыжи, образовавшейся в поясничном отделе, начинающиеся проблемы с позвоночником часто проходят не замеченными, человек относит боли и неприятные ощущения в спине к временному состоянию усталости, перенапряжению. Насторожиться нужно, если:
- При повышенных физических нагрузках ощущается тупая боль в пояснице;
- Болевые ощущения возникают от длительного стояния или сидения в одном положении, резких поворотах или наклонах туловища;
- Патологические явления в позвоночном столбе являются наследственными либо врожденными;
- Болезненность возникает в спине при сильном кашле.
Часто пациенты при обследовании сообщают о болевых ощущениях в ноге, постепенно опускающихся от поясницы к колену и ниже. Межпозвоночная грыжа в поясничном отделе постепенно захватывает все новые участки тела и постоянно усиливается. Дополнительными свидетельствами наличия заболевания являются:
- Частые запоры, сменяющиеся поносами;
- Приступы недержания мочи;
- Нарастающая импотенция.
Когда недуг разрастается, острая боль при грыже позвоночника поясничного отдела приобретает «простреливающий» характер, проявляясь в бедре или ноге, при этом человек ощущает онемение одной или обеих нижних конечностей, чувства внезапной слабости в них. Очень часто поводом обращения за квалифицированной помощью становится ощущение, что вместе с болями в спине болит нога.
Если у пациента отмечаются признаки межпозвоночной грыжи, нужно непременно обследоваться как можно подробнее, чтобы уточнить диагноз и не пропустить другие серьезные патологии – нарушения кровообращения в спинном мозге, онкологические новообразования, скрытые последствия травм и ушибов. Если нет уверенности в поставленном диагнозе – можно воспользоваться услугами другого специалиста в частной или государственной клинике.
В медицинском учреждении провести обследование больной спины можно способом ядерно – магнитного резонанса или компьютерной томографией, популярное и наиболее часто применяемое рентгеновское облучение на межпозвоночную грыжу не выявляет.
Особого внимания требуют особые состояния:
- Болевые ощущения в спине, сопровождающие посещения туалета, нарушение/полное отсутствие менструаций;
- Чувство слабости в ногах, особенно при движении;
- Перенесенные в недавнем времени травмы спины;
- Повышенная температура на протяжении нескольких дней;
- Болевые ощущения постоянно нарастают на протяжении длительного времени.
Межпозвоночная грыжа проявляется мгновенно, внезапной болью после чрезмерной перегрузки позвоночника, травмы спины, или резкого поднятия тяжести. Приступу предшествует четко ощутимый щелчок в спине, или хруст в позвоночнике. Если болезненность возникла при таких обстоятельствах – необходимо срочно прибегнуть к врачебной помощи.
До прихода врача нужно оказать пострадавшему помощь:
- Быстро уложить человека на жесткую ровную поверхность (сидеть или полулежать в таком состоянии не рекомендуется);
- Для облегчения боли при грыже поясничного отдела позвоночника из подручных текстильных средств (простыня, скатерть, покрывало) сооружают корсет и накладывают на поясницу;
- Полностью ограничиваются любые движения;
- Можно приложить теплый компресс на больное место.
Все необходимые дальнейшие лечебные манипуляции предпримут медицинские работники.
Первый вопрос, проясняемый врачом при обследовании, заключается в выяснении – как давно диагностировано заболевание, какие боли при грыже поясничного отдела беспокоят пациента, какие методы лечения использовались ранее. Выбор стратегии дальнейшего лечебного процесса и его успешное проведение во многом зависят от правильности определения стадии недуга.
При остром характере болезни лечение проводят в стационаре, с помощью медикаментозного вмешательства, назначаются препараты обезболивающего или противовоспалительного действия. Применяются таблетки, мази, гели, инъекции. Важно помнить, что время действия обезболивающего средства не превышает 5 – 6 часов! Длительность применения зависит силы проявления боли. Прием препаратов осуществляется в строгом соответствии с назначениями лечащего врача и при его постоянном контроле ситуации, так как только доктор может точно определить, как снять боль и проводить дальнейшее успешное лечение.
Если ситуация осложняется расстройством органов таза – проводится операция удаления пораженных межпозвоночных дисков под общим наркозом. Боль купируется с помощью классической, проверенной методики, либо более новой, активной восстанавливающей технике. В чем разница между ними?
Классический прием заключается в рекомендации придерживаться постельного режима на всем протяжении острой фазы болезни. При этом болевые симптомы снимаются при помощи обезболивающих препаратов.
Активная методика предполагает воздействие на недуг специальными упражнениями, направленными на вытягивание позвоночного столба. Это позволяет исключить большую нагрузку на позвонки, при этом болезненность снижается, либо совершенно перестает беспокоить. Подобный метод рекомендован при полном контроле медицинского специалиста, самостоятельные упражнения могут привести к достаточно опасным для здоровья последствиям.
Средства народной медицины оказывают общеукрепляющее, поддерживающее действие с использованием природного материала – трав, ягод, содержащих необходимые при таком заболевании витаминный комплекс и набор необходимых микроэлементов. Для лучшего усвоения и максимального лечебного воздействия на пораженный участок позвоночника, настойки и отвары рекомендуется принимать перед приемом пищи. Для облегчения болей в спине используются компрессы, мази.
В качестве исходного материала для лечебной настойки используют сабельник, костянку, осиновую кору. Например, средство из сабельника составляют следующим образом: 100 гр сабельника +1 л спирта (40%) смешивают, разбавляют водой, дозировка – 3 раза в день до еды.
В качестве облегчающего компресса достаточно распространено применение мази на основе конского жира: его натирают мелкой стружкой, ровным слоем раскладывают на тканевой салфетке и оборачивают больное место, захватывая болевую площадь целиком. Продолжительность воздействия – 2 суток.
Одним из самых действенных методов борьбы с сильной болью считается теплый компресс из красной глины: ее смачивают водой, заворачивают в марлю, затем разогревают до + 40 С, фиксируют на месте грыжи, выдерживают до полного высыхания материала.
Если даже использование народных рецептов позволяет снять боль при грыже на достаточно длительное время, нужно понимать, что такое заболевание, как грыжа, нуждается только в медицинском лечении. Упущенное время при запоздалом обращении к специалисту (вертебрологу, ортопеду, при определенных показаниях – к нейрохирургу) может обернуться тяжелыми последствиями вплоть до частичной или полной парализации частей нижней половины тела.
источник

врач-невролог, гомеопат, стаж работы 22 года
✔ Статья проверена врачом
Известный японский ревматолог: «ЭТО ЧУДОВИЩНО! Российские методы лечения суставов и позвоночника вызывают лишь недоумение. Смотрите, чем врачи предлагают лечить спину и суставы в России: Вольтарен, Фастум гель, Диклофенак, Мильгамма, Дексалгин и другими подобными препаратами. Однако эти препараты НЕ ЛЕЧАТ СУСТАВЫ и СПИНУ, они лишь снимают симптомы заболевания — боль, воспаление, отёчность. Теперь представьте, что. » Читать интервью полностью»
Как болит поясница при грыже поясничного отдела позвоночника? Самый подробный ответ в этой статье. Грыжа межпозвоночного диска появляется у 80% всех взрослых людей старше 35 лет, но лишь у 5 из 100 пациентов она вызывает боль. Вы когда-нибудь задумывались о том, какая бывает боль при грыже поясничного отдела позвоночника?
В некоторых случаях у пациента появляются острые боли, он начинает прихрамывать и не может полностью разогнуть спину. В этом случае человек начинает активное лечение заболевания, чтобы как можно быстрее и эффективнее избавиться от неприятных симптомов.

Важно понимать, что характер болевого симптома зависит от степени тяжести заболевания, её локализации и вида.
Давайте я подробно расскажу о том, как болит спина при грыже, что делать при приступе, как провести эффективное лечение при помощи лекарств, как не допустить повторных сильных болей, фото + видео. Обещаю, будет интересно.
Среди всех заболеваний позвоночника именно при грыже поясничного отдела позвоночника возникают самые сильные боли. Характер неприятных ощущений – тянущий, тупой, острый, колющий, ноющий. Чем быстрее развивается заболевание, тем сильнее и чаще появляются острые боли. Этот симптом возникает из-за сдавливания нервных корешков в спинном мозге.
Как бы то ни было, у пациента бывают затишье, когда боль становится меньше или вообще полностью проходит. Интересно то, что когда сила болевых ощущений утихает, то пациент старается как можно чаще проводить времени в сидячей позе.

В зависимости от локализации грыжи, боль будет появляться во всей пояснице, а также с левой или с правой стороны спины. Пациент начинает хуже передвигаться, он часто наклоняется как вперёд, так и вбок.
Помните, острая и сильная боль может появиться на любом этапе грыжи: при небольшой протрузии (выпирание ядра без разрыва диска) до секвестрации (разрыв фиброзного кольца с выпадением ядра в позвоночное русло). В том или ином случае больной не сможет сам различить боль при начальной стадии заболевания от уже сформированной большой грыжи. Поэтому надо как можно быстрее обратиться к неврологу или вертебрологу для постановки точного диагноза.
Обязательно прочитайте хорошую статью:
Боль в ногах напрямую зависит от поражения того или иного поясничного межпозвонкового диска. Если поражён диск L4-L5, то боль распространяется по внутренней поверхности ноги до мизинца. Если грыжа L5-S1, то болевое ощущение распространяется по движению седалищного нерва: от ягодицы по задней поверхности бедра ноги до большого пальца ноги.
Интересная статья в продолжение:
Давайте копнём чуть глубже – расскажем о сопутствующих симптомах грыжи поясничного отдела. Важно понимать, что симптомы заболевания некоторым пациентам приносят невыносимые страдания, а другие довольно спокойно их переносят. Как правило, у пациента появляется не один симптом, а сразу несколько одновременно.
- Сильное ограничение двигательной активности. Человеку очень сложно разогнуться, он как бы замирает в одной позе. Это защитная реакция организма для уменьшения интенсивности боли.
- Спазмы и напряжение в мышцах. Это защитная реакция организма, чтобы защитить дальнейшее повреждение нервных корешков. При внешнем осмотре видно, что та сторона спины, где локализуется боль, мышцы сильно напряжены, а в другой стороне спины они расслаблены.
- Хронические боли в пояснице, обостряющиеся после рабочего дня, кашля, чихания.
- Боль может отдавать в ногу по внутренней поверхности бедра вплоть до кончиков пальцев. Характер боли может быть ноющий, острый или стреляющий.
- Из-за поражения нервных корешков боль может иррадиировать в ягодицы, пояснично-крестцовую область, паховую область и брюшную полость.
- Изменение походки. Грамотный специалист даже по походке может определить, что у пациента имеется межпозвоночная грыжа. С виду кажется, что человек идёт с трудом. Это происходит при размере грыжи более 8 мм.
- Проблемы с мочеиспусканием и дефекацией. Такие симптомы появляются при размере грыжи более 11 мм.
- Усиление боли при движениях, резких поворотах телом, поднятии тяжестей, долгом сидячем положении. При горизонтальном положении боль стихает.
- Со временем появляется слабость в мышцах ног, человеку сложно прыгать, подниматься по ступенькам, приседать.
Пациенту при поясничной грыже тяжело двигаться нормальным образом
- Нарушение чувствительности в ногах, ощущение «бегания мурашек», онемение пальцев нижних конечностей.
- В области поражённого нервного корешка человек чувствует сухость или потливость.
Интересно! Чаще всего у пациентов появляется поясничная грыжа L4-L4 – 50% клинических случаев и L5-S1 – более 85% случаев.
При обострении межпозвоночной грыжи происходит защемление нервных корешков или смещение позвонков. Это всё приводит к сильному болевому синдрому. Чем больше размер грыжи и чем серьёзнее причина, её вызывающая, тем тяжелее будет протекать обострение.
Сколько именно длятся боли? Всё зависит от тяжести заболевания. У некоторых пациентов это может длиться 2-3 часа, а у других – несколько недель.
Важно! Если сильная боль не проходит в течение нескольких дней, то требуется срочно обратиться к невропатологу.
При появлении сильной боли в пояснице следует оказать первую помощь:
- Следует принять 1-2 таблетки сильного обезболивающего средства: Кеторол, Анальгин или Найз. Не рекомендовано такие лекарства принимать более 2 раз в сутки.
- Далее надо лечь на твёрдую поверхность, ноги положите на возвышение под прямым углом. Это поможет расслабить напряжённые мышцы. Либо можно лечь на живот, подложив под него среднюю подушку и вытянув обе ноги. Дополнительно можно лечь на бок, положив между ног подушку.
Поза для снижения боли в пояснице
- Попросите родных сделать на пояснице йодную сетку, а потом натрите это место камфорным спиртом и укутайтесь тёплым шарфом.
- Если в болевой области нет воспаления, то можно натереть поясницу разогревающей мазью (Капсикам, Финалгон, скипидарная мазь), наклеить согревающий пластырь или приложить грелку.
- Обеспечьте строгий постельный режим в течение 1-2 дней. В дальнейшем рекомендуется больше двигаться, чтобы не ухудшить течение заболевания.
Такую лечебную терапию надо проводить 3 раза в сутки в течение нескольких дней, пока боль не станет меньше. Если болевое ощущение не пройдёт, то надо обратиться к специалисту для консультации.
Послушайте, сразу же при явных симптомах поясничной грыжи надо записаться к неврологу, вертебрологу или ортопеду. А в этих случаях необходимо срочно вызвать неотложную помощь:
- Боль настолько сильная, что приносит больному невыносимые страдания и не устраняется при помощи сильных обезболивающих средств.
- У пациента появились нарушения мочеиспускания или работы кишечника.
- У больного время от времени исчезает чувствительность на внутренней поверхности бёдер и в промежности.
- Появляется онемение и боль в нижних конечностях.

Вышеперечисленные симптомы нельзя ни в коем случае игнорировать – это может привести к параличу ног.
В первую очередь при появлении болей врачи назначают медикаментозное лечение. Это самый эффективный способ подавления острой боли. Дополнительно невролог может назначить физиопроцедуры, лечебный массаж, иглоукалывание, лечебные упражнения, ношение ортопедического пояса.
Вернёмся к тому, о чем мы начали говорить – о лекарствах, которые часто назначают при лечении межпозвоночной грыжи.
Это лекарственные средства, которые могут уменьшить болевой симптом независимо от причины. Их можно применять в первую очередь при болевых симптомах из-за малого количества побочных эффектов.
Их нельзя применять более 5 дней, иначе могут возникнуть нежелательные побочные явления.

Это препараты, которые в первую очередь назначают неврологи при болях из-за межпозвонковой грыжи. Они эффективно устраняют болевой симптом, уменьшают воспалительные процессы и улучшают тонус мышц. Их назначают в виде таблеток и инъекций. Средства имеют серьёзные побочные явления в виде болей в желудке, поэтому их можно принимать не более 5-7 дней.
При острых и сильных болях назначают уколы, а затем больных переводят на таблетки. Важно понимать, что при увеличении дозы обезболивающее и противовоспалительное действие не усиливается.
- Диклофенак (Диклак, Вольтарен, Ортофен). Это самое дешёвое и эффективное средство. Активное вещество – диклофенак натрия. Стоит средство от 20 р.
Вольтарен — препарат первого выбора при межпозвоночной грыже
- Аркоксиа. Действующее вещество этого НПВП – эторикоксиб. Уже после приёма первой таблетки возможно значительное уменьшение боли и воспаления. Стоит от 420 р.
- Найз (Целебрекс, Дилакса, Нимесил, Нимесулид, Нимика). Активный компонент – нимесулид. Эффективно уменьшает острую и хроническую боль. Стоит от 200 р.
- Тексамен. Активный компонент – теноксикам, который неплохо переносится больными. Действует быстро. Стоит от 210 р.
- Мелоксикам (Мовалис, Артрозан, Амелотекс). Это нестероидное противовоспалительное средство нового поколения, которое вызывает мало побочных действий при хорошем обезболивающим эффекте. Действующее вещество этих препаратов – мелоксикам. Врачи часто назначают эти лекарства одновременно с витаминами группы B и миорелаксантами. Цена лекарства от 100 р.
- Кетонал (Артрозилен, Кетопрофен, Быструмкапс, Флексен, Дексалгин). Активный компонент – кетопрофен. Эти лекарства назначают при среднем болевом синдроме, жаре и воспалении. Цена от 100 р.
- Кеторолак (Кетопрофен, Кеторол, Кетанов). Это очень сильный обезболивающий препарат, который нельзя принимать больше 5 дней. Действует лекарство 8 часов. Стоимость от 50 р.
Кеторолак — самый сильный НПВП при грыже
- Ибупрофен (Ибуклин, Нурофен, Миг, Фаспик). Активное вещество – ибупрофен. Лекарство хорошо переносится многими пациентами. Цена от 50 р.
- Индометацин. В основном это средство назначают в форме ректальных свечей. Часто назначают этот препарат, когда не помогают другие НПВС. Цена от 50 р.
Эти препараты необходимы для того, чтобы уменьшить спазмы в мышцах, улучшить микроциркуляцию крови и уменьшить боль. Врачи их назначают в сочетании в НПВП для усиления обезболивающего эффекта.
Миорелаксанты часто назначают при неэффективности НПВП.
- Сирдалуд – от 420 р.
Сирдалуд снимает спазмы в мышцах спины
- Мидокалм – от 300 р.
- Тизалуд – от 200 р.
Это мощные обезболивающие препараты, которые назначаются при неэффективности НПВП, а также сильном болевом шоке. Средства продают строго по рецепту.
Список наркотических анальгетиков:
- Седальгин Нео – от 250 р.
- Пиралгин – от 70 р.
- Пенталгин Н – от 220 р.
Пенталгин Н содержит кодеин — наркотическое вещество
- Кодеин.
- Трамадол.
- Фентанил.
- Морфин.
Это гормональные препараты, которые назначают при слабом действии НПВС. Такие лекарства нельзя применять чаще 1 раза в год из-за тяжёлых побочных эффектов.
- Метилпреднизолон. Средство переносится лучше, чем другие глюкокортикостероиды. Цена от 250 р.
Метилпреднизолон эффективно подавляет болевой синдром
- Кортизон – от 950 р.
- Кеналог – от 370 р.
- Дипроспан – от 250 р.
- Дексаметазон – от 70 р.
Эти препараты снимают болевой синдром, улучшают состояние нервной системы и обменные процессы. Средства в форме инъекций болезненны для пациентов, поэтому лучше применять комбинированные лекарства с местным анестетиком.
- Мильгамма – от 320 р.
Мильгамма — витамин группы В, помогающий справиться с сильным болевым ощущением
- Комбилипен – от 200 р.
- Нейробион – от 300 р.
- Тригамма – от 200 р.
Эти лечебные инъекции ставят прямо в область боли. В состав лекарства входят Новокаин (Лидокаин) и гормональное средство (Гидрокортизон, Дипроспан, Преднизолон). Боль проходит уже через 5 минут. Уколы ставят курсами через день до полного уменьшения боли.
Блокады должен ставить только грамотный врач, иначе могут возникнуть серьёзные осложнения.

В сложных случаях назначают эпидуральные блокады – это введение лекарственного вещества при помощи толстой иглы в эпидуральное пространство. Это так называемая мини-операция, которая проводится только в медицинском учреждении опытным врачом. Обезболивающий эффект от этой процедуры держится от 3 недель до 2-3 месяцев.
В дополнение к таблеткам и уколам можно применять различные мази и гели. Они помогут уменьшить количество принимаемых лекарств за счёт хорошего обезболивающего действия.
Обезболивающие мази необходимо наносить на поражённое место 3-4 раза в сутки на протяжении 7-14 дней.
Внимание! В первые 1-2 дня обострения нельзя использовать согревающие мази из-за возможного ухудшения состояния.
- Никофлекс – от 370 р.
- Финалгон – от 380 р.
- Капсикам – от 370 р.
Капсикам — эффективная мазь с сильным запахом
Мази с нестероидным противовоспалительным средством:
- Вольтарен эмульгель – от 330 р.
- Найз – от 300 р.
- Диклофенак – от 70 р.
- Кетопрофен – от 100 р.
- Индометацин – от 110 р.
- Фастум гель – от 290 р.
Мазь с пчелиным и змеиным ядом:
- Випросал В – от 380 р.
- Апизартрон — от 360 р.
Это очень удобная форма лекарств. Надо наклеить пластырь на больную область и ждать, пока не наступит обезболивающий эффект. Действие пластыря длится от 12 часов до 3 дней. Пластыри имеют очень мало побочных эффектов и противопоказаний.
Список самых действенных пластырей при болях в пояснице:
- Вольтарен. В состав пластырей входит НПВП – диклофенак натрия. Действует изделие в течение 24 часов. Вольтарен нельзя применять более 7-10 дней. По отзывам пациентов пластырь очень плохо держится на коже. Стоимость изделия от 270 р.
- Версатис. В состав пластыря входит местный анестетик – лидокаин. Действует изделие в течение 12 часов. Версатис разрешено применять не более 5 суток. Цена от 870 р.
Это лекарства в форме суппозиториев, которые надо вводить в анальное отверстие. Их рекомендовано ставить перед сном. Курс лечения этими такими средствами – 5 суток.
Эффективные обезболивающие свечи от болей при грыже:
- Вольтарен – от 310 р.
- Дикловит – от 160 р.
Свечи Дикловит хорошо уменьшает ноющую боль при грыже поясничного отдела
- Кетопрофен – от 160 р.
- Кетонал – от 270 р.
- Индометацин – от 410 р.
Вот самое важное: боль терпеть нельзя! В итоге может развиться хроническая боль, от которой очень сложно избавиться. Поэтому важно позаботиться о том, чтобы не допустить повторное обострение. Для этого надо придерживаться следующих важных советов:
- Регулярно занимайтесь лечебной гимнастикой, чтобы укрепить мышечный корсет. Чем крепче будут мышцы, тем меньше вероятность появления острых болей.
- 3 раза в неделю плавайте в бассейне. Ведите активный образ жизни, чаще гуляйте и меньше сидите.
- Проводите каждый полгода курс массажа спины и поясницы. Это способствует предотвращению болей в мышцах.
- Не поднимайте тяжести более 2-3 кг, распределяйте вес равномерно на обе руки.
- Правильно поднимайте тяжести.
Как правильно поднимать тяжести
- Всегда следите за осанкой, особенно в сидячем положении.
- Не допускайте резких наклонов, приседаний, скручиваний туловищем.
- Спите на ортопедическом матрасе средней жёсткости.
- Регулярно посещайте лечащего врача для отслеживания динамики изменений.
Подведём итоги. Нельзя игнорировать боли при грыже поясничного отдела позвоночника, ведь это может привести к получению статуса инвалида и назначению хирургического лечения. Опасность состоит в том, что болевой симптом может быть как на начальном этапе заболевания, так и при разрыве межпозвонкового диска с выпадением ядра в спинной мозг.
В том или ином случае при появлении острой боли в пояснице и спине, а также других симптомах рекомендовано обратиться к неврологу. Будьте здоровы!
источник



 Пациенту при поясничной грыже тяжело двигаться нормальным образом
Пациенту при поясничной грыже тяжело двигаться нормальным образом Поза для снижения боли в пояснице
Поза для снижения боли в пояснице Вольтарен — препарат первого выбора при межпозвоночной грыже
Вольтарен — препарат первого выбора при межпозвоночной грыже Кеторолак — самый сильный НПВП при грыже
Кеторолак — самый сильный НПВП при грыже Сирдалуд снимает спазмы в мышцах спины
Сирдалуд снимает спазмы в мышцах спины Пенталгин Н содержит кодеин — наркотическое вещество
Пенталгин Н содержит кодеин — наркотическое вещество Метилпреднизолон эффективно подавляет болевой синдром
Метилпреднизолон эффективно подавляет болевой синдром Мильгамма — витамин группы В, помогающий справиться с сильным болевым ощущением
Мильгамма — витамин группы В, помогающий справиться с сильным болевым ощущением Капсикам — эффективная мазь с сильным запахом
Капсикам — эффективная мазь с сильным запахом Свечи Дикловит хорошо уменьшает ноющую боль при грыже поясничного отдела
Свечи Дикловит хорошо уменьшает ноющую боль при грыже поясничного отдела Как правильно поднимать тяжести
Как правильно поднимать тяжести