Боли в спине преследуют многих людей, особенно это касается лиц старше 40 лет. В основном люди жалуются на поясничные боли. Характер ее отличается, от тянущей до ноющей, от постоянной до резкой и мимолетной. Каждая разновидность таких ощущений указывает на основную причину ее появления.
Возникновение дискомфорта при наклонах также обозначает наличие некоторых заболеваний позвоночника и не только. Не многие люди обращаются к врачу сразу же после возникновения неприятных ощущений в спине при наклонах вперед. Некоторые терпят, пока не станет усиливаться дискомфорт. Хотя правильным решением будет совершить поход к врачу сразу же после появления болей.
Не всегда у людей есть возможность вовремя обратиться к доктору. Образ жизни порой мешает уделять должное внимание своему здоровью. Однако, это совершенно неправильно. Поскольку причинами болей в пояснице при наклоне вперед могут выступать различные заболевания.
Боль в пояснице бывает разного характера. При наклоне вперед она говорит о:
- радикулите;
- миозите;
- смещении позвонков поясничного отдела;
- грыже;
- заболеваниях почек;
- травмы;
- метастазах при онкологических заболеваниях.
Возможные симптомы помогут определить точную причину появления боли в пояснице при наклоне вперед. В зависимости от характера и локализации неприятных ощущений врач сможет направить человека на диагностику и установить точный диагноз.
По характеру болей они подразделяются на виды:
- Первичная. Бывает в результате травмирования костно-мышечных тканей или из-за изменений в хрящевой ткани.
- Вторичная. Обычно связана с последствиями травм, особенно в области позвоночника. Кроме того, может говорить об инфекции в почках или о симптомах наличия онклогоии. Особенно это касается ощущений при нклоне вперед.
Каждая разновидность говорит о конкретном случае. Точную причину дискомфорта в поясничном отделе сможет специалист.
Если у человека болит поясница после наклона вперед, это, возможно, говорит о том, что мышцы его не подготовлены, ослаблены и при некоторой физической нагрузке реагируют на движение неприятными ощущениями. Особенно такое касается лиц старше 50 лет и тех, кто ведет сидячий образ жизни. Мышцы привыкает держать одно положение и при резком его изменении или наклоне, в особенности вперед, возникает сильный дискомфорт.
Боль бывает не только в пояснице. При некоторых недугах она распространяется и на копчик, зону будер и ягодиц. Такой симптом чаще всего говорит о возможной скованности мышц. В этом случае человеку следует после консультации с доктором, при отсутствии противопоказаний, начать заниматься тренировками в фитнес-центре или хотя бы делать регулярную гимнастику, чтобы укрепить и поддержать мышечный корсет.
Бывает и так, что при смещении позвонков в определенной зоне, человек ощущает боли в спине. В зависимости от локализации ощущений говорят о наличии или отсутствии некоторых заболеваний. Так, например, при остеохондрозе позвоночника, часто возникают боли в спине, причем не обязательно при наклонах. Они бывают и при долгом стоянии на ногах или хождении.
Перенесенные травмы и переломы также могут проявляться в последующем дискомфортом в области поясницы и других отделов позвоночника. Считается, что боль именно при наклоне вперед говорит о поврежденных позвонках. Остеохондроз проявляется деформацией межпозвонкового пространства и самих дисков, и вызывает сильнейший дискомфорт даже в молодом возрасте.
Не только повреждения костных тканях вызывают болевые ощущения в пояснице при наклоне вперед. Также и переохлаждение способствует появлению резких и умеренных болей. При этом боль может возникнуть внезапно, при резком движении или повороте корпуса, а также может быть монотонной и длительной.
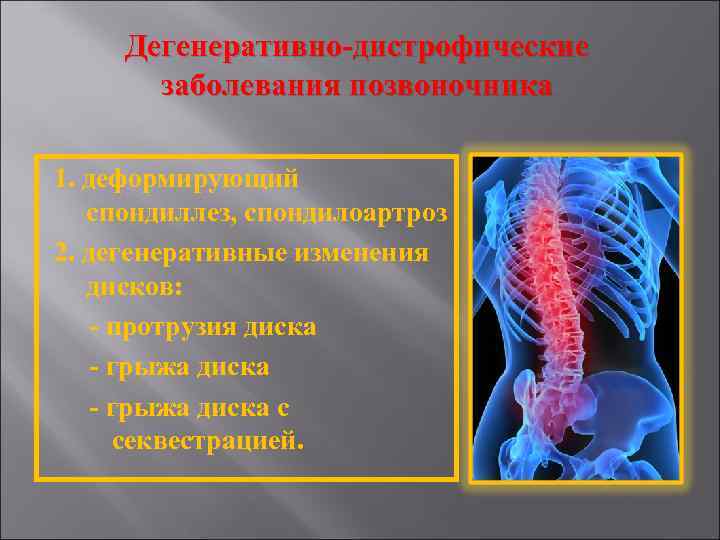
Дегенеративно-дистрофические процессы в позвоночнике могут возникнуть не только в зрелом, но и в молодом возрасте. Многие люди до самой старости не сталкиваются с такой проблемой, а некоторые уже в 15 лет страдают неприятными ощущениями в спине. Все это говорит о разнице в образе жизни людей, а также о наличии каких-либо сопутствующих заболеваний.
Такая патология проявляется, в результате которой происходит дегенерации позвоночника, хрящей и волокон, которые должны быть всегда в стабильном состоянии. При этой проблеме человек чувствует резкую боль при наклоне вперед или назад. Также патологии позвоночника проявляются и в виде ноющих частых или даже постоянных болей при хождении, долгом стоянии на ногах или сидении в одном положении.
В случае, если мышцы человека не достаточно сильны, всю тяжесть веса тела берут на себя позвонки. Тогда и возникают проблемы. Диски начинают сжиматься, постепенно позвоночник также сжимается и пространства между дисками становится все меньше. Из-за этого возникают некоторые недуги, такие как остеохондроз. В том числе клетки могут ослабевать и в результате недостаточного питания их и хрящевой ткани. Это происходит также из-за чрезмерной сдавленности позвоночных дисков и нарушения пространства между ними.
Такие патологические процессы вызывают сильные боли в пояснице при наклоне вперед, назад или в стороны.
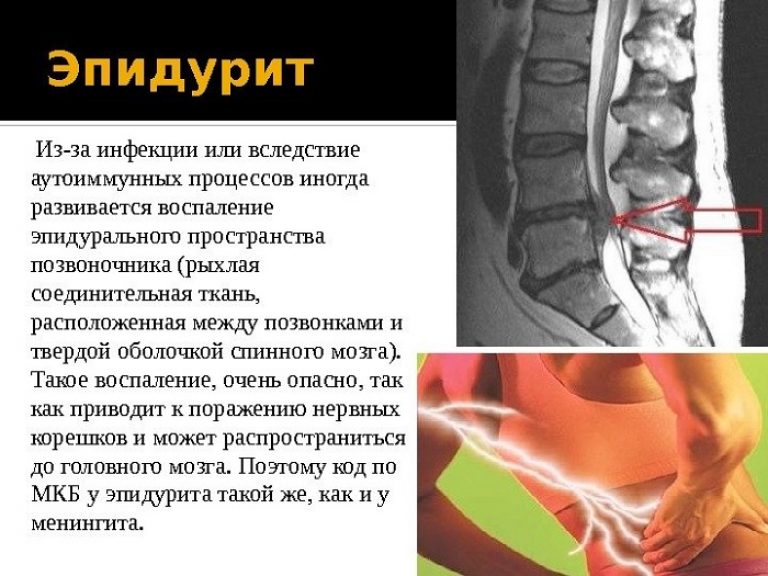
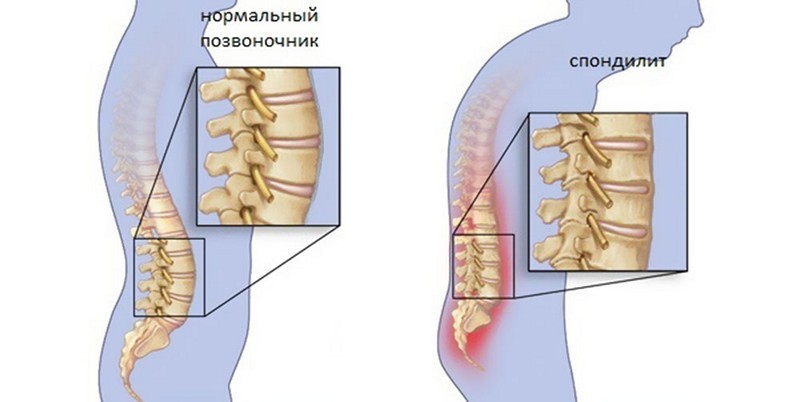
К болям в пояснице при наклоне вперед часто приводят и воспалительные процессы. К ним относятся эпидурит, спондилит. Болезненность при таких патологиях вызывается снижением плотности костной ткани и деформацией позвоночного столба.
При эпидурите возникает воспаление клетчатки гнойного характера, которое возникает в результате многих факторах. К ним относятся:
- туберкулез позвоночника;
- травмы;
- грыжи;
- инфекция;
- аутоимунные заболевания.
Эпидурит бывает нескольких видов. Чаще всего он возникает не только в поясничном отделе, но также может затрагивать и другие отделы позвоночного столба.
Спондилит является хронической болезнью и появляется в результате поражения бактерий в определенном отделе. При этом болезнь является достаточно тяжелой, поскольку нередко носит непредвиденные последствия. Имея данный недуг, человек чувствует жгучие резкие боли в спине, появляется высокая температура, выше 38 градусов, а также появляется нарушенная чувствительность конечностей, в особенности нижних.
Если выявить инфекционно-воспалительные процессы на ранней стадии, то излечение вполне возможно. Следует обратиться к доктору, который назначит необходимые анализы и проведет диагностику заболеваний.
Эпидурит — хроническое заболевание. Оно появляется в результате инфекции или аутоимунных реакций организма. При отсутствии своевременного лечения оно вызывает достаточно тяжелые последствия, вплоть до попадания инфекции в головной мозг.
Причиной возникновения недуга является попадание инфекции в эпидуральную область спинного мозга. Факторы, влияющие на появление болезни следующие:
- грыжа;
- аллергия;
- туберкулез;
- дегенеративные патологии;
- тонзиллит;
- патология в гинекологии;
- травмы спины.
Болезнь появляется в любом возрасте. При этом человек чувствует боли в пояснице, особенно при движениях, наклонах, вперед или назад. Повышается температура выше 38°. Бывают неприятные ощущения в конечностях, по типу скованности и онемения. Боли в спине при этом часто напоминают радикулит.
При этом диагностика данной патологии затруднена, поскольку анализы у человека с хроническим недугом обычно нормальные. Врачи всегда стараются назначить терапевтическое лечение, но в самых тяжелых случаях проводится операция.
Спондилит возникает в результате появления бактерий в теле позвонков. Они разносятся по всему столбу, при этом поражая здоровые области. Чаще всего появляется в результате туберкулеза. Но также оказывают влияние и другие факторы. К ним относятся:
- бактерии в организме;
- актиномикоз;
- снижение иммунитета;
- травмы спины.
При попадании бактерий ткани начинают деформироваться и в результате отмирают. Появляются некротические участки, которые вызывают гнилостные процессы во всем позвоночнике. При этом человек чувствует сильные боли, не может полностью выпрямить спину, чувствует постоянную усталость. Также может отмечаться высокая температура, озноб, слабость.
При этом часто внешние признаки дают о себе знать. Появляется краснота на пораженном участке спины, это место становится теплее, чем остальные зоны.
Обычно врачи стараются излечить недуг с помощью медикаментов и физиопроцедур, но в более тяжелых случаях прибегают к хирургическому вмешательству.
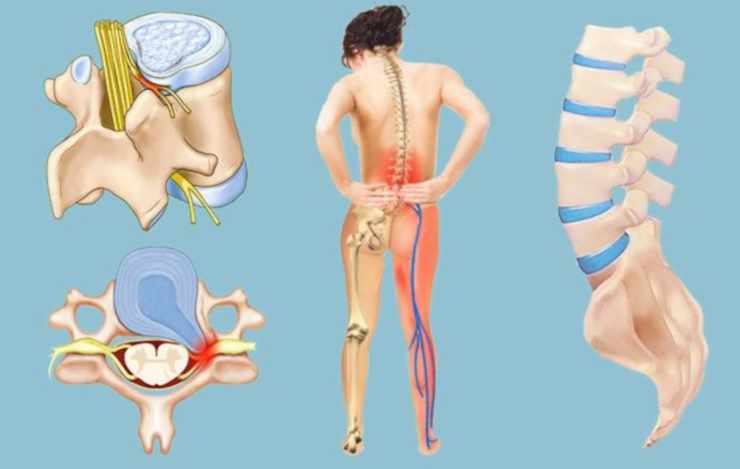
Один из часто встречаемых неврологических болевых синдромов является корешковый синдром. Он появляется в результате компрессии корешков спинномозговых нервных окончаний. Проявляется сильными болями в пояснице в других областях. Так называемый синдром защемления нервных окончаний может появиться у любого человека. Особенно часто это встречается у тех людей, кто имеет остеохондроз. Именно это заболевание является самой распространенной причиной появления данного синдрома.
Во время длительных дегенеративных процессов в позвоночном столбе возникает грыжа. Она разрастается и начинает сдавливать нервные окончания. При этом возникает воспалительная реакция и, как следствие, данный синдром.
Боли в пояснице при наклонах также иногда возникают при новообразованиях, возникающих в клетках позвоночного столба. Опухоли и метастазы иногда достигают спинного мозга и разрастаются в нем, вследствие чего появляется сильная боль в пояснице или в другом отделе спины.
Частыми и основными причинами появления опухоли являются генетические нарушения, однако существуют и другие факторы, влияющие на ее появление. К ним относятся:
- неправильный образ жизни;
- радиактивное излучение;
- «вредная» работа на химическом производстве;
- курение;
- частое попадание на кожу солнечных лучей или посещение солярия.
Опухоли в позвоночнике бывают не только злокачественными. Нередко образуются и доброкачественные образования, которые поддаются лечению и достаточно успешно. В отличие от доброкачественных, онкологические заболевания поражают организм быстро и начинают ускоренно прогрессировать, захватывая все больше здоровых тканей.
Сила боли напрямую зависит от ее причины. При злокачественных образованиях боли начинают носить достаточно тяжелый характер. Локализация неприятных ощущений при этом возникает в любом отделе позвоночника. При болях в пояснице, независимо от, в наклоне или нет, необходимо доверить свое здоровье специалисту, чтобы не пропустить появление какого-либо неприятного недуга.
Радикулопатия или в народе радикулит, развивается в следствие осложнения при наличии остеохондроза. Болезнь вызывает протрузии, грыжи, травмы межпозвоночных дисков. Чаще всего радикулит — не самостоятельный недуг. Он появляется совместно с другими факторами.
Симптомы радикулопатии появляются не сразу. Часто в начале заболевания человек даже не догадывается о существовании у него данной патологии. Изначально она протекает бессимптомно. В дальнейшем, по мере прогрессирования болезни, появляются острые или слабые боли, часто возникающие именно при движении.
В пояснице боли появляются, в основном, при наклонах вперед или назад. Появляются зачастую так называемые «прострелы», отдающие в нижние конечности. Человек не может согнуться и разогнуться, становится сложно передвигаться. Помимо этого, появляется слабость и напряжение мышечного корсета. Бывает и возникает нарушение чувствительности конечностей или некоторых отделов спины, в том месте, которе поражено недугом.
В зависимости от причины появления неприятных ощущений, можно говорить о том, как именно поступить при их появлении. Если боли связаны с сидячим образом жизни и поясница болит при наклонах вперед, но при этом отсутствуют какие-либо отклонения в позвоночнике, то можно говорить о мышечной слабости. В таком случае следует заняться своим здоровьем, начать делать гимнастику, заниматься лечебной физкультурой или посещать тренажерный зал. В любом случае, необходима консультация врача, даже для того, чтобы он смог направить на нужные занятия.
Бывает боль в пояснице при наклонах и в случае чрезмерных физических нагрузок. Часто те, кто занимается в тренажерном зале и использует в своих тренировках тяжелые веса, чувствуют скованность и боли в пояснице при наклонах вперед. В таком случае они связаны с напряжением мышц и снять их можно либо уменьшением интенсивности нагрузок, либо расслабляющим и лечебным массажем данной области.
Если боли в пояснице при наклоне вперед появились в случае болезни, то следует заняться ее лечением, предварительно посетив врача, который, во-первых, установит точный диагноз, а во-вторых, направит на необходимые обследования и назначит лечение.
В сочетании с медикаментами, физиотерапией и иными методами лечения, врачи назначают специальную диету. Ведь если у человека существует недостаток определенной группы минералов и витаминов, это существенно сказывается на состоянии его организма, в том числе и спины.
Данная диета подразумевает наличие в рационе продуктов, содержащих кальций, таких как творог, кефир, молочные продукты. Обязательно наличие в рационе мяса птицы, говядины. Исключить следует лишь жирные сорта мяса и сало. Однако, жиры полностью исключать не следует.
Принимать в пищу рекомендуется дополнительные витаминные комплексы, подобранные с лечащим врачом, в соответствии с потребностями организма.
Существуют специальные упражнения, направленные на снятие болей в пояснице и других отделах позвоночника при наклонах и без. Основные упражнения выполняются в лежачем положении, чтобы еще больше не навредить и без того больной пояснице.
При остеохондрозе позвоночника рекомендуется делать растягивающие движения, но очень аккуратно и плавно, без резких движений. Лежа на спине подтянуть одну ногу, согнутую в колене, к себе и завести ее за противоположное бедро. При этом спину стараться удерживать на полу. Вторая нога лежит на полу, прямая. Лежать в таком положении несколько секунд, затем аккуратно сменить ноги.
Упражнения, направленные на снятие болей в пояснице при наклонах помогают снять мышечное напряжение и укрепить корсет, но выполнение их должно совершаться только после консультации лечащего врача.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter.
источник
Боль в спине, хоть и многолика, и крайне трудно порой определить истинные ее причины, все же возникают порой некоторые особенности, позволяющие сузить круг «подозреваемых» до нескольких. Не зря врач, принимая пациента, самым подробным образом расспрашивает его:
- В каком месте спины болит:
вверху, внизу, слева, справа - Какой именно болью:
тянущей, умеренной, острой, стреляющей, постоянной, приступообразной и др. - В покое или движении
- При каких движениях:
ходьбе, вставании, повороте, наклоне
Если боли в спине возникают при наклоне вперед или назад, то констатируют обычно пояснично-крестцовый радикулит, самая частая причина которому — миофасциальный синдром (мышечное напряжение). Болевой симптом при этом наблюдается в верхней поясничной области и внизу спины.
Мы больше привыкли к тому, что боль провоцируется корешковым синдромом, то есть воспаленным или защемленным в процессе позвоночных деформаций и смещений нервом. Но на самом деле такое бывает достаточно редко, при:
- дорзальной грыже
- смещении позвонков при спондилолистезе
- наклоне оси позвонка из-за подвывиха суставов
- спондилите с остеофитами по краям позвонков
- травмах со смещениями и оскольчатыми переломами
- прорастании опухоли в нерв
- стенозе межпозвоночного канала
Наклон вперед и вниз при таком синдроме крайне затруднителен, так как малейшее движение будет причинять невыносимую боль.
Признаки корешкового синдрома
Как определить, что заболевание так или иначе связано с позвоночником с вовлечением в процесс раздраженного нерва?
Заподозрить такое можно, если боль в пояснице возникает:
- при попытках достать подбородком грудь (симптом Нери)
- при смене горизонтального положения на вертикальное
- при напряжении пресса
- при прощупывании позвоночного столба
- при подъеме вытянутой ноги из лежачего положения вверх (симптом Ласега)
- болит не только в позвоночнике, но и отдается и в другие области спины, а также в конечности
Но если даже имеется раздражение нерва, то не это — главный и единственный источник боли в спине.
Корешковый синдром через несколько дней проходит, а болевые ощущения остаются еще достаточно долго и приобретают хроническую форму. И это происходит именно из-за мышц, в которых нервное раздражение вызвало ответную рефлекторную реакцию — в этом и есть суть миофасциального синдрома
Миофасциальный болевой синдром (МФБС) вызывается многими болезнями и факторами, которые можно условно поделить на первичные и вторичные.
Первичный МФБС — это все патологии позвоночника, нервов и мышечно-связочного аппарата.
К ним можно отнести:
Остеохондроз:
- При наклоне шеи вперед и назад или при повороте может возникать боль — это говорит о шейном остеохондрозе
- Возникновение боли внизу спины при сгибании и разгибании туловища — признак пояснично-крестцового остеохондроза
Боль при наклонах возникает только в период приступов.
Спондилоартроз
Болезненные ощущениях при наклоне вперед появляются поначалу в основном:
- по утрам после сна
- после длительного нахождения в вертикальном или сидячем положении
- после больших нагрузок на поясницу
Затем после небольшой разминки боли проходят
- Если низ поясницы начинает постоянно ныть и не помогают даже двигательные «разогревы», то это значит, что деформация суставов прогрессирует
- Трудность или невозможность согнуться вовсе может означать полную блокировку сустава, спондилит или болезнь Бехтерева
Болезнь Бехтерева
- Характеризуется сильными болями:
- начинает вначале болеть низ спины, особенно болит по ночам
- сгибаться и разгибаться крайне трудно
- Затем из-за постепенного поражения всех хрящей суставов и связок или сращивания позвонков происходит обездвиживание пояснично-крестцового отдела
- Наклоняться вперед, назад, осуществлять повороты туловища влево и вправо становится невозможно
Со временем болезнь Бехтерева (анкилозирующий спондилоартрит) переходит на остальные отделы, вплоть до шейного
Миозит (воспаление мышц)
Причинами его могут быть:
- физическое перенапряжение
- простудные явления
- инфекции
- врожденные аномалии
При остром миозите наклоны и повороты спины причиняют нешуточную боль, поэтому лучше соблюдать в этот период полный покой
Остеопороз
Это заболевание — прямой отголосок нарушенного внутреннего обмена. Из-за недостатка кальция в организме начинается разрушение костных тканей позвонков.Весь скелет (и позвоночник, и конечности) деформируются, из-за чего в спине постоянные ноющие боли, усиливающиеся при наклонах.
Это очень опасное заболевание — если при наклоне спины вдруг возникла резкая боль, то это может говорить о компрессионном переломе. Нужно в этом случае немедленно обратиться к ортопеду и ограничить себя от всяких движений и нагрузок
Травмы и смещения:
- Падение на спину может вызвать ушиб, повреждение связок, переломы, подвывихи
- Родовые травмы у женщин приводят к разрывам связок, подвывихов суставов пояснично-крестцового отдела и таза
- К подвывиху сустава может привести и резкий поворот туловища на 120 °
Появление боли в спине при наклоне после травмы — знак того, что нужно делать рентген позвоночника
Нарушения стабильности позвоночника:
- Сколиоз
- Увеличение кифоза или лордоза:
- постоянная сутулость при неправильной осанке
- поясничный лордоз у беременных
- Слабость мышц и связок
Мышечная слабость приводит к появлению горба на позвоночнике при наклоне. Это в свою очередь дает возможность раздражения спинномозговых нервов и возникновению боли в спине при наклонах.
Исправить этот недостаток достаточно легко: нужно укреплять мышцы спины и брюшного пресса
Вторичный МФБС происходит по причинам, изначально от позвоночника не зависящих.
Такими обстоятельствами могут быть:
- Онкологические заболевания
- Травмы и болезни внутренних органов:
почечнокаменная болезнь может давать боль при наклоне из-за повреждения камнем мочеточника - Инфекционные процессы тазовых органов:
- они бывают по вине гинекологических и урологических болезней
- при таких патологиях болят низ живота и поясницы
- Психоневрологические заболевания
Какой-то единой рекомендации для лечения боли в спине, возникающей при наклоне, разумеется быть не может.
В первую очередь, для выяснения причин стойкого болевого синдрома такого рода следует провести тщательную диагностику:
- Рентгенографию (возможно, контрастную)
- При необходимости, более точное исследование при помощи КТ и МРТ
- Дополнительные приборные исследования:
- электромиографическое
- денситометрическое
- кардиологическое
- Могут также понадобиться лабораторные анализы крови и мочи
При выявления остеохондроза лечение может вестись:
- При помощи стандартных способов приема НПВС в острый период:
- кетопрофена, ибупрофена, диклофенака, индометацина
- мышечных спазмолитиков:
мидокалма, сирдалуда
- В восстановительный период миофасциальный синдром лечится:
- иглотерапией, массажем
- лечебной физкультурой
Когда диагностируется спондилоартроз, болезнь Бехтерева и другие суставные заболевания, то обезболивание здесь тоже ведется при помощи НПВС, но по другим, более интенсивным схемам:
- Лекарство вводится прямо в сустав
- Часто используются костные новокаиновые блокады
- Применяются методы радиочастотной иннервации
- Ведется также борьба по восстановлению подвижности суставов и уменьшению мышечно-связочных контрактур:
- делаются инъекции с суставной жидкостью
- проводится электромиостимуляция
На первых стадиях болезни эффективен прием хондропротекторов:
Хондропротекторы крайне важно принимать при остеохондрозе для предотвращения его развития
При смещениях суставов, родовых травмах самую эффективную помощь может оказать остеопат (разновидность мануального терапевта)
Травмы позвоночника требуют особенно длительного лечение:
- Длительной иммобизизации поврежденного отдела
- Репозицию (вытяжку)
- Механотерапию, лечебную гимнастику и другие восстановительные методы
Остеопороз нуждается в комплексном лечении:
- Прием кальция и биофосфонатов
- Может понадобиться восстановление стабильности позвоночника:
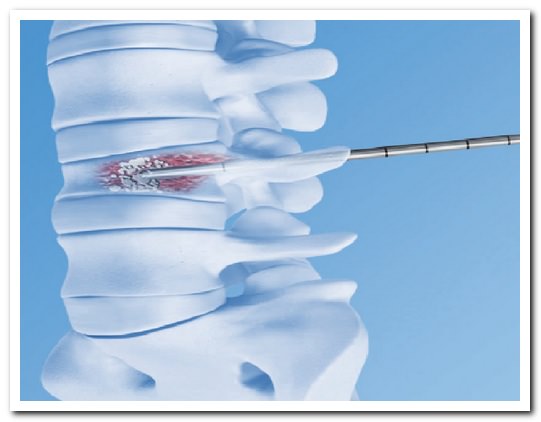
- путем ношения корсетов
- кифопластики ивертебропластики — современных малоинвазивных методов, укрепляющих и восстанавливающих разрушенные позвонки
Вертебропластика также нередко применяется при лечении опухолей позвонков — гемангиом
Не игнорируйте боли, возникающие в спине при наклонах вниз и других движениях. Своевременное обращение к врачу при таких признаках поможет остановить или устранить полностью опасные заболевания.
источник
В российской неврологии боль в спине часто объясняют протрузией или грыжей. Но весь мир думает по-другому, а я стараюсь донести до вас современные мировые взгляды простым языком.
В нашем теле с годами происходят изменения. Кожа малыша нежная, упругая. В 30 лет, как бы мы ни прибегали к косметическим процедурам, она уже не такая. А представьте моряка, который всю жизнь провел в плаваниях: его кожа грубая и морщинистая.
То же самое происходит с нашим позвоночником. В большинстве случаев протрузии и грыжи — естественные возрастные изменения. Если в вашей жизни много провоцирующих факторов, например, ношение тяжелых грузов, то вероятность заполучить большую грыжу увеличивается.
Многочисленными исследованиями установлено, что протрузии дисков встречаются у здоровых людей: в 20 лет — до 40% обследованных (напомню, это пациенты без боли в спине), в 70 лет — до 90%. Кроме того, выраженность изменений на МРТ не связана со степенью болевого синдрома: при большой грыже боли может не быть совсем, а при маленьких протрузиях у пациента может быть сильная боль (потому что причина не в протрузиях, а в другом).
Конечно, вызывает! Примерно в 1-4% от всех случаев боли в спине.
Грыжа приводит не только к боли, но и к другим расстройствам: нарушению чувствительности, изменению рефлексов, иногда снижению мышечной силы. Все это грамотный врач определяет в ходе неврологического осмотра. Если сила мышц достаточная, рефлексы при постукивании молоточком симметричные, не ослабленные, чувствительных нарушений нет, то крайне маловероятно, что боль в спине обусловлена грыжей.
Кроме того, сдавливая спинномозговой корешок на определенном уровне (если Вы почитаете результаты МРТ, увидите, что описаны протрузии и грыжи на уровне, например C3-C5 или L5-S1), грыжа вызывает не просто снижение чувствительности где попало, а в определенных сегментах, и строго определенные изменения рефлексов. Невролог соотносит уровень поражения с данными МРТ.
Все причины боли в спине можно разделить на 3 группы: неспецифические, специфические и корешковые.
Неспецифические — до 85%, обусловлены мышцами, связками, сухожилиями, мелкими суставами.
При неврологическом осмотре нет никаких настораживающих симптомов и признаков поражения нервных корешков, боль усиливаются при движении, уменьшаются в покое, чаще всего связана с неправильным двигательным стереотипом.
Острая боль возникает после неудачного поворота, наклона, вынужденной позы, например, сон в неудобном положении — и наутро невозможно повернуть шею. Хроническая боль часто обусловлена тем, что человек дает слишком большую нагрузку на одни группы мышц и совсем не нагружает другие.
Длительная работа в сидячем положении, ношение ребенка на одном боку — это неверные двигательные стереотипы. Можно бесконечно пить таблетки, но пока вы не поменяете свою двигательную активность, высока вероятность, что боль вернётся. Конечно, активность должна быть с умом.
ни рентген, ни МРТ не нужны, только осмотр врача. Почему? Там либо ничего не обнаружат, либо найдут протрузии/грыжи, не имеющие отношения к делу.
Специфические — до 10%: перелом позвоночника, туберкулез, остеомиелит, абсцесс, стеноз позвоночного канала, новообразование, анкилозирующий спондилит и другие.
Кроме боли в спине могут быть другие симптомы (повышение температуры, похудение) да и сама боль имеет необычные характеристики, например, не зависит от движения или усиливается в покое, ночью.
Анализ крови, рентген, МРТ, ПЭТ-КТ — все зависит от предполагаемой причины.
Корешковые — до 4% (по некоторым данным до 10%), вызваны сдавлением нервного корешка вследствие грыжи.
Может понадобиться МРТ позвоночника, но необходимость в каждом случае определяет врач.
Задача врача — определить, к какой из 3 групп причин относится боль, от этого будет зависеть дальнейшая тактика.
Существует система «красных флагов» ? — симптомов, которые должны вызвать у врача диагностическую настороженность:
- возникновение боли с новыми, необычными характеристиками в возрасте менее 20 или более 55 лет;
- боль, не зависящая от движения, боль в покое;
- усиление боли в ночное время;
- нарастающий со временем характер боли;
- отсутствие облегчения боли или ее усиление после пребывания в лежачем положении;
- локализация боли в грудном отделе позвоночника или в грудной клетке;
- длительное недомогание, лихорадка, необъяснимая потеря массы тела.
- перенесенная в недавнем прошлом травма спины;
- наличие в анамнезе онкологических (злокачественных) заболеваний;
- персистирующая инфекция;
- остеопороз;
- длительный прием кортикостероидов (в том числе в виде ингаляций);
- применение антикоагулянтов;
- внутривенное употребление наркотических препаратов;
- иммунодефицит (в том числе ВИЧ-инфекция), прием иммуносупрессивных препаратов.
- наличие у пациента очаговой неврологической симптоматики (слабость конечностей, онемение, нарушение мочеиспускания и дефекации);
- болезненность при пальпации и перкуссии позвоночника, усиление боли при натуживании;
- выраженная деформация позвоночника;
- пульсирующее образование в брюшной полости.
Наличие этих симптомов (особенно совокупности) у пациента с болью в спине должно заставить врача получше подумать о причине боли и исключить серьезную патологию.
С проведением МРТ при боли в спине есть 2 крайности: делать ее всем подряд «на всякий случай» и не делать исследование тогда, когда оно действительно нужно. Разбираемся вместе с вами.
Если боль в нижней части спины возникла у пациента младше 50 лет, она не иррадиирует в ноги, не сопровождается лихорадкой и неврологический симптоматикой (слабость мышц, нарушение рефлексов и чувствительности, нарушение мочеиспускания и дефекации), в прошлом не было опухолей, то с вероятностью 99% боль носит неспецифический характер и связана с вовлечением мышц, связок, сухожилий, мелких суставов.
Чтобы приблизить эту вероятность к 100% мы оцениваем пациента в динамике и смотрим, уменьшается ли боль после лечения или нет. Если сделать такому пациенту МРТ позвоночника, никакой важной информации мы не получим.
Даже если будут найдены грыжи или протрузии, это ни на что не повлияет.
Во-первых, у пациента без неврологический симптоматики грыжи и протрузии являются случайной находкой и не связаны с болью в спине. Эта мысль так трудно приживается в умах пациентов и коллег, но тем не менее это так.
Во-вторых, находки на МРТ в виде немых, молчащих грыж и протрузий никак не повлияют на лечебную тактику.
Но как же не пропустить другую серьезную патологию? Для этого есть красные флаги ?, которые мы уже обсудили. Врач анализирует все эти настораживающие симптомы (в совокупности, а не по отдельности), после чего принимает решение о необходимости МРТ.
источник
Боль в пояснице при сгибании и разгибании спины – распространенное явление, иногда свидетельствующее о наличии патологического процесса в опорно-двигательном аппарате.
Неприятные ощущения при разгибании спины могут быть признаком заболевания опорно-двигательного аппарата. Однако, не всегда причины патологические. Иногда они физиологически обусловлены.
Симптомы боли в пояснице при выпрямлении спины очевидны – после того, как пациент некоторое время находился в Г-образной позе, то даже при минимальной попытке выпрямиться он испытывает сильную боль в поясничной области. Но не всегда такое явление – признак патологического процесса, заболевания опорно-двигательного аппарата. Появление описанной симптоматики происходит из-за особенностей позвоночника, его биомеханики.
Поза наклона в пояснице под прямым (почти прямым) углом – наиболее неблагоприятная для опорно-двигательного аппарата. При наклоне таким образом положение тела поддерживают глубинные мышцы спины (поясницы). Но им приходится поддерживать довольно большую массу всей верхней части тела, которая способна «перевесить» ноги. Потому энергетические ресурсы организма быстро истощаются.
Истощение происходит за 15-20 (в зависимости от состояния мышечного каркаса пациента) секунд нахождения в такой позе. Далее мышцы приходят в болезненный гипертонус. Появляется ноющий дискомфорт, приобретающий характер острого при попытке сменить позу. Дополнительно спазмированные мышцы способны сдавливать нервную ткань, вызывая ее защемление.
В обыденной жизни перегрузка может произойти при:
- Выполнении работ под капотом автомобиля;
- Чистке обуви, завязывании шнурков;
- Изучении документов, лежащих на рабочем столе;
- Изучении содержимого коробок, холодильников в супермаркетах и т. п.
Усилить боль, сделать ее появление более быстрым можно при наличии каблуков, так как точка опоры для нижней части тела минимальна и мышцам приходится напрягаться сильнее, чтобы поддерживать положение.
Боли способны также быть признаком патологического процесса. В этом случае они носят название миофасциального болевого синдрома, который бывает первичным, вторичным. Первичный возникает при патологии опорно-двигательного аппарата, вторичный – при патологиях внутренних органов. Следующие заболевания способны провоцировать первичный МФБС:
- Поясничный остеохондроз, при котором мускулы быстро входят в состояние гипертонуса, зажимается нервная ткань;
- Спондилоартроз – патологический процесс затрагивает суставы, симптоматика возникает по утрам, после гиподинамии, снимается легкой гимнастикой;
- Болезнь Бехтерева – заращение суставных полостей, вызывающее интенсивные боли, скованность, трудности, как при разгибании, так и при наклоне;
- Миозит – воспалительный процесс мышц, при котором любое движение, сопровождающееся их напряжением болезненно;
- Остеопороз – разрушение костных тканей (дискомфорт ноющий, постоянный, но при наклонах существенно усиливается);
- Травмы характеризуются резкой болью, возникающей сразу после их получения, в зависимости от характера травмы, ее особенностей, локализации, специфика дискомфорта будет отличаться;
- Смещение – изменение позвонком своего нормального физиологического положения при нарушении осанки, ударе, компрессии, давлении;
- Сколиоз – искривление позвоночника, при котором нагрузка на одни отделы существенно выше, чем на другие, мускулы там находятся в постоянном гипертонусе;
- Ослабленный мышечный каркас приводит к быстрому спазму мускулов даже при минимальной нагрузке.
Другие патологии, заболевания внутренних органов также способны вызывать МФБС, но уже вторичный. Характерно для следующих патологических процессов:
- Онкологические заболевания. Наличие новообразования провоцирует спазм, защемляет нервы (компрессия нервной ткани усиливается при наклоне). Присутствует сопутствующая симптоматика – слабость, потеря веса, нарушения аппетита;
- Мочекаменная болезнь проявляется так потому, что при наклоне камни перемещаются, травмируя мочеточник. От внутреннего органа по нервной ткани боль эродирует в спину;
- Инфекционно-воспалительные процессы тазовых органов, сопровождающиеся отеком, дают значительное усиление дискомфорта при наклоне в результате сдавливания пораженной области соседними тканями, органами. По нервной ткани боль отдает в спину. Выявляются сопутствующие симптомы – боли в животе, повышение температуры;
- Мочеполовые инфекции характеризуются усилением дискомфорта при мочеиспускании. В остальной механизм развития симптоматики такой же, как в прошлом случае;
- Психоневрологические заболевания, симптоматика психосоматического, психогенного характера связана со стрессами, депрессиями, болезнями психики. Диагностируется, когда все остальные патологии исключены, дискомфорт возникает даже при употреблении обезболивающих средств.
Некоторые процессы, вызывающие боль при выпрямлении спины, достаточно опасны. Потому нельзя игнорировать их. Также необходимо обращать внимание на возможную сопутствующую симптоматику патологии.
Если они вызваны патологией О-Д Аппарата, то могут возникнуть осложнения:
- Потеря/снижение возможности двигаться;
- Потеря/снижение гибкости пораженного отдела;
- Парезы, параличи;
- Нарушение кровообращения.
Наиболее частое осложнение – хронический болевой синдром.
Жалоба «не могу разогнуть спину боль в пояснице» встречается часто. Для постановки точного диагноза используются методы:
- Мануальный осмотр;
- Рентген позвоночника;
- УЗИ внутренних органов;
- Электронейрограмма.
Для подтверждения диагноза иногда назначаются КТ, МРТ.
В ситуации, когда болит спина и не разогнуться, но состояние разовое, не говорящее о наличии серьезного патологического процесса, то снять неприятный симптом помогут несколько способов:
- Займите особую терапевтическую позу. Лягте на пол на спину, поднимите согнутые в коленях ноги, разместите голени на стуле. Пододвиньтесь к стулу так, чтобы бедра находились под прямым углом к телу. Поясница при такой позе выгнется назад, спина коснется пола, позвоночник окажется полностью прямым от грудного отдела до крестца. Боль исчезнет сразу же, если провести в такой позе некоторое время – уйдет компрессия;
- Встаньте на колени перед стулом, обопритесь на него предплечьями. Выгибайтесь вперед-назад, 5-6 раз в каждую сторону. Делайте это медленно, на несколько секунд неподвижно фиксируясь в верхней/нижней точке;
- Исходное положение то же, что в предыдущем упражнении. Делайте такие же прогибы, но теперь – покачиваясь из стороны в сторону. Осуществите 5-6 прогибов вправо-влево. В максимально дальней от стула левой/правой точке фиксируйтесь неподвижно на 2-3 секунды;
- Займите позу с упором на колени и ладони. Медленно выгибайте спину вверх, в максимальной точке зафиксируйтесь неподвижно на 2-3 секунды. Теперь вернитесь в исходное положение, зафиксируйтесь на 2-3 секунды в нем. После чего выгнете поясницу вниз, зафиксировавшись на 2-3 секунды в самой нижней точке, и вернитесь в исходное положение. Повторите упражнение по 5-6 раз вниз/вверх.
Запрещено делать лечебную гимнастику в случае, если нет уверенности в том, что отсутствует патологический процесс. Гимнастика, массаж противопоказаны при обострении заболеваний, так как способны вызвать усиление компрессии, отека, ухудшение состояния, самочувствия пациента. Однако терапевтическая поза окажет позитивный эффект и при остром патологическом состоянии.
Снять острую бол поможет местное тепло – горячий компресс, согревающая мазь (Вольтарен). Общее тепло (горячий душ) уберет ноющую боль. Методы особенно эффективны при спазме, гипертонусе мышц. В течение получаса-часа после их применения рекомендуется сохранять физический покой пораженного отдела.
Боли в спине при сгибании, являющиеся признаками патологического процесса, необходимо пролечивать симптоматически и комплексно – лечить как боль, так и причину ее возникновения. Типовые подходы к терапии таковы:
- Остеохондроз: нестероидные противовоспалительные препараты, физиотерапевтические процедуры (магнит, УВЧ) на срок до 14 дней для снятия воспаления, боли. Хондропротекторы для остановки патологического процесса. На стадии реабилитации – массаж, лечебная гимнастика;
- Спондилоартроз, болезнь Бехтерева: курс НПВС, хондропротекторов, физиотерапии. Гимнастика, массаж на стадии реабилитации. Специальная диета, употребление витаминов, нормализация обмена веществ для питания тканей на постоянной основе;
- Остеопороз: аналогично, исключая хондропротекторы;
- Миозит: короткий курс НПВС, физический покой, физиотерапия (УВЧ). После снятия обострения – курс лечебной гимнастики, лечебного массажа;
- Травмы: лечатся индивидуально в зависимости от характера;
- Смещения, сколиоз, ослабление мышечного каркаса: массаж, лечебная гимнастика, ношение корсета;
- Мочекаменная болезнь: растворение камней препаратами, ультразвуковое дробление, хирургическое удаление.
Воспалительные процессы в органах лечатся антибиотиками широкого спектра действия и иммуномодуляторами.
Уменьшить вероятность возникновения непатологических болей удается путем снижения нагрузки на глубинные мышцы. Для этого у верхней части тела должна быть хотя бы минимальная опора. Предотвратить развитие/обострение патологии можно если:
- Делать лечебную гимнастику;
- Следить за осанкой, весом;
- Не переохлаждаться;
- Правильно питаться, отказаться от вредных привычек;
- Спать на ортопедических подушках, матрасе.
При наличии хронической патологии дважды в год проходите курсы лечебного массажа, физиотерапии.
Разовые боли при выпрямлении спины – не повод для беспокойства. Если же они длительные, сильные, регулярные, лучше обратиться к врачу.
источник
Сильная боль в пояснице, не разогнуться: что делать, 10 причин, лечение острой и резкой боли, первая помощь

врач-невролог, гомеопат, стаж работы 22 года
✔ Статья проверена врачом
Известный японский ревматолог: «ЭТО ЧУДОВИЩНО! Российские методы лечения суставов и позвоночника вызывают лишь недоумение. Смотрите, чем врачи предлагают лечить спину и суставы в России: Вольтарен, Фастум гель, Диклофенак, Мильгамма, Дексалгин и другими подобными препаратами. Однако эти препараты НЕ ЛЕЧАТ СУСТАВЫ и СПИНУ, они лишь снимают симптомы заболевания — боль, воспаление, отёчность. Теперь представьте, что. » Читать интервью полностью»
В статье – причины симптома «сильная боль в пояснице не разогнуться»: внешние, болезни внутренних органов и позвоночника, когда обращаться к врачу, диагностика, осложнения, эффективные медикаменты, народные рецепты от боли, физиолечение, ЛФК и профилактика.
Согласно статистическим данным, 4/5 населения земного шара хоть раз в жизни испытывало острую боль в пояснице, при которой не разогнуться. Источником этих ощущений могут быть различные нарушения здоровья. Самой частой причиной таких приступов становятся патологии позвоночника.
Резкая нестерпимая боль в спине может появиться неожиданно, при наклоне вперёд. В этот момент мышцы ног напрягаются и человеку практически невозможно разогнуться без посторонней помощи. В подобной ситуации не обойтись без специального лечения, которое должен назначить квалифицированный врач.
- Растяжение мышц спины после тяжёлого физического труда или тренировок вызывает сильную боль в пояснице при сгибании и наклоне вперёд.

Расскажем о заболеваниях внутренних органов, которые могут вызвать сильную боль в поясницу, из-за которой сложно разогнуться.
Почечные патологии проявляются односторонней или двусторонней болью, отдающей в верхнюю часть спины. Иногда, сложно понять, болит поясница или почки. Заболевания мочевыводящей системы выявляются по локализации боли, анализам мочи и крови. Проводится УЗИ почек. Основные названия болезней: пиелонефрит, почечная недостаточность, почечнокаменная болезнь, гидронефроз.
Врач-нефролог назначает лечение, состоящее из следующих медикаментов:
- Противомикробные – Фурамаг, Норфлоксацин.
- Спазмолитики – Дротаверин, Спазмалгон.
- Болеутоляющие – Баралгин, Трамолин.
- Жаропонижающие – Парацетамол, Нурофен.
- Комбинированные – Канефрон, Уролесан.
- Настои и отвары толокнянки, берёзовых почек, спорыша.
Иногда показано оперативное вмешательство. Запущенные патологии приводят к почечной недостаточности, разрушению органа.
Патологии ЖКТ иногда проявляются резкими болями, отдающими в спину. Больной может испытывать тошноту, изжогу или метеоризм. Врач гастроэнтеролог ставит диагноз на основании осмотра, анализов крови, мочи и кала. Назначается УЗИ органов брюшной полости. Иногда требуется наблюдение проктолога и гепатолога.

Подбирается лечение, состоящее из медикаментов:
- Антибиотики – Ампициллин, Ципрофлоксацин.
- Ферменты — Фестал, Микразим.
- Желчегонные – Хофитол, Легалон.
- Спазмолитики – Дюспаталин, Ниаспам.
- Пробиотики – Бифидумбактерин, Бак-сет.
- Антациды – Гевискон, Маалокс.
- Энтеросорбенты – Уголь активированный, Полисорб.
- Слабительные – Мукофальк, Микролакс.
При аппендиците или кишечной непроходимости проводится срочная операция. В тяжёлых случаях возникает перитонит.
Заболевания матки и придатков чаще обнаруживаются у женщин среднего возраста. В остром периоде они вызывают сильную ноющую боль в пояснице, в том числе при сгибании спины. Симптомы могут свидетельствовать и об осложнениях при беременности или после родов.

Обнаружить патологию можно при осмотре, по анализам крови, мочи, выделений из влагалища, а также гинекологическому УЗИ. Врач гинеколог выписывает лекарственные препараты.
- Антибактериальные — Фузидин, Оксациллин.
- Противовирусные – Ацикловир, Панавир.
- Антигистаминные – Цетрин, Кестин.
- Антисептики – Клиндацин Б, Гексикон.
- Болеутоляющие и жаропонижающие — Нурофен, Панадол.
- Гормональные – Утрожестан, Анжелик.
- Кровоостанавливающие – Этамзилат, Транексам.
- Поливитамины – Витрум, Алфавит.
Назначается физиолечение и массаж. Иногда необходима операция. Запущенные патологии приводят к бесплодию, опухолям разного характера и кровотечениям.
Простатит провоцирует приступ острой боли в поясничном отделе позвоночника. Заболевание лечит уролог. Он проводит ректальное обследование и анализ выделений из простаты.

Делается анализ крови и мочи, а также УЗИ простаты. Врач назначает медикаментозную терапию:
- Антибиотики широкого спектра – Таваник, Вильпрафен.
- Болеутоляющие – Вольтарен, Анальгин.
- Свечи – Ихтиоловые, Витапрост Плюс, Простатилен.
- Комбинированные натуральные средства – Простакор, Сампрост.
- Адреноблокаторы – Камирен, Омник.
- Натуральные препараты – Канефрон, Простамол Уно.
Назначается физиотерапия, массаж простаты. Хронический процесс приводит к склерозированию органа и различным нарушениям со стороны мочеполовой системы.
Если прихватывает спину так, что невозможно выпрямиться и больно ходить, то причину надо искать в патологии позвоночника. Врачи называют этот вид боли – первичной. Её вызывает во многих случаях остеохондроз и другие дегенеративно-дистрофические заболевания.
Защемление нерва или «корешковый синдром» — основная причина острой боли в пояснице. Сдавленный нервный корешок воспаляется и становится больно сидеть или наклоняться. При этом, когда долго сидишь, не можешь встать. Наутро после сна ощущается скованность и боль при вставании, которая не проходит целый день.

Появляется на фоне хронических дегенеративных изменений в межпозвоночном диске. Грыжа приводит к смещению позвонка и сдавливанию спинномозговых нервов. В результате их воспаления возникает острая и ноющая боль.
Сужение канала спинного мозга по разным патологическим причинам. В результате происходит сдавливание нервных корешков и кровеносных сосудов. Источником патологии может быть вытеснение повреждённого межпозвоночного диска в спинномозговой канал.
Возникает ушиб тканей и мышц, возможны смещения позвонков или переломы костей позвоночника. Пострадавшему тяжело встать на ноги или нагнуться из-за острой боли. Ситуация требует экстренной помощи.
Если невозможно ни согнуться, ни разогнуться или сделать любое движение, то без медицинской помощи здесь не обойтись. Воспалительный процесс без лечения усилится и перейдёт на здоровые ткани, а заболевание примет тяжёлую форму.
Важно не затягивать с обследованием при часто повторяющихся болях в области пояснице. Иногда, можно услышать подобные жалобы: «Посидишь и встать-разогнуться больно». Боль при разгибании спины говорит о развитии патологического процесса, который неизменно приведёт к острым симптомам. Только специалист может провести диагностику и назначить лечение.
Обязательно прочитайте хорошую статью:
«Не могу согнуться» — так жалуется пациент на приёме. Врач устанавливает локализацию и характер боли. Назначаются анализы крови и мочи, для выявления внутренних патологий. Если необходимо, проводится аппаратное исследование УЗИ сосудов и мягких тканей, рентген позвоночника, МРТ, КТ.

В некоторых случаях назначается ультразвуковая допплерография для проверки состояния сонных и позвоночных артерий. Метод электромиографии помогает выявить нарушения проводимости спинномозговых нервов. С помощью собранных данных устанавливается общая картина заболевания.
Последствия заболеваний позвоночника довольно тяжёлые. Частые приступы острой боли с неврологическими симптомами – онемением ног, непроизвольным мочеиспусканием и дефекацией – это проявление хронических патологий пояснично-крестцового отдела. Больной жалуется: «Не могу нагнуться вперёд».
В дальнейшем это приводит к параличу конечностей, нарушению работы внутренних органов и инвалидности. Поэтому, не нужно самостоятельно ставить диагноз и заниматься самолечением. Подобранная врачом терапия может справиться с прогрессированием патологий позвоночника и не допустить тяжёлых осложнений.
При острых неврологических симптомах, сопутствующих межпозвоночной грыже, делается операция. В результате, больной избавляется от изматывающей боли и постепенно восстанавливается.
«Не могу выпрямить спину» или «Не могу нагнуться и сесть» — так говорят при острой боли в пояснице. Облегчить состояние помогут несложные приёмы первой помощи:
- Обеспечить полный покой – лечь на ровную жёсткую поверхность в той позе, в которой утихает боль. Максимально расслабиться. Через 2-3 минуты повернуться на спину и положить ноги на возвышенность и слегка согнуть в коленях.
- Острую боль нужно купировать препаратами НПВС – Диклофенаком, Напроксеном, Кеторолаком.
1-2 таблетки Кеторолака помогут снять даже нестерпимую боль в пояснице
- Хороший эффект дают болеутоляющие гели – Диклак 5%, Быструмгель.
- Утеплить больное место – укрыться одеялом или завернуться в тёплый платок.
С помощью приёмов первой помощи можно облегчить состояние. Но, полноценное лечение должен назначить специалист.
Препараты купирующие болевой синдром. Делятся на наркотические и ненаркотические. Первые снимают очень сильную боль, но купить их в аптеке можно только по рецепту врача.
- Налбуфин серб – от 565 р.;
- Налоксон – от 176 р.;
- Трамал ретард – от 130 р.
Ненаркотические анальгетики применяются при болях лёгкой и средней тяжести:
- Нолодатак – от 235 р.;
- Солпадеин Фаст – от 160 р.;
- Анальгин – от 20 р.;
- Баралгин М – от 279 р.
Баралгин М — эффективный анальгетик при боли любой этиологии
Болеутоляющие средства имеют серьёзные побочные эффекты. Поэтому, выбирая, что уколоть или выпить, нужно посоветоваться с врачом.
Большая группа препаратов, широко используемых в лечении патологий позвоночника. Они уменьшают болевой синдром и воспаление, понижают температуру тела. К ним относятся:
- Мовалис (аналоги: Месипол, Артрозан, Мелоксикам, Амелотекс). Это НПВП нового поколения, обеспечивает хороший лечебный эффект, не вредит желудку. Его часто назначают врачи с миорелаксантом и витамином группы B. Цена – от 540 р.;
Мовалис — хороший НПВП нового поколения
- Ксефокам – от 190,6 р.;
- Нимесулид (аналоги: Найз, Нимика, Нимулид). Относительно безопасный препарат при курсе лечения менее 10 дней. Стоит от 60 р.;
- Ибупрофен (аналоги: Миг, Нурофен, Ибуклин, Фаспик). При небольшом курсе лечения не вредит внутренним органам. Цена – от 25 р.;
- Диклофенак (аналоги: Дикловит, Наклофен, Вольтарен, Доларен, Ортофен). Самый недорогой препарат. Эффективен уже после первой инъекции. Стоит от 20 р.;
- Аркоксиа. Хороший НПВП по цене от 410 р.;
- Кетонал (аналоги: Артрозилен, Фламакс, Кетопрофен, Быструмкапс, Флексен) – от 110 р.;
- Тексамен – от 210 р.;
- Напроксен (Налгезин) – от 205 р.;
- Ксефокам (Лорноксикам) – от 210 р.;
- Дексалгин. НПВС относительно безопасен. Стоит от 310 р.;
- Кеторолак (аналоги: Кеторол, Кетанов, Кетофрил). Это самый сильный препарат, но он также может вызвать боли в желудке. Можно применять не больше 5 дней подряд. Цена – от 40 р.;
- Индометацин. Хорошо уменьшает воспалительный процесс, но может вызвать побочные явления. Стоит от 40 р.;
- Пироксикам. Несмотря на низкую цену, лекарство обеспечивает хорошее обезболивающее и противовоспалительной действие. Цена от 40 р.;
Пироксикам — недорогой НПВП с хорошим лечебным действием
- Дилакса (аналоги: Целекоксиб, Целебрекс). Это средство можно применять длительное время из-за малого количества побочных действий. Справляется с хронической болью. Цена от 210 р.
Препараты используют в уколах и таблетках. Из-за выраженного негативного действия на ЖКТ и способности вызывать кровотечения их применение ограничено.
Средства, эффективно купирующие мышечный спазм и ослабляющие болевые ощущения.
- Тизанидин тева – от 75 р.;
- Сирдалуд – от 290 р.;
Сирдалуд — миорелаксант, расслабляющий мышцы
- Тизалуд – от 180 р.;
- Мидокалм – от 410 р.;
- Баклосан – от 163 р.
Используются при сильных болях совместно с анальгетиками не больше 1-2 недель. При отмене требуется постепенное снижение дозы.
При остром воспалительном процессе с сильными болями, отличный эффект оказывают глюкокортикостероиды. Они быстро купируют воспаление и отёк тканей, устраняют давление на корешки нервов и уменьшают боль.
Самые назначаемые препараты:
- Преднизолон – от 30 р.;
- Метипред (Метилпреднизолон) – от 190 р.;
- Дексаметазон – от 35 р.;
- Кеналог – от 360 р.;
Кеналог поможет снять боль, даже если не помогли анальгетики и НПВП
- Дипроспан – от 230 р;
- Кортизон – от 950 р.;
Стероиды в уколах нельзя применять больше 3-5 суток, а в таблетках – не больше 7-14 суток. Бесконтрольное использование приводит к серьёзным нарушениям в организме.
Комплексы с повышенным содержанием витаминов группы В успешно применяются при патологиях позвоночника с неврологическими симптомами. Средства благотворно влияют на нервную систему и улучшают её функционирование.
Врачи часто назначают комбинированные препараты в уколах:
- Комбилипен – от 163 р.;
- Нейромультивит – от 219 р.;
- Бинавит – от 203 р.;
- Тригамма – от 190 р.
- Мильгамма композитум – от 276 р.;
- Нейробион – от 370 р.;
- Пентовит – от 136 р.
Нужно пропить полный курс препаратов до 2 месяцев, чтобы добиться стойкого эффекта.
При ярко выраженном болевом приступе новокаиновая блокада быстро снимет острую боль. Для этого, в воспалённую область вводится шприцом новокаин. Проводить процедуру должен опытный врач, иначе есть риск зацепить поражённый нервный корешок.

Иногда, для блокады вместе с новокаином применяют кортикостероиды, препараты витаминов группы В, Реланиум, Эуфиллин, Димедрол. Через 5 минут после введения боль проходит и спустя 1-2 часа вновь появляется. Метод используется в экстренных ситуациях, когда невыносимую боль не получается уменьшить другими средствами.
Гомеопатические средства часто применяются при болезнях опорно-двигательного аппарата. Но, их эффективность в терапии заболеваний остаётся спорной. Поэтому, препараты подбираются с осторожностью и сугубо индивидуально.
- Траумель С – от 383 р.;
- Цель Т – от 451 р.;
- Дискус композитум – от 1309,7 р.
Применять гомеопатические средства нужно только с разрешения лечащего врача.
Ректальные свечи, содержащие НПВС отлично снимают болевой синдром. Их используют в домашних условиях при сильных болях.
- Кетонал (ОКИ, Артрозилен, Флексен) – от 256,1 р.;
- Диклофенак (Наклофен) – от 39 р.;
- Дикловит – от 160 р.;
- Ибупрофен – от 110 р.;
- Эффералган – от 110 р.;
- Индометацин – от 410 р.;
- Кетопрофен – от 160 р.;
- Вольтарен – от 310 р.;
Вольтарен в свечах даёт хороший обезболивающий эффект и не вредит слизистой оболочке желудка
- Флексен – от 173,9 р.
Действующие вещества всасываются в прямой кишке и обезболивающий эффект наступает раньше, чем от приёма таблеток. При этом не затрагивается ЖКТ, что делает их более безопасными.
Отличная статья в тему:
Препараты содержат вещества разных или одинаковых фарм. групп, усиливающие лечебное действие друг друга. К ним относятся:
- Паноксен (диклофенак натрия и парацетамол) – от 147 р.;
- Ибуклин – от 120 р.;
- Доларен (парацетамол и диклофенак натрия);
- Нейродикловит (витамины группы В и диклофенак) – от 310 р.;
- Некст (парацетамол и ибупрофен) – от 160 р.;
- Спазган (снимает спазмы и боль) – от 130 р.;
- Катадолон Форте (НПВП и миорелаксант) – от 910 р.
Катадолон Форте может помочь даже при сильных болях в пояснице
Комбинированные препараты обладают выраженным терапевтическим эффектом, но и побочных проявлений у них не мало. Поэтому, нужно строго соблюдать дозировку лекарства.
Мази на основе НПВС часто используют, когда сильно спина болит. К ним относятся:
- Диклак – от 265 р.;
- Найз – от 278 р.;
- Кетонал – от 430 р.;
- Кетопрофен – от 100 р.;
- Дикловит — от 160 р.;
- Диклофенак — от 50 р.;
Диклофенак — дешёвая обезболивающая мазь
- Быструмгель — от 260 р.;
- Фастум гель — от 280 р.;
- Ортофен — от 160 р.;
- Долгит (аналог: Ибупрофен) – 100 р.;
- Вольтарен эмульгель – 239 р.;
- Амелотекс – 184 р.;
- Индометацин мазь – 60 р.
Разогревающие мази, благодаря местно-раздражающему действию, отвлекают от боли, улучшают циркуляцию крови в месте воспаления и уменьшают мышечное напряжение. К ним относятся:
- Капсикам – от 355 р.;
- Финалгон – от 376 р.;
- Никофлекс – от 360 р.;
- Салвисар – от 113 р.
Випросал В и Апизартрон – с пчелиным и змеиным ядом, стоят от 380 р.
Бишофит и Долобене – комплексные мази.
Мази нельзя использовать при кожных заболеваниях. После нанесения на кожу, надо утеплить поясницу, чтобы продлить лечебный эффект.
Хорошая статья в продолжение:
Трансдермальные пластыри, содержащие НПВС оказывают болеутоляющее и противовоспалительное действие.
- Вольтарен – от 243 р.;
- Кетонал термо (согревающий) – от 115 р.;
- Версатис (содержит лидокаин) – от 910 р.;
- Перцовый пластырь – бюджетное средство с разогревающим эффектом. Он устраняет мышечный спазм и восстанавливает кровообращение в поражённом месте.
Лечебный массаж стимулирует обменные процессы в мышцах, расслабляя их. Сеансы назначаются для профилактики или после обострения остеохондроза, грыжи, а также других болезней позвоночника.
- Лечебный массаж с мазями и кремами приносит быстрое облегчение. В результате значительно снижается болевой синдром и воспаление.
- Аромамассаж с эфирными маслами ручной и акупунктурный выполняется щадящей техникой. Поэтому, процедуры разрешены в период обострения.
- Массаж спины вакуумными банками стимулирует лимфодвижение и кровообращение, снижает отёчность и улучшает обмен веществ в воспалённой области.
- Горчичный порошок 250 гр. смешать с небольшим количеством тёплой воды так, чтобы получилась густая кашица. Наложить компресс с массой на больной место и держать не больше 5 минут. При этом должно ощущаться приятное тепло.
- Несколько зубков чеснока натереть на мелкой тёрке и смешать с небольшим количеством сока лимона. Приложить компресс на 30 минут.
- Очистить 10 средних луковиц и измельчить. В сковороду влить 200 г. растительного масла и добавить кусочек пчелиного воска. Всыпать лук и обжарить всё вместе. Смесь остудить и втирать в проблемные участки.
- 100 г. пищевой соли растворить в 1 л. горячей воды. Ткань пропитать солевым раствором и наложить в виде компресса на всю ночь.
- Фурацилин 1 таблетку растворить в 50 мл. воды и добавить в раствор 1 ч.л. мёда. В полученную смесь окунать горчичники и прикладывать к пояснице. Держать пока можно терпеть. После процедуры нанести на кожу крем или масло. Укутать поясницу и лечь спать.
Прочитайте подробнее:
Физиолечение эффективно снижает воспаление и боль. При этом улучшается состояние всего организма, повышается мышечный тонус. Физиотерапия не оказывает вредных побочных эффектов и имеет небольшое число противопоказаний.
При поясничных болях проводятся следующие процедуры:
- электрофорез;
- ультразвук;
- магнитотерапия;
- лазеролечение;
- вибровоздействие;
- ультрафиолетовое облучение.
В домашних условиях можно использовать портативные аппараты для физиолечения.
Удобная разработка для лечения взрослых и детей в домашних условиях. Воздействует магнитным полем на патологический очаг. В результате устраняется боль и воспаление, уменьшается отёк и спазм мышц и останавливается дальнейшее развитие заболевания.
Прибор, действующий на рефлекторные зоны с помощью особых импульсов. Воздействие происходит посредством специальных электродов. Таким образом, активируются внутренние силы организма и запускается восстановительный процесс в тканях и органах.
Мануальная терапия – один из эффективных методов коррекции позвоночного столба и борьбы с его патологиями. С её помощью достигаются такие эффекты:
- восстанавливается подвижность позвонков;
- уменьшается боль;
- возвращается чувствительность к ногам и пояснице;
- улучшается функционирование внутренних органов.
Лечение должен проводить только квалифицированный врач! Но, перед прохождением курса необходимо сделать рентгеновские снимки позвоночника, а иногда МРТ или КТ. Это позволит избежать нежелательных последствий и ошибок.
- Лечь на пол и осторожно подтянуть правую ногу к груди, сгибая в колене. Остаться в этом положении на 20 секунд и вернуть ногу на место. То же повторить в левой ногой. Выполнять по 5 раз для каждой ноги.
- Лёжа на животе, вытянуть руки и медленно приподнять верхнюю часть туловища, не отрывая носков от пола. Повторить 3-5 раз.
- Лежа на спине, согнуть колени, уперев ступни в пол. Медленно поднимать голову до момента, когда плечи оторвутся от пола. Задержаться на 10 секунд. Осторожно опуститься на пол. Выполнить 10 раз.
- Стать на четвереньки и выгнуть спину, как кошка. Замереть на 2 секунды и вернуться в исходное положение. Повторить 5 раз.
- Лежа на спине, оторвать ягодицы от пола и приподнять. Ноги полусогнуты в коленях. Плавно опуститься. Повторить 10 раз.
Интересная статья в продолжение:
Активный образ жизни, пешие прогулки на свежем воздухе и поддержание защитных сил организма помогут избежать разных болезней. Вредные привычки ослабляют иммунитет и провоцируют обострения хронических заболеваний.
Избежать этого можно, если отказаться от курения и алкоголя, и регулярно проходить профилактические курсы массажа и ЛФК. Если работа связана с длительным сидением, надо делать короткие перерывы.
Причин острой боли в спине существует много. Важно вовремя обратиться к врачу и начать лечение. Ведь запущенные патологии позвоночника приводят к необратимым последствиям и потере трудоспособности.
Вовремя принятые меры помогут избежать паралича ног и атрофических изменений в мышцах. Тогда вы не будете больше жаловаться: «Такая резкая и сильная боль в пояснице не разогнуться!». Потому, что консервативное лечение эффективно устраняет последствия дегенеративных изменений и тормозит их прогрессирование. Например, регулярное применение коврика Кузнецова поможет расслабить спазмированные мышцы и предотвратит обострение заболеваний.
Активный образ жизни, пешие прогулки на свежем воздухе и поддержание защитных сил организма помогут избежать разных болезней. Вредные привычки ослабляют иммунитет и провоцируют обострения хронических заболеваний.
Избежать этого можно, если отказаться от курения и алкоголя, и регулярно проходить профилактические курсы массажа и ЛФК. Если работа связана с длительным сидением, надо делать короткие перерывы.
2 раза в год надо проходить курсы лечебного массажа по 10 процедур.
Причин резкой и острой боли в спине существует много. Важно вовремя обратиться к врачу и начать лечение. Ведь запущенные патологии позвоночника приводят к необратимым последствиям.
Вовремя принятые меры помогут избежать паралича ног и атрофических изменений в мышцах. Тогда вы не будете больше жаловаться: «Такая сильная боль в пояснице — не разогнуться!». Потому, что консервативное лечение эффективно устраняет последствия дегенеративных изменений и тормозит их прогрессирование.
источник




 1-2 таблетки Кеторолака помогут снять даже нестерпимую боль в пояснице
1-2 таблетки Кеторолака помогут снять даже нестерпимую боль в пояснице Баралгин М — эффективный анальгетик при боли любой этиологии
Баралгин М — эффективный анальгетик при боли любой этиологии Мовалис — хороший НПВП нового поколения
Мовалис — хороший НПВП нового поколения Пироксикам — недорогой НПВП с хорошим лечебным действием
Пироксикам — недорогой НПВП с хорошим лечебным действием Сирдалуд — миорелаксант, расслабляющий мышцы
Сирдалуд — миорелаксант, расслабляющий мышцы Кеналог поможет снять боль, даже если не помогли анальгетики и НПВП
Кеналог поможет снять боль, даже если не помогли анальгетики и НПВП Вольтарен в свечах даёт хороший обезболивающий эффект и не вредит слизистой оболочке желудка
Вольтарен в свечах даёт хороший обезболивающий эффект и не вредит слизистой оболочке желудка Катадолон Форте может помочь даже при сильных болях в пояснице
Катадолон Форте может помочь даже при сильных болях в пояснице Диклофенак — дешёвая обезболивающая мазь
Диклофенак — дешёвая обезболивающая мазь