Если под мышкой длительное время болит лимфоузел, то стоит обратиться к врачу. Причиной такого явления может быть как банальная респираторная инфекция, так и более серьезное заболевание. Самолечение категорически противопоказано.
Болезненность сопровождается разрастанием лимфоидной ткани. Не заметить существенное увеличение образований, в принципе, невозможно. Для самодиагностики отклонений можно воспользоваться методом пальпации.
Воспаленные иммунные звенья болят при надавливании. Т. е. пальпация доставляет ощутимый дискомфорт, который является поводом для обращения к врачу. Иногда возникают проявления интоксикации (лихорадка, слабость, тошнота и др.)
В некоторых случаях причиной болезненности является гнойный процесс. При этом возникают выраженные клинические признаки: значительное повышение температуры тела, озноб и др. неприятные симптомы.
Почему болят лимфоузлы, находящиеся под мышками, и как бороться с этой проблемой подскажет только специалист. Основной причиной дискомфорта является воспаление желез, который на ранней стадии не дает ярко выраженной симптоматики, т. е. протекает скрыто.
Если болит лимфоузел под мышкой, значит в организме протекает воспалительный процесс. Такой дискомфорт может возникнуть в результате целого ряда факторов, наиболее распространенными из которых являются:
- острые респираторные заболевания;
- проявления инфекционной патологии;
- трофические язвы и тромбофлебит;
- фурункулез;
- рак;
- заболевания груди у женщин (мастопатия);
- туберкулез;
- фолликулит;
- повреждение кожного покрова подмышечной области;
- ангина;
- ВИЧ, сифилис, др. венерические инфекции.
Чаще всего лимфатические узлы увеличиваются при острых респираторных заболеваниях (ОРВИ, ОРЗ или гриппе) и приходят в норму после выздоровления. Восстановление нормальных размеров желез иногда занимает длительное время.
Туберкулез периферических лимфоузлов развивается довольно медленно. Период прогрессирования заболевания составляет от 3 недель до 8 месяцев. При этом постепенно разворачивается следующая клиническая картина:
- Лимфатический узел в области подмышек или группа образований увеличиваются в размерах, болят при надавливании. Часто они перемещаются при пальпации, приобретают более плотную консистенцию. Более чем у 80% больных увеличивается лимфоузел справа или слева.
- Возникают лихорадка и повышенное потоотделение. Кожа приобретает бледный цвет.
- Наблюдаются нарушение аппетита, стремительное снижение веса.
- Кожа в области пораженного образования становится желтоватого или коричневого цвета.
- В анализе крови прослеживаются: повышение СОЭ, лимфоцитов, белков плазмы и снижение гемоглобина.
Многие женщины испытывают боли в подмышечных впадинах перед месячными, при этом грудь увеличивается в размерах, в ней образуются уплотнения. Существуют следующие причины такого явления:
- нарушение оттока лимфы, провоцирующее увеличение размеров лимфатических узлов и развитие болевого синдрома, мигрирующего в подмышечную впадину;
- масталгия, сопровождающаяся чувством тяжести в молочных железах;
- лимфаденит;
- гормональные отклонения, обусловленные грядущей менструацией, или применением неправильно подобранных противозачаточных средств;
- мастопатия или воспаление иммунных звеньев с развитием дискомфорта ноющего характера, при котором болит рука;
- аборт в прошлом;
- некоторые гинекологические заболевания;
- отклонения в работе системы обмена веществ;
- нервные потрясения;
- резкое снижение массы тела;
- неправильное питание;
- следование жесткой диете;
- онкологические заболевания груди (очень редко);
- повышенная нагрузка на подмышечную область.
Онкология на ранних этапах протекает почти незаметно. Во время пальпации в районе подмышки или чуть ниже выявляется небольшое уплотнение. Однако при этом наблюдаются другие симптомы: втянутость сосков, выделение из них серозной жидкости и покраснение кожного покрова по окружности, увеличение груди.
Пациент, который испытывает неприятные ощущения, жалуется на то, что болят лимфоузлы под мышками, и не знает, что делать, должен обратиться к врачу, который подскажет дальнейший план действий.
Если такие ощущения, как болезненность, не сопровождаются покраснением кожи, нагноением, то можно проконсультироваться с терапевтом. В противном случае требуется консультация хирурга.
После осмотра пациента проводятся обследования:
- Выполняются ОАК и ОАМ. При воспалительном процессе, затрагивающем подмышечные лимфоузлы, в результатах анализов прослеживается повышенное количество лейкоцитов.
- В случае подозрения на туберкулез, показаны: проба Манту, исследование мокроты, проведение рентгенографии легких. ВИЧ-инфекция и сифилис подтверждаются данными серологических проб.
- Гистологическое исследование, пункция лимфоузла целесообразны при возможном злокачественном процессе. Вне зависимости от предварительного диагноза, обычно выполняется УЗИ иммунных звеньев.
Схема лечения зависит от причины, спровоцировавшей развитие патологии. Антибиотики назначаются при бактериальной природе заболевания. В случае вирусной этиологии недуга показаны противовирусные средства (на усмотрение врача).
Терапия может быть дополнена физиотерапевтическими процедурами, например, лечением ультразвуком, электрофорезом с применением лекарственных средств. Часто используются противовоспалительные препараты местного действия.
Чаще всего болезненные ощущения в области подмышечных лимфоузлов указывают на заболевания близлежащих органов. У женщин дискомфорт может быть проявлением мастопатии, предменструального синдрома или нарушений гормонального фона.
источник
Боль под мышкой у женщины (справа или слева) может быть признаком самых разных патологий. Чаще всего такой симптом связан с воспалительными процессами в подмышечных лимфоузлах и потовых железах, а также с травмами. Однако боли также могут иррадиировать в подмышечную ямку из близлежащих органов и нервных окончаний. В этом случае диагностировать патологию становится гораздо сложнее. Какие недуги могут сопровождаться болевым синдромом в подмышечной ямке? И к какому врачу необходимо обращаться? Эти вопросы мы рассмотрим в статье.
Причиной боли под мышкой у женщин могут стать следующие заболевания и состояния:
- увеличение и воспаление лимфатических узлов;
- воспалительный процесс и нагноение потовых желез;
- циклические гормональные изменения в женском организме;
- новообразования молочной железы;
- атерома;
- опоясывающий герпес;
- аллергия;
- травмы мышц.
Установить точную этиологию болевого синдрома может только врач. Поэтому при возникновении неприятных ощущений в подмышечной впадине необходимо срочно обращаться за медицинской помощью.
Далее мы подробно рассмотрим наиболее распространенные заболевания, при которых возникает боль под мышкой с правой стороны.
При этом состоянии отмечается увеличение лимфоузлов. Лимфаденопатия не является самостоятельным заболеванием. Это лишь один из симптомов инфекционных и воспалительных патологий. Увеличение лимфоузлов — это ответ иммунной системы организма на проникновение бактерий или вирусов.
В норме размер подмышечных лимфатических узлов составляет не более 1 см. При их увеличении возникает боль вследствие растяжения тканей.
Лимфаденопатия может быть одним из проявлений следующих болезней:
- гриппа;
- кори;
- ангины;
- инфекционного мононуклеоза;
- туберкулеза;
- краснухи;
- бруцеллеза;
- фелиноза (болезни кошачьей царапины).
При этих патологиях появляется отечность лимфоузлов и боль под мышкой у женщин. Лимфаденопатия при инфекциях сопровождается следующими симптомами:
- повышением температуры;
- потливостью;
- слабостью;
- ухудшением общего самочувствия.
Чтобы избавиться от лимфаденопатии, необходимо вылечить основную патологию. Пациенткам назначают курс терапии антибактериальными и противовирусными препаратами. После выздоровления лимфоузлы уменьшаются до нормальных размеров.
Однако существуют и более опасные причины лимфаденопатии. Это может быть признаком онкологического процесса в лимфатической системе: лимфомы, лимфосаркомы, болезни Ходжкина. При этих патологиях у пациентки отмечается небольшое, но постоянное повышение температуры тела, слабость, беспричинное похудение, увеличение печени и селезенки. Это ранние признаки онкологических болезней. В таких случаях нельзя медлить с обращением к врачу. При заболеваниях лимфатической системы необходимо пройти курс лечения химиопрепаратами и лучевую терапию.
Также причиной отечности и боли в лимфоузле под мышкой могут стать аутоиммунные болезни (системная красная волчанка, ревматоидный артрит). При таких патологиях отмечаются суставные боли и высыпания на лице. Заболевания носят хронический характер. Очень важно вовремя начать лечение, это поможет избежать тяжелых осложнений на сердце и почки. Необходимо пожизненно принимать цитостатики и кортикостероиды. После достижения ремиссии боли и отечность лимфоузлов исчезают.
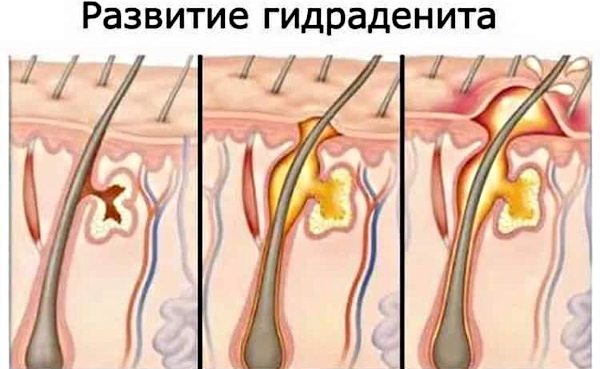
При этом заболевании лимфатический узел воспаляется и нагнаивается. Возникает боль под мышками у женщин при нажатии на пораженный участок. Причиной воспаления является проникновение инфекции.
Сначала появляется небольшое болезненное уплотнение под кожей. Затем пораженная область приобретает темно-красный цвет и становится горячей на ощупь. Болевой синдром при этом сильно выражен. В дальнейшем на воспаленной коже появляется белая головка. Этот признак указывает на созревание гнойника. Абсцесс обычно прорывается самостоятельно, после этого боли исчезают и наступает облегчение.
Лимфаденит также сопровождается следующей симптоматикой:
- повышением температуры;
- ухудшением общего состояния;
- ознобом.
Лечением этой патологии занимается врач-хирург. Назначают пероральные антибиотики, а также местные антибактериальные мази, которые ускоряют прорывание гнойника. В тяжелых случаях проводят вскрытие и дренаж воспаленного лимфоузла.
Боль под правой мышкой у женщин (как, собственно, и под левой) может быть признаком гидраденита. В народе это заболевание называется «сучье вымя». Патология похожа по своим проявлениям на лимфаденит, но при гидрадените воспаляется не лимфоузел, а потовые железы в подмышечной впадине. Чаще всего это заболевание вызывают стафилококки.
Воспаление развивается постепенно. Сначала появляется небольшая припухлость под мышкой, зуд и дискомфорт. Затем кожа краснеет и возникает шишка конусовидной формы. Это образование чрезвычайно болезненно. В течение 10 -15 дней формируется гнойник, который в дальнейшем самостоятельно прорывается.
Довольно часто воспалению и нагноению подвергается не одна потовая железа, а сразу несколько. Под мышкой появляются множественные болезненные образования. Гидраденит сопровождается следующей дополнительной симптоматикой:
- высокой температурой;
- слабостью;
- головной болью.
Пациентке назначают курс антибиотикотерапии. Также показано местное лечение мазями с ихтиолом, левомеколем и синтомицином. В запущенных случаях гнойник вскрывают.
Гидраденит очень часто рецидивирует. Поэтому врачи дополнительно назначают курс иммуномодуляторов и витаминов. Рекомендуется придерживаться диеты с ограничением жирной пищи, регулярно обмывать подмышечные впадины и обрабатывать кожу дезинфицирующими средствами. Это поможет избежать рецидива воспаления.
Ноющая боль под мышками у женщин может быть связана с гормональными колебаниями во время месячного цикла. Такой симптомокомплекс называется масталгией. Боли носят периодический характер. Они возникают во второй фазе менструального цикла, незадолго до начала месячных.
Боль локализуется в области молочных желез и отмечается как с правой, так и с левой стороны. Неприятные ощущения иррадиируют в подмышечную область. Чаще всего они выражены нерезко и не причиняют особых неудобств. Однако в некоторых случаях болевой синдром может быть довольно интенсивным.
Масталгия сопровождается следующей симптоматикой:
- нагрубанием молочных желез во второй половине менструального цикла;
- небольшим увеличением подмышечных лимфоузлов (в редких случаях);
- исчезновением болей после начала менструаций;
- колебаниями настроения (раздражительностью, плаксивостью).
Этот симптомокомплекс не является патологией. Под воздействием естественных гормонов у пациентки нагрубают молочные железы и ухудшается отток лимфы. Это и приводит к возникновению болевого синдрома.
Масталгия отмечается у многих женщин на протяжении всего репродуктивного периода. Этот симптом исчезает только во время менопаузы. Однако если при климаксе пациентка проходит курс заместительной гормональной терапии, то у нее могут возникать циклические боли в груди, отдающие в подмышечную область.
Что делать, если перед месячными беспокоят боли под мышкой? У женщин небольшой дискомфорт в этот период считается естественным явлением. Однако если болевой синдром выражен сильно и нарушает самочувствие, то необходимо пройти курс лечения. Пациенткам назначают анальгетики, препараты с эстрогенами, седативные средства. Также показан прием диуретиков, это поможет нормализовать отток лимфы. Женщинам, страдающим масталгией, рекомендуется ограничить потребление жидкости.
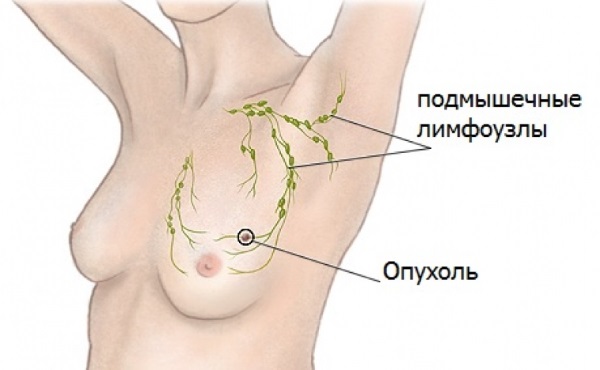
Причиной боли под мышкой у женщин могут стать онкологические патологии молочных желез. На раннем этапе опухоли никак себя не проявляют и протекают бессимптомно. Новообразования выявляются случайно во время прохождения маммографии. Появление болевого синдрома указывает на запущенную стадию заболевания.
Боль локализуется в области молочных желез и иррадиирует в подмышечную впадину со стороны поражения. В отличие от масталгии болевой синдром носит постоянный характер и не связан с месячным циклом. При пальпации прощупывается плотное образование в груди и в подмышечной ямке.
Рак молочных желез сопровождается также следующими симптомами:
- Сосок становится втянутым, на его поверхности можно обнаружить язвочки и чешуйки.
- Появляются патологические выделения из груди, не связанные с лактацией.
- Меняется цвет кожи в области пораженной молочной железы. Эпидермис становится неровным и напоминает по внешнему виду лимонную корку.
- Грудь выглядит отекшей и деформированной.
- Нередко увеличиваются подмышечные и надключичные лимфоузлы.
Сначала возникает небольшая ноющая боль под мышкой справа или слева (в зависимости от расположения опухоли). По мере роста новообразования интенсивность болевого синдрома нарастает. Появляется сильная отечность подмышечной ямки, которая может распространяться на верхнюю конечность.
Консервативные методы лечения эффективны только на самых ранних стадиях патологии. Если у пациентки отмечается выраженный болевой синдром, то это обычно свидетельствует о значительном разрастании новообразования. В этих случаях лечение рака груди может быть только хирургическим.
Боль под мышкой у женщины (справа или слева — не суть важно) может быть вызвана кистой сальной железы — атеромой. Это образование под кожей имеет вид шарика, заполненного жировым содержимым. Оно подвижно и имеет четкие контуры.
Подмышечная область богата сальными железами. Киста образуется в результате их закупорки. Этому способствует плохая гигиена, повышенная потливость, злоупотребление жирной пищей и прием некоторых лекарств. Атерома относится к доброкачественным новообразованиям. Но в редких случаях она может перерасти в опасную опухоль.
На начальных стадиях атерома не сопровождается болезненностью и не причиняет особых неудобств пациентке. Однако киста легко инфицируется и нагнаивается. При проникновении бактерий на поверхности новообразования образуется белая головка. Боль под мышкой справа или слева обычно появляется на стадии нагноения атеромы.
Гнойник долго созревает и часто прорывается самостоятельно. Но в таких случаях атерома, как правило, рецидивирует спустя некоторое время. Поэтому ее рекомендуется удалять хирургическим путем вместе с капсулой. Только в этом случае от кисты можно избавиться полностью.
Ни в коем случае нельзя пытаться самостоятельно выдавить нагноившуюся атерому. В домашних условиях невозможно полностью удалить кисту вместе с капсулой, но можно очень легко занести инфекцию в образовавшуюся ранку.
Боль справа под мышкой и в ребрах может быть признаком опоясывающего герпеса. Этим заболеванием страдают женщины, переболевшие в прошлом ветрянкой. Возбудитель патологии (вирус Herpes zoster) навсегда остается в организме человека. Его повторная активизация и приводит к возникновению опоясывающего лишая.
Вирус поражает нервные окончания. В начале заболевания появляются ноющие боли под мышкой и в области ребер. Затем на коже образуются розовые пятна. Через несколько дней они превращаются в пузырьки, заполненные жидкостью. У пациентки повышается температура и ухудшается самочувствие. Боли резко усиливаются, становятся жгучими и нестерпимыми.
Пациенткам назначают противовирусные препараты («Ацикловир», «Фамвир»), а также обезболивающие средства («Диклофенак», «Ибупрофен»). Для обработки высыпаний на коже используют противогерпетические мази («Зовиракс», «Герпетад», «Виворакс»).
Важно помнить, что больная с опоясывающим лишаем может передать вирус окружающим воздушно-капельным или контактным путем. У заразившегося человека болезнь протекает в форме ветряной оспы.
Боль под мышками у женщины (справа или слева — неважно) может быть спровоцирована использованием дезодорантов. Аллергические реакции отмечаются у женщин с индивидуальной непереносимостью компонентов парфюмерных средств.
При аллергии на эпидермисе образуются красные пятна, раздражение и зуд. Кожа в области подмышек особенно нежная, поэтому высыпания часто сопровождаются болевым синдромом. Пациенткам показано пероральное и местное применение антигистаминных препаратов. Во время лечения необходимо временно отказаться от использования дезодорантов.
Чаще всего такую реакцию вызывают дезодоранты, содержащие соли цинка и алюминия. Аллергикам следует избегать применения подобных средств.
Тянущая боль под мышкой у женщин может быть связана с травматизацией. Мышцы и связки в этой области очень подвержены растяжению. Их можно легко повредить при поднятии тяжестей, резких движениях руками и даже при неудобном положении тела во время сна.
При растяжении подмышечных мышц и связок болевой синдром носит постоянный характер и усиливается при движении и нажатии. Рекомендуется как можно меньше нагружать поврежденную руку. В первые 3 дня на пораженную область накладывают холодные компрессы. В дальнейшем применяют гели и мази для купирования боли и заживления тканей («Диклофенак», «Лиотон», «Вольтарен»). На этапе восстановления показана лечебная гимнастика и физиопроцедуры.
К какому врачу нужно обращаться при появлении у женщины боли под мышкой? Справа или слева ощущается дискомфорт — не имеет значения. В любом случае, как мы выяснили, такой симптом может указывать на множество заболеваний. Сначала необходимо посетить терапевта. При необходимости врач общей практики выдаст направление к специалисту узкого профиля.
Для уточнения этиологии болевого синдрома пациентке могут назначить следующие обследования:
- анализ крови на гормоны гипофиза и яичников;
- тест на онкомаркеры;
- МРТ;
- рентген плечевых костей;
- маммографию;
- УЗИ молочных желез;
- исследование крови на антитела к инфекциям;
- допплерографию лимфатических сосудов;
- биопсию увеличенного лимфоузла;
- анализ крови на иммуноглобулин Е (при подозрении на аллергию).
Выбор необходимых методов исследования зависит от предполагаемого диагноза.
Что делать при боли под мышкой справа (или слева)? Этот симптом может быть вызван самыми разными причинами. Самолечение в данном случае недопустимо, ведь болевой синдром может быть признаком опасных патологий. Необходимо посетить врача, пройти все необходимые диагностические тесты и вылечить основное заболевание. Ведь боль всегда сигнализирует о неблагополучии в организме.
Если болевой синдром выражен очень сильно, то на доврачебном этапе можно принять следующие меры:
- Выпить таблетку обезболивающего противовоспалительного средства, например «Ибупрофена».
- При травмах можно приложить к подмышечной впадине холод.
- Если боль под мышками вызвана раздражением эпидермиса, то можно нанести на воспаленную кожу мазь «Бепантен» или бальзам «Спасатель». Однако такие средства не рекомендуется применять при воспалении лимфоузлов или потовых желез.
Непосредственно перед посещением врача не следует принимать большие дозы обезболивающих лекарств. Это может смазать клиническую картину и затруднить постановку диагноза.
Чтобы предотвратить появление болевого синдрома в подмышечной впадине необходимо соблюдать следующие рекомендации:
- Применять только гипоаллергенные гигиенические средства (мыло, дезодоранты).
- Содержать подмышечные ямки в чистоте.
- Избегать чрезмерного пребывания на жаре, так как это способствует усиленному потоотделению.
- Сбривать волоски в подмышечной впадине нужно очень осторожно. Даже небольшие порезы и царапины могут стать воротами для проникновения инфекции.
- Во вторую фазу менструального цикла не следует употреблять большое количество жидкости. Это поможет избежать масталгии.
Женщинам старше 40 лет необходимо ежегодно проходить маммографическое обследование и сдавать кровь на онкомаркеры. В этом возрасте повышается риск возникновения рака молочных желез. Регулярное обследование поможет предотвратить развитие опасных опухолей.
источник
Болит подмышкой слева-справа у женщин при нажатии, отдает в руку, воспалился лимфоузел, уплотнение. Причины, лечение
Боль всегда является симптомом патологии в организме. В области подмышек (справа или слева) она может иметь разнообразную природу возникновения, от ушиба до раковых образований, поэтому последствия боли могут быть также разнообразными. Симптоматика может проявляться в период беременности или кормления грудью (у женщин), проходить самостоятельно.
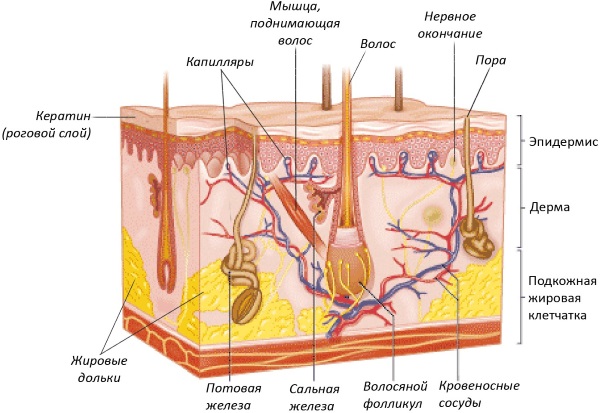
Подмышечная впадина расположена рядом с грудной клеткой под плечевыми суставами. С передней части она окружена большой мышцей груди, а сзади широкой спинной мышцей. При поднятии руки вверх в данной области образуется впадина.
В кожных слоях подмышки расположены:
- волосяные фолликулы. Волосы в данной области защищают нежный поверхностный слой эпидермиса о развития опрелостей;
- потовые железы. Пот не позволяет организму перегреться при длительном нахождении в жарких условиях;
- сальные железы. Вырабатываемый ими жир предотвращает пересыхание кожного покрова и создает защитный барьер от проникновения некоторых видов микроорганизмов.
Под кожным слоем подмышки располагаются:
- жировая клетчатка. Она необходима для нормализации теплообмена в организме, также является резервным запасом энергии и жирорастворимых витаминов;
- кровеносные сосуды. Питают ткани кислородом и питательными веществами, выводят продукты распада;
- нервные волокна. Обеспечивают сократительную деятельность мышц и осязание;
- лимфоузлы. Защищают организм от развития опухолей и препятствуют распространению инфекции по организму.
При нарушении деятельности любой из перечисленных составляющих подмышки, развивается болевой симптом, свидетельствующий о развитии патологии.
Болит подмышкой слева/справа у женщины вследствие развития патологий или получения травм.
Основными провоцирующими факторами развития заболеваний являются:
- нарушение гормонального фона (переходный возраст, прием гормональных препаратов, беременность);
- эндокринные заболевания (диабет, нарушение деятельности щитовидной железы);
- патологии сердечно-сосудистой системы;
- излишки жировой клетчатки;
- раковые образования;
- злоупотребление алкоголем, жирной и острой пищей, а также никотиновая зависимость;
- натирание кожного покрова одеждой из грубой ткани;
- воспалительный процесс в организме;
- аллергическая реакция;
- травмы или оперативные вмешательства в области подмышек;
- патологические процессы в суставах.
Распространенные причины появления болей в области подмышек описаны далее.
Патология характеризуется увеличением лимфоузлов в размерах, без наличия воспалительной реакции в них. Причиной развития лимфаденопатии чаще являются раковые образования, туберкулез, краснуха.
Лимфоузлы, при небольшом увеличении, могут не вызывать сильных болей. Их изменение можно определить не только пальпацией, но и визуально. При сильном увеличении проявляется болезненность, так как происходит растяжение близлежащих тканей и капсулы, в которой расположен сам лимфоузел.
Лимфаденопатия может поражать определенную область тела или по всему организму, зависит от первопричины развития патологии. Совместно с увеличением лимфоузлов в размерах изменяются печень и селезенка. Температура повышается редко. Для постановки диагноза требуется длительное обследование.
Процесс выражается развитием воспалительной реакции в лимфоузлах в результате проникновения инфекции. Нередко сопровождается нагноением с последующим выходом содержимого. Причиной развития патологии может послужить наличие инфекционного заболевания или занесение инфекции подкожно в саму область подмышечной впадины (депиляция, травма, некачественное оперативное вмешательство).
Болезненность в области воспаленного лимфоузла проявляется сразу. Возможно резкое повышение температурных показателей с сопровождением сильной головной боли и слабости. Кожный покров рядом с лимфоузлом принимает ярко-красный цвет и отекает. Сам лимфоузел может увеличиваться в размерах постепенно с развитием процесса воспаления.
Заболевание выявляется сдачей анализов на выявление возбудителя. Требуется срочная терапия антибиотиками. При тяжелой форме протекания болезни, с присоединением образования гноя, может потребоваться хирургическое вмешательство.
Заболевание проявляется закупоркой проходов потовых желез, с последующим скоплением пота подкожно и развитием процесса гноения. Болезнь сопровождается воспалением лимфоузлов. Причиной развития патологии в основном является несоблюдение мер гигиены и наличия инфекции (в основном стафилококк) на кожном покрове.
Вначале болезнь характеризуется повышенным зудом и жжением подмышкой. Далее, из-за развития воспаления, кожа приобретает красный цвет, сильно отекает, повышается температура. Движения рукой производить затруднительно из-за сильных болей.
Дополнительно могут присутствовать:
- головные боли;
- общая слабость;
- рвота из-за интоксикации организма.
Без терапии прорыв образовавшегося гнойника происходит самостоятельно.
При этом содержимое может попасть на рядом расположенные потовые железы, и болезнь распространится дальше. Также инфекция может проникнуть в более глубокие ткани с нарушением деятельности внутренних органов. Вскрытие гнойника требуется производить стационарно с последующим медикаментозным лечением.
Проявляется только у женского пола находящегося в репродуктивном возрасте. Патология выражается появлением боли без явно выраженных причин. Симптом развивается вследствие нарушения гормонального равновесия, в основном в предменструальный период.
Первоначально болезненность возникает в молочных железах, далее распространяется в подмышечную область (может отдавать в руку). Дополнительные симптомы отсутствуют. Патология не требует особого лечения и проходит самостоятельно с началом менструальных выделений. При сильных болях гинекологом или терапевтом могут быть назначены гормональные медикаменты.
Болит под мышкой слева/справа у женщины регулярно с нарастанием симптома при наличии опухолевых образований (любого типа). Чаще новообразования локализуются в молочных железах. По мере их роста боль распространяется на рядом расположенные области, в том числе и подмышки. Если болезненность наблюдается в подмышечной впадине, то заболевание считается запущенным.
В начале развития патологии прощупывается уплотнение в груди, при этом из молочных желез возможно появление выделений. Грудь становится отечной, а кожный покров, по внешнему виду, схож с коркой лимона. Боль усиливается и распространяется постепенно. Лечение раковых образований зависит от стадии развития болезни. Возможен летальный исход даже после удаления раковых клеток.
Иное название патологии – атерома. Заболевание характеризуется закупоркой проходов сальных желез с последующим развитием доброкачественной опухоли (возможно перерождение в раковое образование). Причиной формирования болезни чаще является несоблюдение мер гигиены или прием агрессивных медикаментов.
В начале развития патологии подмышкой формируется небольшой, подвижный, плотный шарик. Боли отсутствуют. Далее происходит присоединение инфекции с последующим нагноением опухоли. В процессе созревания гнойника боль в подмышечной области усиливается. Отмечается повышение температуры.
Вскрытие образования может произойти самостоятельно. При этом болезнь может начать развиваться повторно, спустя время. Дальнейшее лечение требуется производить стационарно. Производить вскрытие гнойника в домашних условиях запрещено. Велик риск занесения инфекции в глубокие слои кожи.
Заболевание чаще встречается у женщин, которые переболели ветрянкой (в детстве или в недавнем времени). Причиной развития патологии является герпесная инфекция, которая остается в организме после ветряной оспы и активируется в любое время, при наличии провоцирующих факторов.

Болезнь начинается с болей ноющего характера подмышками и в районе ребер. Далее симптоматика схожа с ветрянкой (сыпь с жидкостным содержимым, температура, сильное ослабление организма). Болезненность подмышками усиливается. Требуется медикаментозное лечение с приемом противовирусных и обезболивающих препаратов. Заболевание заразное.
Аллергическая реакция в подмышечной зоне может развиваться в результате использования дезодорантов или составов для эпиляции, с агрессивными компонентами в составе. Патология проявляется ощущением жжения, зуда и местным повышением температуры. При занесении инфекции возможно образование гнойничков. Лечение основывается на устранении возбудителя аллергической реакции.
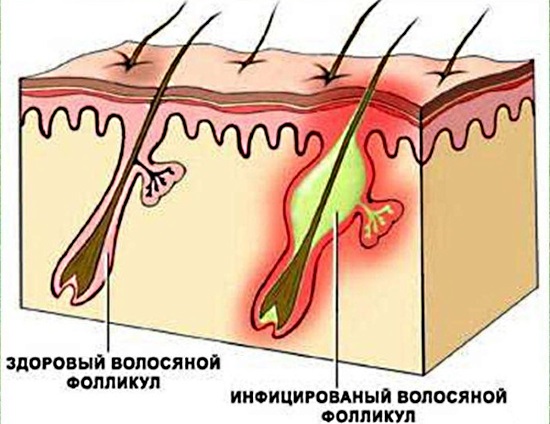
Боли подмышками могут означать воспаление волосяного фолликула в результате попадания инфекции. У женщин патология чаще развивается в результате несоблюдения гигиены, неправильно проведенной процедуры депиляции или из-за тесной и грубой одежды.
Болевой симптом может образоваться с правой или с левой стороны или с обоих одновременно.
При попадании возбудителя в фолликул развивается воспалительный процесс, который далее распространяется в расположенные рядом сальные железы и соединительные ткани. Первоначальное небольшое уплотнение разрастается с усилением боли и накоплением гнойного содержимого. К концу созревания фурункула боль становится нестерпимой, движения рукой затруднены.
Температурные показатели тела могут достигать отметки до 40 градусов. Организм испытывает сильную интоксикацию. После выхода содержимого боль и остальные симптомы угасают. Болезнь опасна повторением с образованием гнойничков уже по всему телу. После устранения гноя на месте нарыва остаются рубцы.
Пиодермия – это гнойное поражение клеток кожного покрова, возбудителями патологии являются стафило- или стрептококки. Болезнь развивается в результате занесения возбудителя в слои эпидермиса при расчесывании, получении царапины грязным предметом или из-за сильного загрязнения зоны подмышек.
Первоначально отмечается покраснение кожного покрова с последующим образованием гноя подкожно. Возможно наличие зуда и шелушения. Болевой симптом присутствует до устранения заболевания. Общее самочувствие пациента ухудшается редко.
Боль подмышками травматического характера может образоваться в результате:
- растяжения мышцы в данной области при резком поднятии тяжести;
- удар в область плеча или подмышки;
- натирание подмышечной впадины жесткой одеждой;
- длительное нахождение руки в вытянутом состоянии над головой (часто возникает в период сна);
- порезы и царапины;
- термический или химический ожог.
Боль может быть регулярной, до восстановления тканей, или усиливаться при движении плечевым суставом.
Болезненность в районе груди и подмышкой наблюдается в восстановительный период после операции в данной области.
Данная симптоматика связана с восстановлением:
- нервных окончаний;
- мышечных волокон;
- соединительной ткани и сосудов.
Целостность данных тканей нарушается в процессе хирургического вмешательства. На их восстановление может потребоваться 1-4 месяца. Зависит от тяжести операции. Для устранения боли используются сильнодействующие обезболивающие препараты.
Болит под мышкой слева (у женщины и у мужчины) чаще всего из-за нарушения деятельности сердца. Точное заключение может дать кардиолог после полного осмотра пациента.
Совместно с болями в подмышечной впадине могут отмечаться следующие симптомы:
- быстрый упадок сил;
- повышенная бледность;
- недостаток воздуха;
- боли за грудиной;
- нарушение ритма сердечных сокращений;
- отечность ног.
Боль может отдавать не только подмышку, но и в руку и на весь бок. Требуется срочное обследование.
При возникновении болей в подмышечной области первоначальный осмотр требуется пройти у терапевта. Специалист производит осмотр пациента и уточняет провоцирующие факторы.
Дальнейшее обследование может производиться следующими специалистами:
- невролог, при поражении нервных окончаний;
- маммологом, при подозрении доброкачественных образований в молочной железе;
- онкологом, при наличии раковых опухолей;
- инфекциониста, при наличии инфекционных возбудителей:
- кардиолога, при наличии патологий сердца и сосудов:
- травматолог-ортопед, при патологиях в плечевом суставе;
- хирургу, если патология вызвана неудачной операцией;
- лимфологу, при нарушении деятельности лимфосистемы;
- аллергологу-иммунологу, при наличии аллергической реакции.
При подозрении развития болей в результате стрессов и нервных перегрузок, потребуется лечение у психолога. Полное обследование у специалистов узкого направления позволит точно выявить причину и назначить соответствующее лечение.
Первоначальная диагностика производится терапевтом (у детей педиатром).
Сбор словесной информации:
- когда появились боли и что этому предшествовало;
- наличие хронических заболеваний;
- какие дополнительные симптомы присутствуют при появлении болей;
- наличие хронических заболеваний у ближайших родственников.
Осмотр пациента визуально:
- пальпация подмышечной впадины на предмет обнаружения уплотнений;
- определение состояния кожного покрова (отечность, покраснение, наличие гнойничков);
- прослушивание ритма сокращений сердца и дыхания через стетоскоп.
Сдача анализов для исключения наличия инфекции в организме. А также на концентрацию гормонов и наличия иммуноглобулина Е (антитела вырабатываемые при аллергии).
Прохождение дополнительных процедур:
- ЭКГ. Для выявления патологий сердца;
- УЗИ и МРТ для определения состояния внутренних органов и исключения наличия опухолей;
- Рентген. Для выявления патологий в суставах;
- Маммография. Для выявления новообразований в молочных железах;
- Допплерография. Для обследования состояния лимфосистемы.
- Тест на наличие раковых клеток.
Узкими специалистами диагностика может быть расширена, для более полного обследования.
Болит под мышкой (слева/справа) у женщины чаще из-за развития патологии, поэтому лечение может быть назначено только специалистом и только после полного обследования. Терапия имеет различие от причины развития боли.
При развитии воспалительного процесса требуется использование следующих препаратов.
| Название и форма выпуска препаратов | Возрастные параметры и ограничения | Правила применения |
| Кеторолак (таблетки) | После 16 лет | Принимать по таблетке 3 раза в сутки. Курс терапии 5 дней |
| Цитирезин (таблетки, капли) | После 6 лет | Дозировка подбирается индивидуально, курс лечения 3-6 недель. |
| Оксациллин (таблетки) | В детском возрасте использовать под контролем врача | Суточная доза назначается специалистом. Длительность лечения 7-10 дней |
| Клиндамицин (таблетки) | После 3 лет | По таблетке 3 раза в сутки принимать в течение 7-10 дней |
| Ацикловир (таблетки) | После 2 лет | Дозировка подбирается индивидуально. Курс терапии 5-10 дней |
| Амиксин (таблетки) | После 7 лет | По таблетке 3 раза в сутки. Длительность лечение до 6 месяцев. |
| Кетанов (таблетки) | После 16 лет | По таблетке 3 раза в сутки не более 5 дней |
| Парацетамол (таблетки) | После 12 лет | По таблетке 4 раза в сутки в течение 5-7 дней |
| Радевит | Нет ограничений по возрасту | Наносить на кожный покров 2 раза в сутки до устранения симптомов |
| Троксевазин | После 14 лет | Использовать 2 раза в сутки не менее 7 дней |
При запущенной форме воспалительного процесса с сильным нагноением требуется хирургическое вмешательство.
При разрешении лечащего врача можно использовать народные средства для очистки лимфы:
- соединить в одинаковых пропорциях свежевыжатый сок из алоэ с красным вином и медом. Употреблять через 7 дней в утренние часы на пустой желудок по 20 мл;
- залить 10 г сушеной календулы 200 мл кипятка. Напиток выпить в течение дня за 4 раза. Курс терапии 10 дней;
- головки чеснока 2 шт. залить 1000 мл кипятка. Через 3 дня принимать по 15 мл 3 раза в сутки. Настой хранить в холодильнике;
- выжать сок из свеклы и отстаивать его 6 часов. К нему добавить морковный сок в соотношении 2 части свекольного сока и 1 морковного. Принимать на пустой желудок в утренние часы по 100 мл, в течение 7 дней.
Подбор медикаментов определяется специалистом по общему состоянию пациента.
При аллергической реакции врачом назначаются препараты из следующего списка.
| Название и форма выпуска препаратов | Возрастные параметры и ограничения | Правила применения |
| Антигистаминные средства | ||
| Супрастин (таблетки) | После 3 лет | Курс терапии назначается индивидуально |
| Зиртек (капли) | После 6 месяцев | |
| Обезболивающие медикаменты | ||
| Папаверин (таблетки) | После 6 месяцев | Разовую дозировку принимать 3 раза в сутки длительность лечения назначается врачом |
| Обеззараживающие мази | ||
| Ортофен | После 6 лет | Наносить на кожу 3-4 раза в сутки не более 14 дней |
| Сорбенты | ||
| Полисорб (порошок) | Ограничения по возрасту отсутствуют | Курс лечения подбирается индивидуально |
В качестве народной терапии требуется исключить аллергены из контактирования и из продуктов питания.
При наличии опухолевых образований лечение зависит от характера новообразования (доброкачественное или злокачественное). Лечение производится под строгим контролем лечащего врача.
| Название и форма выпуска препаратов | Возрастные параметры и ограничения | Правила применения |
| Антибиотики | ||
| Азитромицин (таблетки) | Нет ограничений по возрасту | По 1 таблетке в сутки в течение 7 дней |
| Амоксициллин (гранулы) | Дозировка и курс назначаются лечащим врачом | |
| Сильнодействующие обезболивающие медикаменты | ||
| Морфин (раствор для инъекций) | После 2 лет | Курс терапии назначается индивидуально |
| Метадон | В детском возрасте не используется | |
| Противовоспалительные мази | ||
| Бутадион | После 12 лет | Наносить на кожу 2-3 раза в сутки в течение 7-10 дней |
Самостоятельная замена медикаментов недопустима. При наличии раковых клеток дополнительно назначается курс химиотерапии.
Народные рецепты (их применение требует обговорить с лечащим врачом):
- наносить на болезненную область мед (в жидком виде). Смыть водой через 40-60 мин. Кратность процедуры 4 раза в сутки;
- смочить вату в свежем лимонном соке. Приложить к подмышке на 15 мин. Повторять 4 раза в течение суток;
- заморозить зеленый чай и прикладывать кубики (к новообразованиям) до полного растворения 3 раза в сутки;
- зеленые грецкие орехи измельчить и залить керосином в пропорции 2:1. Через неделю с данным составом делать компрессы на новообразование 2 раза в сутки на 20 мин.
При отсутствии результата от лечения назначается хирургическое удаление новообразования.
Для устранения боли в результате получения травмы назначаются медикаменты.
| Название и форма выпуска препаратов | Возрастные параметры и ограничения | Правила применения |
| Обезболивающие таблетки | ||
| Спазмалгон (таблетки) | После 6 лет | Принимать по 1 таблетке 3 раза в сутки не более 5 дней |
| Кеторол (таблетки) | После 16 лет | Употреблять по таблетке 4 раза в сутки до 5 дней |
| Обезболивающие мази | ||
| Випратокс | После 12 лет | Наносить на кожу 1-2 раза в сутки до устранения симптомов |
| Долгит (гель) | После года | Использовать 3-4 раза в сутки в течение 10 дней |
| Средства наружного применения для ускорения процесса восстановления | ||
| Эплан | В детском возрасте использовать под контролем врача | Наносить на кожу 2 раза в сутки в течение 7-28 дней |
| Бепантен | Ограничения отсутствуют | Использовать до 3 раз в сутки до устранения симптомов |
| Обеззараживающие мази | ||
| Эритромицин | Нет ограничений по возрасту | Применять 1-2 раза в сутки до выздоровления |
| Неомицин | После 14 лет | Наносить 1-3 раза в сутки в течение 7-10 дней |
Ускорить процесс восстановления при травме можно с использованием следующих рецептов:
- смешать пшеничную муку и жирную сметану в равных пропорциях. Состав прикладывать на ночь. Поверх крепится повязка;
- на 4-6 часов прикладывать свежие листья капусты по 2 раза в сутки;
- очистить лист чистотела от пленки и прикладывать к поврежденной области на 30-40 мин. Повторять 3 раза в сутки.
При наличии открытых ссадин наружные средства народного приготовления использовать не рекомендуется. Дополнительно требуется крепко зафиксировать плечо с поврежденной подмышкой, до выздоровления.
Прогноз устранения боли в подмышечной области зависит от причины ее появления, своевременно оказанного лечения и соблюдения назначений специалиста. Если патология не запущена, то успех на полное восстановление составляет более 80%. При позднем обращении возможно присоединение вторичных заболеваний, развитие шрамов и летальный исход.
У женщин и у мужчин боли в области подмышечной впадины могут иметь разнообразную природу, от ушиба до развития рака. Своевременное обследование и терапия позволяют полностью излечиться от патологии. Подмышкой находится большое скопление потовых и сальных желез, закупорка которых часто является причиной развития боли справой или с левой стороны.
Автор: Котлячкова Светлана
Виды и симптомы гидраденита:
Воспаление лимфатических узлов:
источник
Лимфатическая система выполняет важную функцию в организме. Лимфоузлы обеспечивают очищение лимфы и защищают организм от проникновения вирусов. Они первыми реагируют на патологические изменения, и воспаляются.
Увеличение лимфатических узлов, имеет название лимфоденит. Данная патология небезопасна, потому что может быть одним из проявлений рака. Поэтому каждый человек, у которого воспалился лимфоузел под мышкой, впадает в панику, потому что не знает что делать.
Для решения проблемы необходимо понять, что стало ее причиной.
Спровоцировать увеличение подмышечных лимфоузлов могут различные факторы. Чаще всего провоцирующим фактором выступает инфекция, которая проникла в организм. Пораженная область достаточно болезненная и вызывает дискомфорт. Для облегчения состояния пациента требуется постоянное обезвреживание инфекции.
Лимфаденит не самостоятельное заболевание, а является проявлением различных заболеваний. Поэтому для решения данной проблемы необходимо определить, что спровоцировало развитие заболевание и принять соответствующие меры.
Причины, почему воспаляются лимфоузлы под мышками у мужчин и у женщин, а также у детей отличаются между собой.
Выделяют следующие причины развития лимфоденита:
- Гормональные изменения. Женщины могут заметить, что у них увеличился лимфоузел под мышкой перед месячными, при грудном вскармливании. Также некоторые новоиспеченные молодые мамочки отмечают у себя подобные проблемы после родов. Воспаляться аксиллярные лимфоузлы могут как с одной стороны, так и сразу с обеих сторон.
- Инфекции. Один из распространенных факторов патологии. Инфекция, вызвавшая увеличение лимфоузлов под мышками, может изначально поражать другие внутренние органы. Это может быть ветряная оспа, грипп. Поэтому у многих пациентов при этих болезнях появляются проблемы с лимфатической системой.
- Бактериальные заболевания. Под мышкой может быть увеличен лимфоузел, при панацирии, курбункуле и фурункуле. Если присоединяется инфекция, начинается гнойный лимфаденит.
- Другие болезни. Иногда патология является проявлением мононуклеоза, туберкулеза, чумы, СПИДА. Рост липомы и развитие липоматоза сопровождается увеличением лимфоузлов под мышками.
У маленьких пациентов лимфоузлы под мышками увеличиваются при частых простудах, а у взрослых – на разных стадиях заболеваний внутренних органов. Большинство провоцирующих факторов, под действием которых увеличены лимфоузлы под мышками, могут повлечь за собой серьезные осложнения. Поэтому если воспалился лимфоузел под мышкой нужно пройти полный медицинский осмотр и пройти лечение.
Патология лимфоузлов под мышками может иметь разную симптоматику воспалительного характера. Главный признак болезни лимфоузлов под мышками – увеличение их в размерах.
У всех пациентов заметно опух лимфоузел под мышкой, и возникают боли. Патология может иметь хроническую форму, быть маловыраженной или развиваться стремительно.
Пораженный лимфоузел под мышкой не только увеличен в размерах, но еще и болит.
Увеличение подмышечных лимфоузлов имеет следующие симптомы:
- каждое движение сопровождается болью;
- болезненная пальпация;
- нарушение функции руки.
Первым признаком проблемы является изменение под мышками объема лимфоузлов и боль во время пальпации. Также прощупываются плотные образования, которые со временем изменяются в объеме.
На следующем этапе развития болезни может повыситься температура тела, и под мышками затвердевает. Отмечается значительное увеличение объема лимфатических узлов под мышками.
Появляется мигрень, лихорадка, депрессия и расстройство сна.
Первые признаки лимфоденита, развивающегося под мышками, проявляются только на стадии нагноения. В таком случае время упущено, и лечение будет более длительное и сложнее. Главная опасность такого состояния заключается в том, что болезнь стремительно развивается, и гной появляется на других органах. Забота о себе позволит вовремя заметить первые признаки патологии и начать лечение.
Лимфоденит стремительно прогрессирует, и при отсутствии принятия терапии состояние пациента будет ухудшаться. У них не только болят лимфоузлы под мышками, но еще появляется другая негативная симптоматика.
С каждым днем состояние стремительно ухудшается, и кроме основного заболевания появляются другие негативные изменения в организме. Для того чтобы предотвратить осложнения нужно обратиться к специалисту за помощью. Под мышкой вылечить воспаленный лимфоузел можно при условии правильного определения причины проблемы.
Каждый пациент, столкнувшийся с проблемой увеличения подмышечных лимфоузлов понимает, что нужно показаться доктору, но не знает к какому обратиться.
Причина болезни может быть достаточно серьезная, и упущенное время может повлечь за собой неприятные последствия. Диагностика и лечение проводится квалифицированными специалистами. Часто для установления точного диагноза учитывается мнение нескольких врачей и при необходимости проводят дополнительные обследования.
При разных заболеваниях развиваются осложнения. Одним из них является воспаление лимфоузлов под мышками. В связи с тем, что лимфоденит не самостоятельное заболевание а следствие других болезней осмотр пациента должен провести терапевт. Если воспаление лимфоузлов под мышкой развилось у женщин, то причины патологии и лечение определяются этим специалистом совместно с гинекологом.
После проведения предварительного осмотра, пациента направят к узкому специалисту, специализирующемуся на заболевании спровоцировавшего лимфоденит. Может потребоваться осмотр врачом фтизиатром, маммологом, стоматологом. Одновременно с прохождением осмотра у специалистов пациенты сдают анализ крови и мочи.
Терапия лимфаденопатия подмышечных лимфоузлов представляет собой сложный и чрезвычайно длительный процесс. Своевременная диагностика и корректное лечение снижают риск появления опасных осложнений.
При должном отсутствии корректного лечения ткани лимфатического узла разрушаются и тогда невозможно обойтись без хирургического вмешательства. Наиболее опасным осложнением является проникновение инфекции в кровь.
В таком случае возможен летальный исход.
Особенность воспаления лимфоузлов под мышкой заключается в том, что лечение подбирается индивидуально каждому пациенту. Комплекс терапевтических мероприятий зависит от того что спровоцировало проблему. Все методы лечения направлены на то, чтобы заблокировать воспалительные процессы. После устранения инфекции из органа орган придет в свое нормальное состояние.
В большинстве случаев симптомы патологии исчезают после улучшение общего состояния пациента. Но в ситуациях, когда начинается нагноение, или развивается острое воспаление лимфоузлов под мышками, обязательно проводится медикаментозные методы лечения.
Одновременно с приемом лекарств пациентам назначают физиотерапию, которая активизирует регенерацию разрушенных клеток и нормализует кровообращение в пораженных органах.
На запущенных стадиях болезни, когда в пораженных органах скапливается гной, проводят хирургическое вмешательство. Во время операции хирург очищает лимфоузел под мышками от гнойного содержимого и устанавливает дренаж. После хирургического лечения все пациенты проходят курс восстановительной терапии.
Для того чтобы лечение было эффективным стоит ограничить нагрузки на лимфоузлы под мышками. Борьба с воспалением лимфоузлов под мышками должна проводиться с применением комплексных мероприятий.
Только всесторонний подход сможет решить проблему с патологией лимфоузлов. Потому что нужно не только устранить воспаление, но еще и нейтрализовать причину патологии.
Если будет устранена только симптоматика, то через некоторое время патология появится снова и будет беспокоить человека.
Пациентов, у которых воспалился лимфоузел под мышкой, интересует вопрос, чем лечить больной орган. Решение о лечебных процедурах принимает лечащий врач.
Часто лимфоденит приводит к развитию септических процессов. Для того чтобы предотвратить такую возможность пациентам прописывают терапию антибиотиками.
Такое лечение должно проводиться только под контролем лечащего врача. При лимфодените пациентам назначают Азитромицин, Амоксиклав.
Применение антибиотиков в начале болезни позволяет приостановить развитие патологии и обеспечить быстрое выздоровление. В том случае если лечение не помогло, и болезнь перешла в хроническую форму пациентам назначают сильные препараты, такие как Этионамид и Тубазид.
Если человек не знает что делать, он может сделать компресс на основе противовоспалительных мазей и приложить его на пораженный участок. Чаще всего используют Таниновую, Тубазидовую и Ихтиоловую мазь.
Компрессы на основе этих средств, прикладываемые к ямке в подмышечной падине, снимают боль и способствуют быстрому выздоровлению. Также могут применяться компрессы с Димексидом, Вифероном и Борным вазелином.
Бывают случаи, когда болезнь случается внезапно. Самый простой способ решения проблемы, когда не знают, как лечить воспаление лимфоузлов под мышкой заключается в применении хлорэтила.
Опрыскивание препаратом обеспечивает онемение пораженного участка, а через несколько процедур уйдет воспаление. Данное средство используют в комплексе с компрессами.
Для лечения данной болезни широкое распространение приобрели средства народной медицины. Самолечение в ситуации, когда увеличены лимфоузлы под мышками, очень опасное.
Терапия домашними средствами должна проводиться только с разрешения врача и под его строгим контролем. Кроме того такое лечение считается хорошим дополнением медикаментозного лечения.
Оно эффективно только в самом начале болезни. На поздних этапах лечение будет неэффективным.
Люди с хорошим иммунитетом реже болеют и имеют проблемы со здоровьем. Хорошим общеукрепляющим действием обладает настойка женьшеня.
Ее принимают натощак. Эта настойка, которая применяется для укрепления иммунной системы, практически не имеет противопоказаний, и подходит всем пациентам.
Можно пробовать самостоятельно бороться с болезнью, если знать, как ее лечить в домашних условиях. В этом случае, все действия будут нацелены на улучшение состояния пациента и не усугубят проблему.
Большинство народных рецептов для лечения воспаления лимфоузлов очень простые. Многие ингредиенты для них есть у всех людей дома. Правильно подобранные средства помогут быстро избавиться от патологии.
Стоит отметить, что принимать их в большом количестве не нужно.
Лимфаденит лечится компрессами и травяными растворами принимаемыми вовнутрь. Настойки, приготовленные из лечебных трав, являются эффективным средством против воспаления. Одним из таких препаратов является сок алоэ.
Оно быстро снижает воспаление. Для обеспечения стабильного улучшения состояния необходимо пить по 0,5 ложки сырья. Растительный сок быстро портится, поэтому не стоит готовить его впрок.
Готовить его нужно столько, сколько необходимо для одного раза.
С хорошей стороны себя зарекомендовал печеный лук. Наиболее эффективно оно на начальной стадии болезни. Печеный лук активизирует защитные функции органа и устраняет воспаление. Запеченную луковицу перетирают в кашицу. Полученную массу выкладывают на бинт и прикладывают к пораженному участку тела. Сверху прикладывают полиэтилен и закрепляют компресс.
Главное профилактическое мероприятие при этой болезни заключается в укреплении иммунитета. У здорового человека редко воспаляются лимфоузлы под мышками. При полноценной защитной функции организма, он не будет поддаваться действию различных негативных факторов.
Людям, заботящимся о своем здоровье необходимо навсегда забыть о сигаретах, алкоголе, наркотиках. Им нужно вести активный образ жизни и правильно питаться.
В межсезонье рекомендуется проходить курсы витаминотерапии. Также оказывает благотворное влияние на состояние лимфатической системы активные занятия спортом.
Кроме того нужно своевременно лечиться и регулярно проходить медицинский осмотр.
При таких состояниях организма, когда увеличены лимфоузлы под мышками не стоит откладывать визит к врачу. Стоит помнить что своевременное и правильное лечение залог хорошего здоровья.
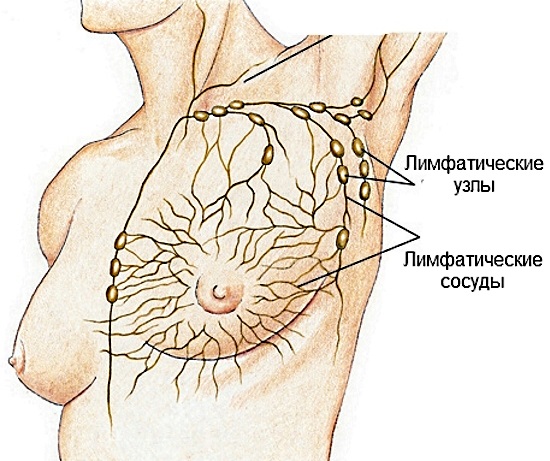
Лимфатические узлы расположены в разных местах нашего организма, их насчитывается около 150 образований. Самое большее их скопление в местах, которые чаще всего атакуются микробами и бактериями: в паху, возле подмышек, на шее.
Лимфатическая система человека
Из них наибольшим атакам подвержены лимфатические узлы, находящиеся в области подмышек, поэтому они чаще всего воспаляются. При этом важно знать, чем лечить патологию, чтобы не навредить организму.
Лимфатическая и иммунная система человека тесно связаны. Поэтому любое даже незначительное увеличение лимфоузлов может говорить о наличии какого-либо заболевания, требующего неотложного лечения. Но чтобы назначить правильную терапию, необходимо узнать, с чем связано воспаление.
Причины могут быть разные:
- Простудные и вирусные заболевания. Чаще всего воспаление лимфоузлов подмышками связано с заболеваниями горла, такими как ангина, ОРВИ, грипп и прочими вирусными инфекциями. Прежде чем лечить лимфаденит, стоит в первую очередь устранить основное заболевания, а лимфатические узлы сами потом восстановятся;
- Вирусы и бактерии. Самые частые возбудители воспаления в лимфоузлах – это стафилококки и стрептококки;
- Онкологические заболевания. Здесь особое внимание стоит обратить на рак молочной железы. Но и на опухоли в легких или в горле организм тоже может реагировать подобным образом. В редких случаях причиной может быть злокачественная опухоль лимфоузлов;
- Тромбофлебит. При очень густой крови может возникать закупорка вен, что способствует воспалению находящихся вблизи лимфатических узлов;
- Отравление токсинами. При отравлении организм пытается вывести яды, в том числе и через потовые железы, наибольшее количество которых находиться подмышками. Из-за этого могут увеличиваться лимфоузлы в этой области;
- Аллергия. Действует тот же принцип, что и с отравлением токсинами. Чаще всего виновником становиться дезодорант, предотвращающий потоотделение;
- Повышенное потоотделение. При очень сильном потоотделении потовые железы атакуются множеством бактерий. Стоящие на страже порядка лимфатические узлы иногда не справляются со своей задачей, и может возникать их воспаление;
- Фурункулез. Воспаление волосяных фолликулов так же может повлечь за собой увеличение лимфоузлов.
Обратите внимание! При онкологии лимфатических узлов, часто воспаляются не только те, где расположена опухоль, но и другие: в паху, возле ушей.
Когда лимфоузел под мышкой воспалился, чем лечить, подскажет только квалифицированный врач. Он установит причину воспаления и назначит правильное лечение, направленное на устранение заболевания, вызвавшего увеличение лимфатических узлов.
Если лимфоузел под мышкой воспалился, чем лечить подскажет опытный врач.
При увеличении и болезненности лимфоузлов, врачи рекомендуют соблюдать следующие меры терапии воспаления:
- Не нагружать больные лимфоузлы, особенно на ранних стадиях;
- Применять комплексный подход в лечении – физиопроцедуры, компрессы, мази и прочее;
- Принимать антибиотики только под наблюдением лечащего врача;
- Повышать иммунитет.
Будьте осторожны! Если лимфоузлы подмышками воспаляются систематически, это может говорить о серьезном заболевании. Поэтому прежде, чем лечить их, нужно убедиться, что выбранные препараты помогут справиться с патологией.
Если заболевание лимфоузлов связано с вирусной инфекцией, то для успешного лечения врач обязательно назначает антибиотики, способствующие затормаживанию воспалительного процесса. Их чаще всего применяют на ранней стадии заболевания.
Если воспаление не специфическое, достаточно будет антибиотиков пенициллинового ряда:
- Бензилпенициллин;
- Оксациллин;
- Амоксициллин.
Антибиотикотерапия длится обычно от 10 до 14 дней, за это время лимфоузлы уменьшаются или вовсе стихает их воспаление. Если увеличение лимфоузлов возникло при заболевании туберкулезом, лечение обязательно необходимо проводить в стационаре.
Поскольку причин воспаления много, то и лекарства, устраняющие эти причины, тоже применяют разные. Как правило, после излечивания основного заболевания воспаление в области лимфоузлов стихает само собой. Но если лечение применять комплексное, то и результат наступит значительно быстрее. Так, помимо уколов и таблеток применяют и местное лечение – компрессы и мази, снимающие воспаление.
Чаще всего для лечения увеличенного лимфоузла используют следующие противовоспалительные мази:
- Борный вазелин;
- Троксевазин;
- Гепариновая мазь.
Не каждый знает, что делать и как лечить воспаление лимфоузлов. Врачи часто рекомендуют применение Хлорэтила. Этот препарат не только хорошо устраняет воспалительный процесс, но и обезболивает область вокруг пораженного очага.
Применяется он местно, достаточно опрыскать область воспаленного лимфоузла, и кожа вокруг него занемеет. Для полного предотвращения воспаления, достаточно проведения нескольких сеансов.
Благотворно действуют на лимфатическую систему физиотерапевтические процедуры, поэтому врачи очень часто назначают их, как дополнение к лечению основного вирусного заболевания.
В основном это электрофорез с применением лекарственных препаратов и ультразвуковая терапия в области пораженного лимфоузла, которые не только помогают снять воспаление, но и уменьшают болевые ощущения.
В некоторых случаях при воспалении лимфоузлов хорошо помогают народные средства. Среди лекарств народной медицины, направленных на лечение воспалительного процесса в лимфосистеме, основными являются противовоспалительные и иммуностимулирующие средства.
Травяные настойки — эффективное средство против воспаления лимфоузлов.
| Название народного лекарственного средства | Рецепт приема лекарственного средства | На что ориентировано лекарственное средство |
| Настойка Эхинацеи | Принимать настойку следует трижды в день после еды по 0,5 ч. л., разбавляя в ¼ ст. воды | Предотвращает не только воспаление лимфоузла подмышкой, но и способствует лечению и устранению некоторых вирусных заболеваний, чем было вызвано воспаление |
| Сок алоэ | В одинаковой пропорции смешивается сок алоэ, мед и красное вино, настаивается неделю. Принимать следует по 1 ст. л. до еды | Хорошее антибактериальное и противовоспалительное средство |
| Сок свеклы | Выжать сок из свеклы, поставить в холодильник на 5 часов, и только потом можно пить его по 0,5 ст. натощак на протяжении 7 дней | Противовирусное и иммуностимулирующее действие |
| Календула | Заваривается, как чай, и принимается по 50 мл 4 раза в сутки, но не более 10 дней | Выводит патогенные микроорганизмы из лимфы |
| Пижма | Заварить, как чай, настоять 4 ч., пить за 20 мин до еды 3-4 раза в день. Можно смешать пижму с цветами календулы | Противовоспалительное действие |
| Чесночная настойка | 2 головки чеснока настоять в 1 л воды на протяжении 3 дней. Принимать по 1 десертной ложке 3 раза в день. | Сильное противовирусное средство |
| Витамин С | Рекомендуется принимать трижды в день по 200 мл. Есть больше продуктов, где есть данный витамин – цитрусовые, капуста и другие. | Особенно его назначают, если воспаление возникло в результате ангины, гриппа или ОРВИ, поскольку в этом случае повышается иммунитет |
| Отвар из цветов календулы, бузины, лаванды, полыни и листьев смородины | Две столовых ложки смеси сухих растений заливают 1 л кипятка и настаивают ночь. Затем принимают в течение дня. Курс лечения до двух месяцев. | Общеукрепляющее, иммуностимулирующее и противовоспалительное |
Важно помнить! Нельзя пускать болезнь на самотек. Заболевание лимфатических узлов опасно тем, что может, без нужного лечения, перейти в хроническую форму, а это приведет к постоянным обострениям.
В основном лечение воспаленных лимфатических узлов проводиться консервативно. К оперативному вмешательству следует прибегать лишь в случаях гнойного лимфаденита. Операцию проводят в срочном порядке, с целью устранения скопившегося гноя.
Также хирургическое лечение применяют при злокачественной опухоли лимфоузлов. В этом случае пораженный лимфатический узел удаляют полностью, и назначают специальные противоонкологические препараты.
Если воспалился лимфоузел подмышкой, лучше обратиться к врачу, чем пробовать лечить его самостоятельно.
В первую очередь стоит прийти на прием к семейному врачу — терапевту. Он назначит анализы, чтобы выявить, является ли воспаление следствием инфекционного заболевания или это может быть что-то более серьезное. Для выявления более серьезных заболеваний назначается маммография и УЗИ, а также сдаются анализы на онкологические маркеры.
Следующий врач, которого стоит посетить, это хирург. Он обследует воспаление и сделает вывод относительно надобности оперативного вмешательства.
Если воспаление лимфоузла сопровождается повышенной усталостью и плохим аппетитом, в таком случае обязательно стоит посетить онколога, чтобы вовремя выявить или опровергнуть появление злокачественной опухоли.
При раке лимфоузла, кроме слабости, характерным признаком является отдышка и бледность кожи.
Поскольку причины воспаления лимфоузлов разные, то и лечение будет применяться в каждом случае специфическое. В одном случае врачи рекомендуют иммуностимуляторы и витамины, в другом – без антибиотиков не обойтись.
Но при любых обстоятельствах значительно поможет повышение иммунитета, который напрямую связан с лимфатической системой человека.
Заботьтесь о себе и своем здоровье, ведь здоровье это самое главное!
Лимфатические узлы в человеческом организме играют важную роль. Они являются основой иммунной системы и активно участвуют в очищении организма от бактерий, вирусов, а также нехороших (раковых) клеток. В теле человека насчитывается более ста таких узлов.
Однако, иногда они становятся болезненными и принимают вид бугорков. Это говорит о том, что началось воспаление лимфоузлов под мышкой, на шее, либо в паху.
Подробнее о причинах этого процесса у женщин и мужчин и его симптомах, а также способах устранения будет рассказано в данной статье.
Воспалению лимфоузлов в области подмышек в большей степени подвержены женщины.
И они должны относиться к этому крайне осторожно – незамедлительно обращаться к доктору, как только заметили у себя болезненные бугорки.
Спровоцировать воспалительные процессы в лимфатических узлах у женщин могут несколько разных факторов, к которым относятся:
- Заболевания, ослабляющие иммунную систему и перегружающие лимфатическую систему – ОРЗ, ОРВИ, а также хронические болезни;
- Изменения, происходящие в структуре молочных желез, образование фибром, кист либо раковых клеток;
- Микротравмы чувствительной кожи в подмышечных впадинах, способствующие попаданию внутрь бактериальной инфекции;
- Внешнее раздражение, приводящее к воспалительным процессам в сальных железах и волосяных фолликулах;
- Гнойное воспаление, развивающееся в потовых железах, приводит к гидрадениту — их закупориванию и появлению уплотнений в подмышках.
Перечисленные выше факторы провоцируют образование воспалительных очагов около лимфатических узлов, из-за чего их состояние становится хуже. Однако, не в каждом случае уплотнение, появившееся в подмышечной впадине, является увеличением лимфатического узла. Чтобы не ошибиться, необходимо ориентироваться в симптомах, которые характерны для воспалительного процесса:
- Болезненность в подмышечной впадине, усиливающаяся при надавливании;
- Покраснение либо припухлость кожи с одной или обеих сторон;
- Вялое состояние, сильная слабость;
- Повышенная температура тела, отличающаяся стойкостью.
Воспаленный лимфоузел внешне легко отличим от жировиков, фурункулов, гидраденита и фолликулеза, поскольку представляет собой болезненную красную шишку с грецкий орех размером, на ощупь твердую либо мягкую.
Что касается других названных образований, то:
- Жировик – мягкое образование под кожей, без красноты и болезненности.
- Фурункул – гнойник красно-фиолетового цвета, диаметр которого не превышает 2 см.
- Гидраденит – крупная шишка, сопровождающаяся на начальной стадии зудом, и плотная на ощупь.
- Фолликулез – сыпь на коже, которая состоит из мелких воспалений красного цвета.
Как выяснилось, не так сложно самостоятельно определить у себя воспаление лимфоузлов, но выявить причины и грамотно вылечить его под силу только специалисту.
Воспаление лимфатических узлов в подмышках у мужчин в большинстве случаев диагностируется только в тот момент, когда уже вызывает чувство дискомфорта, а заболевание переходит на другую стадию, более тяжелую.
Поскольку мужские фолликулы по размеру более крупные и кожа мужчин жирнее, то и потеют они больше женщин, в результате на их коже появляются гнойники. Кроме того, в процессе бритья подмышек мужчины чаще травмируют кожный покров.
Так или иначе, но появление болевых ощущений в области подмышечных впадин может свидетельствовать о происходящем воспалении в органах, расположенных рядом с ними.
Воспаляться лимфоузлы у мужчин могут по разным причинам, главными из которых являются:
- ОРВИ, грипп, гнойная ангина;
- Закупоривание потовых желез;
- Отравление организма;
- Фолликулит;
- Гнойное поражение кожного покрова;
- Снижение иммунитета в определенное время года;
- Бурсит плечевого, запястного и локтевого суставов;
- Тромбофлебит;
- Онкология;
- Чрезмерная потливость.
Сами узлы увеличиваются в размерах постепенно, поэтому и симптомы развивающейся болезни проявляются с задержкой.
Именно поэтому к специалисту мужчины обращаются уже в тот момент, когда болезнь переходит в тяжелую стадию.
Рекомендуется незамедлительно обратиться к доктору, если появились симптомы болезней, провоцирующих увеличение лимфатических узлов. К ним относятся:
- Возникновение слабости;
- Стойкое повышение температуры;
- Головная боль;
- Озноб;
- Краснота в подмышечных впадинах;
- Болезненные ощущения при надавливании на лимфоузел;
- Боль, появляющаяся при движении рукой;
- Не получается спать на боку, где имеется воспаление.
При поднятии температуры тела более 38 °С, сопровождающейся тошнотой и рвотой можно заподозрить воспаление гнойное. В этом случае больному требуется срочная помощь специалистов, чтобы предотвратить развитие лимфаденита, вылечить которое будет гораздо сложнее и потребуется больше времени.
Если воспалился лимфоузел под мышкой, то прежде чем понять, как его снять, потребуется поставить точный диагноз и выявить характер болезни.
Это важно, поскольку острый, гнойный, хронический, локальный, генерализованный, специфический и неспецифический лимфадениты лечатся по-разному.
Если в организме больного присутствует инфекция, то ему придется сдать анализы и пройти УЗИ для выявления полной клинической картины и подбора максимально эффективного терапевтического метода.
Легко снять воспаление можно с помощью физиотерапевтических методов. Самыми эффективными из них считаются УВЧ-терапия и электрофорез.
Они приводят лимфоток в норму и восстанавливают функции лимфоидной ткани. Отличные результаты достигаются при электрофорезе с применением гепарина.
От этого болевой синдром снижается, улучшается функционирование лимфатической системы и выработка кровяных телец активизируется.
УВЧ-терапия показана при лимфадените, находящемся в стадии воспаления, а также для реабилитации больного после операции. Этот метод снимает воспаление и активизирует иммунные силы человеческого организма.
Благодаря УВЧ-воздействию улучшается микроциркуляция в воспаленной области и поврежденные ткани начинают восстанавливаться. Сам процесс выздоровления ускоряется, а риск повторного заражения сводится к минимуму.
После того как больной пройдет обследование, для него будет составлена схема лечения, целью которой является подавление первоисточника воспалительного процесса. На время, пока будет длиться лечение, больному придется умерить свою физическую активность и принимать лекарства, которые назначит доктор.
Лимфаденит подмышечный лечат с помощью:
- Антибиотиков. Их назначают только в случае, если без них невозможно устранить воспаление. Для этой цели лучше всего подходит Амоксициллин или препараты, аналогичные ему по способу действия.
- Местных средств. Ими обрабатывают уплотнения. Обычно назначают салициловую, ихтиоловую или гепариновую мази.
- Аппликаций раствором Димексида. Они хорошо снимают воспаление.
- Хлорэтиловой блокады. Она подходит для купирования воспаления лимфоузлов на ранней стадии. Как известно, холод способен подавить воспаление, поэтому проводится охлаждение поверхностных эпителиальных слоев.
- Согревающих процедур. К ним относятся компрессы, устраняющие воспаление, и прогревания, способствующие восстановлению функций лимфатических узлов.
Дополнить основной курс лечения можно народными методами лечения воспаления лимфоузлов под мышкой в домашних условиях. Только важно прежде с лечащим врачом обсудить этот момент.
Большой популярностью пользуется эхинацея, способствующая усилению защитных сил организма, активизирующая деятельность иммунной системы, и на общем состоянии человека сказывающаяся благотворно. Настойка из нее подходит для:
- Приема внутрь. Разводится 10 капель настойки в 100 мл воды и принимается по 0,5 ч. Л. Трижды в день.
- Компрессов. Смешивается 1 часть настойки с 2 частями воды. Готовым раствором смачивается марля и прикладывается к воспаленным лимфатическим узлам.
Хорошо себя зарекомендовала календула, которая оказывает противовоспалительный эффект. Из настойки, разведенной в воде, делают примочки, из отваров – компрессы на всю ночь, а из настоев, приготовленных из сухих цветов календулы и пижмы – средство для приема внутрь перед приемом пищи трижды в день.
Чтобы устранить красноту и отечность, можно готовить компрессы из:
- Лука, запеченного в духовке. Сделать из него пюре и влить туда деготь аптечный (1 ст. Л.). Кашицу наносить на марлю, прикладывать к больному месту минимум на 8 часов.
- Спиртовой настойки из листьев грецкого ореха. Листья заливают спиртом и оставляют на 5 дней для настаивания. Готовую настойку применяют для компрессов на всю ночь.
Если произошло воспаление лимфатического узла, лучше довериться доктору, чем лечиться самостоятельно. Многие задаются вопросом: а к какому врачу записаться на прием с такой проблемой? Начинать всегда стоит с терапевта.
Он выдаст направление на сдачу необходимых анализов, которые помогут выявить, является ли воспалительный процесс следствием заболевания инфекционного, или же причиной стало что-то посерьезнее.
Дополнительно терапевт может направить на сдачу анализов на онкомаркеры, УЗИ и маммографию.
Далее, стоит сходить к хирургу, который обследует воспаление на предмет того, необходимо ли оперативное вмешательство или же можно обойтись без него.
Онколог понадобится в случае, если при воспаленном лимфоузле больной чувствует себя уставшим, он бледен, с одышкой и отсутствием аппетита. Этот доктор поможет своевременно обнаружить злокачественную опухоль либо опровергнуть ее наличие.
Так как воспаляются лимфатические узлы по разным причинам, то и курс терапии в каждом случае будет специфическим. Если в одном случае получится обойтись витаминами и иммуностимуляторами, то в другом вылечить больного можно лишь антибиотиками. Но в любом случае повышать иммунитет очень важно, потому что он взаимосвязан с человеческой лимфатической системой.
В большинстве случаев воспаление лимфоузлов поддается консервативному лечению. Но бывает, что не обойтись без оперативного вмешательства. Речь идет о гнойном лимфадените.
Если диагностировали его, то требуется проведение операции в срочном порядке.
Вскрыв гнойник, из него выпускают экссудат, проводят очистку раны антисептическими растворами, и ставят дренаж в больной узел для выведения наружу гнойной субстанции.
Другим заболеванием, при котором показано оперативное вмешательство, является злокачественная опухоль лимфатических узлов. Проводят полное удаление больного узла, и лечат пациентов специальными противоонкологическими медикаментами.
Дорогие читатели, нам очень важно ваше мнение — поэтому мы будем рады отзыву о воспалении лимфоузлов под мышкой в комментариях, это также будет полезно другим пользователям сайта.
Где-то полгода назад я обнаружила у себя шишечку в подмышечной впадине. Как-то не придала поначалу значения, но прошло три дня и начались легкие болевые ощущения, которые бывают при растяжениях. Я не могла ни руку правую поднять, не спать на правом боку.
Решила обратиться к врачу. Сдала анализы, прошла УЗИ, маммограмму. Диагностировали лимфаденит. Врач назначил мне уколы трех видов, и сказал, если улучшения не наступит, то придется оперировать.
Но мне повезло, так как не дошло до операции, уколы сделали свое дело.
У меня шишка подмышкой появилась через три месяца после родов. Я забеспокоилась, думая, что это раковая опухоль и сразу же побежала к доктору. Меня обследовали и выяснили, что это лимфаденит.
Доктор мне объяснила, что после родов иммунитет ослаблен, поэтому и лимфатический узел воспалился. Назначили мне препараты для повышения иммунитета, комплекс витаминов. А чтобы шишка побыстрее рассосалась – компрессики с настойкой календулы на ночь делать.
Улучшения наступили очень быстро и прошло вот уже три года, больше меня это не беспокоило.
Лимфоузлы в подмышечной впадине у здорового человека при пальпации не прощупываются. Их величина в нормальном состоянии не больше горошины. Некоторые люди не догадываются о существовании этих узлов, пока воспаление не вызовет их увеличение. Если возникает подмышечный лимфаденит, лечение назначают, учитывая причины, спровоцировавшие заболевание.
Подмышечные узлы защищают органы от развития всевозможных патологических процессов. Определенные болезни вызывают их воспаление и деформацию, изменяют консистенцию.
Расположены лимфоузлы в середине подмышечной впадины. Их делят на пять типов:
- центральные;
- грудные;
- подлопаточные;
- верхушечные;
- латеральные.
Шишку, образовавшуюся в подмышечной впадине, проигнорировать невозможно. Она сильно выпирает, при пальпации болезненна. Обычно лимфаденит развивается на фоне простуд и переохлаждения. Но существуют и другие причины, приводящие к воспалению лимфоузлов, расположенных под мышками.
Воспалительные процессы в узлах вспыхивают, если в организм проникают:
- стафилококки;
- стрептококки;
- кишечная палочка;
- прочие патогены.
Инфекция разносится током крови и лимфы через контакт вредоносных микробов с ранками на кожных покровах. Воспаление лимфоузлов под мышкой свидетельствует о том, что организм активно борется с возбудителями инфекции.
К развитию лимфаденита часто приводит воспаление волосяного фолликула. В этом случае кожные покровы под мышкой краснеют, возникают боли в суставах, тошнота. Человек плохо себя чувствует, быстро утомляется.
Лимфатический узел может воспалиться при следующих заболеваниях:
- ОРЗ, гриппе;
- инфекционных болезнях;
- раковых опухолях;
- фурункулезе;
- роже;
- трофических изъязвлениях;
- тромбофлебите;
- заболеваниях полости рта (кариесе, ангине, стоматите, гингивите);
- обильном отделении пота;
- интоксикации;
- слабом иммунитете;
- травмах;
- кистозных образованиях;
- аллергии.
Увеличенные подмышечные лимфоузлы у женщин свидетельствуют о развитии опасных патологий грудных желез. Чтобы исключить злокачественную природу образований, посещают маммолога.
Хотя шишки дают о себе знать сразу, патологический процесс развивается довольно медленно. При разрастании узла появляются характерные симптомы:
- болевые ощущения, усиливающиеся при пальпации;
- кожа в очаге поражения краснеет;
- если лимфаденит не лечат, рост узлов продолжается;
- возникает тошнотно-рвотный синдром;
- мышцы слабеют;
- температура подскакивает до критических значений;
- боль становится пульсирующей.
Цель терапевтических методов – подавить первоисточник инфекции. Для этого используют традиционный способ лечения:
- назначают анализы;
- делают УЗИ;
- составляют схему терапии.
- умерить физическую активность;
- принимать медикаментозные средства, назначенные врачом.
Лечение подмышечного лимфаденита проводят, используя:
- Антибиотики. Медикаменты выписывают, если в них возникает потребность. Обычно назначают Амоксициллин или аналогичные ему препараты.
- Местные средства. Шишки обрабатывают гепариновой, ихтиоловой либо салициловой мазью.
- Физиопроцедуры, помогающие рассосаться гнойниковому образованию: ультразвук, электрофорез.
- Раствор Димексида. С ним делают аппликации, эффективно устраняющие воспалительный процесс.
- Хлорэтиловую блокаду. На ранней стадии воспаление узлов подмышками купируют, охлаждая поверхностные слои эпителия. Холод подавляет воспаление.
- Согревающие процедуры. Чтобы функции лимфоузлов восстановились, делают прогревания, ставят компрессы, способные устранить воспалительный процесс.
При гнойном лимфадените делают операцию. Гнойник вскрывают, выпускают из него патогенный экссудат. Рану очищают антисептическими растворами. В пораженный лимфоузел внедряют дренаж, он выводит гнойную субстанцию наружу.
Больному выписывают обезболивающие средства. В тяжелых случаях переливают кровь. В постоперационном периоде назначают диету: снижают количество углеводов, увеличивают прием еды, обогащенной витаминами.
Воспалившийся под мышкой лимфоузел можно лечить домашними средствами. Применяют их одновременно с методами официальной медицины, получив консультацию у лечащего врача. При этом помнят, что народные рецепты эффективны на ранней стадии развития заболевания.
Если воспалился лимфоузел под мышкой, нужно усилить защитные механизмы организма. Для этого готовят препараты, поднимающие иммунитет, освобождающие лимфу от патогенов. Делают их по таким рецептам:
- Из алоэ отжимают сок. Смешивают его с красным вином и медом в одинаковом соотношении. Оставляют на 7 дней для настаивания. Употребляют средство натощак по столовой ложке. Едят через 30 минут.
- Лимфу очищают экстрактом календулы. Высушенную траву заваривают кипятком (чайная ложка сырья на 250 мл жидкости), дают настояться в течение часа. Употребляют на голодный желудок, выпивая по 50 мл 3–5 раз в день. Лечатся 10 дней.
- Чесночная настойка. Кашицу из двух головок чеснока заваривают литром вскипевшей воды. Оставляют на три дня для настаивания. Употребляют трижды в сутки по чайной ложке.
- Вытяжка из эхинацеи – универсальный препарат, способный поднимать иммунитет и оказывать противовоспалительное воздействие. В половину стакана воды добавляют 10 капелек аптечной настойки эхинацеи. Употребляют три раза в день, выпивая по 0,5 чайной ложки.
- Компрессы с настойкой эхинацеи. Концентрат разбавляют водой в соотношении 1:2. Раствором пропитывают салфетку, накладывают ее на воспаленный лимфатический узел.
- Домашний сироп из корня эхинацеи. Кипятят 250 мл воды, засыпают в жидкость 4 столовые ложки мелкоизмельченного сырья, томят на огне 20 минут. Добавляют немного перечной мяты, кладут 2 столовые ложки меда. Принимают сироп по ½ чайной ложки три раза в сутки.
- Укрепить иммунитет помогает настой ягод шиповника и смородины. Плоды берут в одинаковых количествах, заливают кипятком, дают настояться. Употребляют через полчаса после еды по 100 мл два раза в сутки.
- Настой китайского лимонника. В 200 мл вскипевшей воды засыпают 10 г растения. Оставляют на 6 часов для настаивания. Пьют по десертной ложке два раза в день на пустой желудок. Экстракт тонизирует организм, поднимает иммунитет.
Для лечения лимфоузлов под мышкой делают средства, способные подавлять развитие воспалительных процессов. Для их приготовления подходят следующие рецепты:
- Сбор пижмы и ноготков. Соцветия трав берут в одинаковых количествах. Мелкоизмельченное сырье заливают вскипевшей водой. На 0,5 л жидкости необходима столовая ложка травы. Настой выдерживают под крышкой на протяжении 4 часов. Пьют за полчаса до еды три раза в день по 50 мл. Лечатся 2 недели.
- Сок свеклы – доступное средство для лечения воспаления подмышечных лимфоузлов и обновления крови. Свежеотжатый сок отстаивают на протяжении 6 часов. К двум частям свекольного сока добавляют одну часть морковного. Употребляют напиток натощак. Разовая доза – 100 мл. Принимают в течение недели.
- Лимфаденит эффективно лечится такими народными средствами, как компрессы. Для аппликации используют листики грецкого ореха. Берут 2 столовые ложки мелкоизмельченного сырья, заливают 100 мл водки. Оставляют на 72 часа для настаивания. Настойкой пропитывают салфетку, кладут на шишку, фиксируют утепляющей повязкой.
- Аппликация с листьями омелы. Траву кладут в закипевшую воду, томят на водяной бане в течение 20 минут. Остужают, процеживают. Пропитывают жидкостью салфетку, накладывают на шишку.
- Запеченную луковицу размять до кашицы, соединить со столовой лодкой дегтя. Переложить смесь на салфетку, закрепить на пораженном узле. Оставить аппликацию на 8 часов.
- Примочки с экстрактом мяты. Из листиков мяты готовят отвар (столовая ложка на 200 мл кипятка), смачивают в нем салфетку, прикрывают увеличенный узел. Снимают аппликацию через два часа.
Воспалительные процессы, вспыхивающие в лимфатических узлах, сигнализируют о развитии серьезных болезней в организме. Игнорировать лимфаденит нельзя. При раннем обращении к врачу удастся избежать опасных для жизни заболеваний (например, рака), быстро избавиться от заболевания, восстановить здоровье. Лечиться необходимо средствами, которые прописал врач.
источник