Верхний слой эпидермиса постоянно обновляется. Отмершие клетки отшелушиваются, заменяясь новыми. Этот процесс незаметен. Но видимое шелушение и зуд на ладонях, покраснение и растрескивание кожи свидетельствуют о патологическом характере дискомфорта.
Поскольку руки всегда на виду, то человек испытывает как физический, так и психологический дискомфорт. Для адекватного лечения необходима грамотная диагностика, ведь повлиять на изменение эпидермиса могут внешние факторы, а также серьезные болезни внутренних систем организма.
Негативное влияние окружающей среды и применение бытовых средств вызывают раздражение. Оно может выражаться легким покраснением тканей, а при серьезном поражении кожа на руках трескается и сильно чешется, появляются болячки. В некоторых случаях даже защитные перчатки могут провоцировать аллергическую реакцию.
Рассмотрим основные внешние причины зуда и сухости рук:
- Химические реагенты. От этого фактора страдают люди, чья деятельность связана с вредным производством, сферой услуг, когда необходим контакт с агрессивными чистящими средствами, краской, растворителем. В быту это обычные средства для наведения порядка. С большей вероятностью чешутся и трескаются ладони после бюджетных порошков и гелей. Если же у человека тонкая и чувствительная кожа, то она может резко отреагировать и на щадящие компоненты бытовой химии.
- Погодные условия. Эпидермис сохнет от ультрафиолета, мороза, ветра. Если профилактику не проводить и ежедневно не пользоваться увлажняющими средствами, появятся трещины и откроют путь микробам.
- Грязь. Садовые работы, пикники поднимают настроение и обеспечивают приятную усталость, но негативно сказываются на красоте. Эпидермис сохнет, шелушится, появляются трещины на ладонях рук, и чешутся пальцы.
- Повышенная влажность. Защита от химии или грязи посредством резиновых перчаток тоже может вызвать раздражение. Препятствие циркуляции воздуха, вспотевание ладоней и скопление влаги пагубно сказывается на состоянии кожи рук. В большинстве случаев краснеет, чешется и шелушится ладонь у человека, который находится в перчатках в течение всего рабочего дня.
- Горячая вода. Привычка принимать ванну или мыть руки очень горячей водой в итоге приводит к ускоренному отмиранию клеток эпидермиса. Обычный процесс регенерации проходит в быстром режиме, шелушение становится заметным, ладони чешутся, возможно появление трещин.
- Антисептики и мыло. Необходимость часто обрабатывать руки антисептиками приводит к пересушиванию кожи и последующему ее шелушению и растрескиванию. Не менее пагубно и мыло, особенно антибактериальное. При повышенной чувствительности не исключены трещины на сгибах пальцев, у ногтей.
Нарушение работы внутренних органов и воспалительные процессы отражаются на ладонях. Если кожа рук сухая и трескается до крови, и чешется пораженный участок, но внешние факторы исключены, возможно, организм сигнализирует, что есть серьезные проблемы. Среди них:
- Сахарный диабет 2-го типа. Кожа грубеет и сохнет, между пальцами появляются трещины. В связи с частичной потерей чувствительности при сахарном диабете раны не очень болят, но это и должно насторожить. Если между пальцами рук заметно шелушение, зуд, трещины у взрослого, чем лечить должен сказать доктор. Ведь в первую очередь курс терапии должен быть направлен на нормализацию глюкозы в крови, а для заживления ран принимают сопутствующие меры.
- Грибок. Большая вероятность заражения микроорганизмами в общественных местах с повышенной влажностью. Споры легко перемещаются по воздуху, поэтому «поселиться» на руках могут где угодно. Основными симптомами являются покраснение и шелушение отдельных участков ладоней, трещины на пальцах у края ногтя, на сгибах фаланг.
- Экзема. Это кожное заболевание, которое провоцирует повреждение эпидермиса и сильный зуд. Экзема бывает мокнущая и сухая. В первом случае пузырьки лопаются, выделяя серозную жидкость. Потом на этом участке образуются сухие корки. Кожа на руках трескается и сильно чешется, заживает долго, причиняя больному физические и моральные мучения.
- Нейродермит. Наряду с повышенной нервной возбудимостью появляется зуд на руках, шелушение. При сложном течении болезни возможно нарушение целостности эпидермиса вследствие сильного расчесывания. Без решения психологической проблемы от сопутствующих симптомов избавиться не получится, можно только на время снизить дискомфорт.
- Псориаз. Мелкие высыпания первоначально появляются на руках: краснота, шелушение, пузырьки. После отслоения видны бляшки с гладкой поверхностью. При псориазе кожа трескается между пальцами на руках и ногах. Обостряется болезнь при нервных переживаниях, нехватке полезных веществ, переутомлении.
- Чесотка. Инфицированию паразитами подвергаются и взрослые, и дети. Поражение на руках заметно в первую очередь, а при отсутствии лечения быстро распространяется на другие участки. Появившиеся от укусов болячки на руках чешутся и трескаются, неся риск присоединения другой инфекции. Усиливается зуд ночью.
- Скарлатина. На 4-5 сутки заболевания сильно шелушится и отслаивается эпидермис на руках, особенно страдают подушечки пальцев. Этот симптом ярко свидетельствует о заболевании, потому что первичная мелкая сыпь не всегда заметна.
- Сифилис. Узелки на руках появляются не сразу. Это выраженные признаки вторичного сифилиса, которым предшествует недомогание, мигрень, лихорадка. Мелкие болячки на руках чешутся и трескаются. Они выступают над кожей, не объединяются между собой и постепенно проходят самостоятельно.
- Авитаминоз. Дефицит полезных элементов делает организм неспособным противостоять разным инфекциям, препятствует полноценному функционированию всех систем организма. Кроме общего недомогания в первую очередь заметна сухость эпидермиса, на пальцах рук трескается кожа, и чешется все тело. Проблема серьезная и требует незамедлительного решения.
Патологические изменения на коже нельзя оставлять без внимания. Сначала надо проанализировать, какие обстоятельства могли вызвать симптомы. Если на ладони шелушение и зуд появились после использования стирального или чистящего порошка, работать надо в перчатках или купить гипоаллергенные средства бытовой химии.
При всех остальных внешних факторах, пагубно повлиявших на состояние кожи рук, надо исключить взаимодействие с ними. Но трещины не всегда проходят самостоятельно, долго заживают и даже гноятся. Без лечения проблему не решить.
Избавиться от зуда, шелушения и сухости рук могут помочь следующие фармацевтические средства:
- Лучшие антисептики: Мирамистин, Перекись водорода, Хлоргексидин. Средства обеззараживают, но сушат кожу.
Если кожа на руках лопается, сохнет, зудит вследствие определенных заболеваний, курс лечения включает средства для устранения первопричины.
- При аллергии доктор назначает антигистаминные препараты Фенистил, Гистан, Парлазин, Лоратадин.
Снизить зуд и залечить трещинки на руках помогают народные методы:
- Ванночки из отваров череды, мяты, ромашки, коры дуба. 2 столовые ложки любого сбора заливают 1 л воды и кипятят 5 минут.
- Компресс из алоэ. Хлопчатобумажную салфетку пропитывают соком или смесью измельченного растения, обертывают ею руки.
- Медово-облепиховая маска. Продукты соединяют в равных количествах и тонким слоем распределяют по пораженному участку.
Проводить процедуры рекомендуют 2-3 раза в день по 15 минут. Предварительно надо убедиться в отсутствии аллергии на компоненты средства.
Важным условием профилактики появления трещин на руках является правильное питание и ежедневный уход за кожей.
Практикующий врач
Специализация : Дерматовенерология
источник
Если сохнет и трескается кожа на руках в морозную и ветреную погоду, это считается обычным явлением, легко устраняемым с помощью специальных увлажняющих и защитных косметических средств. Но когда появление подобной симптоматики не связано с погодными условиями, речь может идти о развитии аллергической реакции, грибковом поражении, разных видах дерматоза. Чтобы не допустить осложнений и предотвратить беспрепятственное проникновение в организм патогенной микрофлоры через микротрещины на коже, необходимо своевременно выявить причину сухости и устранить её влияние.
Трещины на пальцах рук опасны еще и тем, что являются входными воротами для разного рода инфекций. Особенно это касается людей работающих в пищевой промышленности (разделка рыбы, мяса и др.)
Зачастую сохнет кожа на руках и трескается под влиянием непатогенных факторов, среди которых:
- авитаминоз (сухость, слезание кожи с пальцев рук , кровоподтеки);
- погодные условия (обветривание кожных покровов в холодную погоду чревато высушиванием чувствительного эпидермиса, появлением шелушения и глубоких трещин);
- неправильный уход за кожей (слишком частое мытье рук, применение некачественной ухаживающей и очищающей косметики, а также ежедневные уборки, мытье посуды, стирка белья вручную без специальных перчаток и с использованием агрессивных средств бытовой химии приводит к стиранию защитного слоя эпидермиса).
Кроме того, что под воздействием этих факторов кожа теряет здоровый и ухоженный вид, ввиду истончения её природного защитного барьера «открываются ворота» для всевозможных патогенных микроорганизмов. Риск инфекционного, грибкового или вирусного поражения возрастает в несколько раз.
Также кожа на руках трескается до крови, высыхая и раздражаясь на фоне развития таких патологических состояний организма:
- Микоз. Грибковому поражению кожи рук дерматофитами и кандидами подвержены люди разных возрастов, половой принадлежности и национальности. Источником заболевания в большинстве случаев является зараженная кожа стоп, с поверхности которой споры патогенного грибка распространяются по всему телу человека. Характерными проявлениями микоза на руках считаются сухость, раздражение и шелушение кожи между пальцев рук , ощущение жжения и зуда на поврежденных участках. При кандидозе к этим симптомам присоединяется белесый налет с кислым запахом, мокнутие, формирование желтоватых или белых пятен на ногтевых пластинах и изменение их формы, спровоцированное проникновением в толщину ногтя спор грибка.
- Дерматиты. Причиной высыхания и растрескивания кожи рук может стать аллергический или контактный дерматит. Для первого вида недуга, который развивается непосредственно после прямого контакта кожных покровов с аллергеном, характерными симптомами являются сопутствующий воспалительный процесс, гиперемия и отечность области поражения. Аллергический дерматит может развиваться без прямого контакта кожи и раздражителя, достаточно его опосредованного воздействия (оральный прием некоторых групп медикаментов, продуктов питания и т.д.). Этот вид заболевания проявляется покраснением, отечностью и зудом кожи, формированием мелких водяных пузырьков с жидкостью на пальцах рук. В запущенных случаях может облазить кожа на ладонях .
- Экзема. Выраженным зудом, гиперкератозом, сухостью и шелушением, отечностью и мокнутием кожные покровы обычно реагируют на развитие экземы. В большинстве случаев симптоматика недуга в хронической форме проявляется в виде сыпи на ладонях и кончиках пальцев рук. В период обострения патологии могут формироваться большие трещины на кожных покровах ладошек, в складках между пальцев, утолщение и чрезмерная пигментация пораженной кожи, спровоцированные постоянным расчесыванием зудящих очагов экземы.
- Эксфолиативный кератолиз. У женщин и мужчин в молодом возрасте часто встречается эксфолиативный кератолиз, при котором кожные покровы на руках сильно сохнут и шелушатся, особенно в жаркое летнее время года. Располагающим фактором к развитию заболевания считается использование мыла, растворителей или моющих средств с агрессивными компонентами в составе. Первыми симптомами недуга являются наполненные воздухом волдыри небольшого размера, которые локализуются на пальцах или поверхности ладоней. Ощутимый зуд может проявляться только в редких случаях. В патогенезе эксфолиативного кератолиза наблюдается стойкая тенденция к рецидивам, наступающим в кратчайшие сроки после ремиссии. Этот процесс обычно сопровождается формированием крупных трещин в межпальцевых складках и на ладонях.
- Холодовая крапивница. Кожа рук часто подвергается агрессивному воздействию внешних факторов (мороз, холодный ветер и вода, сырость и т.д.). На фоне такого холодового раздражения развивается аллергическая реакция, характерными проявлениями которой являются красные пятна , отечность, формирование волдырей , сухость и шелушение кожных покровов, подвергшихся влиянию низких температур. Симптоматика аллергии дает о себе знать в ближайшее время (обычно в течение первых 10-20 минут) после контакта с внешними раздражителями.
Также нельзя исключать, что высыхание и растрескивание кожи на руках может выступать в качестве дерматологического проявления сахарного диабета. У больных при этом наблюдается сухость кожных покровов, локальный гиперкератоз на ладонях, сморщивание подушечек пальцев.
Если сохнет кожа на руках и трескается, необходимо обратиться к врачу, который назначит целесообразные и эффективные способы устранения проблемы:
- специальный уход за сухой чувствительной кожей рук с помощью увлажняющих косметических продуктов;
- противомикозные препараты для лечения грибковой инфекции;
- комплекс медикаментов противовоспалительного действия при экземе и дерматитах;
- антигистаминные средства для устранения проявлений аллергии;
- витаминсодержащие кремы и оральные витаминно-минеральные комплексы при авитаминозе.
В большинстве случаев грамотный уход, применение необходимых мер терапии и защита от травм, повреждений и раздражения помогают в кратчайшие сроки вернуть коже рук здоровый, ухоженный вид.
источник
Это явление считается очень распространенным и может случится у каждого человека. Причина зуда кожи на руках часто кроется в заболеваниях дерматологического характера, аллергии или воздействии внешних факторов, из-за которых чешутся пальцы на руках. Эти симптомы могут носить долговременный (хронический) или временный характер. Если не остановить развитие заболевание на начальной стадии, то могут проявится трещины на коже, волдыри и пятна.
Любые проявление на коже часто становятся симптомом другого заболевания. Если у вас чешутся пальцы на руках, необходимо искать первопричину и устранять ее, а не лечить только внешние признаки. Только борьба с основной патологией или раздражающим фактором поможет избавиться от всех симптомов болезни. Вот основные причины, почему чешется между пальцами рук:
- Аллергическая реакция. Сюда относится пищевая аллергия, холодовая, вызванная внешним раздражителем.
- Дерматологические патологии. Это один из первых вариантов, почему чешутся пальцы на руке. Если вы заметили покраснение на коже, чувствуете дискомфорт из-за пересыхания, растрескивания покровов, то нужно сразу идти на встречу к дерматологу. Самым частыми болезнями, которые поражают кожу – крапивница, нейродермит, чесотка, педикулез, экзема.
- Воздействие внешних факторов. Выделяют несколько вариантов оказания влияние среды на кожу: температурное, химическое, механическое. К примеру, у некоторых людей при контакте с шерстяной или синтетической одеждой проявляется кожный зуд или из-за блокировки нормального потоотделения, длительного воздействия холода или жары. Особенно это актуально для людей с чувствительной, сухой кожей. Еще одно название – контактный дерматит.
- Заболевания внутренних органов. Системы организма связаны между собой, поэтому проблемы с кожей могут стать признаком болезни лимфатической системы, щитовидной железы, ЖКТ, печени, почек.
- Психологическое перенапряжение. У легко возбудимых, эмоциональных людей могут проявляться симптомы, которые вызваны мнимым ощущениями, к примеру, чесотка пальцев или между ними.
- Медикаменты. Зуд становится одним из побочных эффектов некоторых мазей. таблеток.
Появление мелкой или крупной сыпи в виде покраснения, зуд на руках связывают со множеством факторов, которые могли спровоцировать эти признаки. Все вышеописанные причины могут вызвать данные симптомы. Как правило, чешутся руки и появляются красные пятна:
- Аллергическая реакция на бытовую химию, средства гигиены, лекарственные препараты, одежду, продукты питания.
- Инфекционные недуги, к примеру, лишай или грибок. Новообразования, как правило, начинают шелушиться, зудеть и изменять свои размеры.
- Температурные колебания, особенно в зимнюю пору могут взывать покраснения.
- Нестабильное психоэмоциональное состояние: недосып, длительные нагрузки, хроническая усталость, стресс. Это часто становится причиной зуда на руках.
- Неправильное питание.
В некоторых случаях появляются водянистые образования на кистях. По причинам возникновения выделяют две провоцирующие группы: внешнюю и внутреннюю. Пузырьки на пальцах рук чешутся по следующим причинам:
- бытовая химия, строительные смеси, химические препараты;
- пыль, грязь;
- сильный мороз, межсезонье;
- длительный контакт с водой.
- заражение чесоточным клещом, грибковая инфекция, краснуха, корь, ветрянка вызывают мелкие водянистые прыщи;
- ярко выраженные эмоциональные состояния, нервно перенапряжение;
- нарушения работы пищеварительной системы;
- ослабление иммунной защиты, авитаминоз;
- недосыпания, неправильный образ жизни;
- ожоги некоторых растений (борщевик, болиголов, крапива);
- прием некоторых лекарственных препаратов.
Подобные проявления могут возникать из-за негативного воздействия окружающей среды. Руки чешутся и трескаются при ежедневном применение бытовых химических средств, при нахождении на пересушенном или морозном воздухе. Вызывает зуд пальцев рук неправильное использование косметических средств и любые другие аллергены, которые негативно влияют на состояние кожи человека.
Для проведения правильной терапии необходимо установить причину проявления симптомов, поэтому следует сразу же обращаться к специалисту (дерматологу), а не заниматься самолечением. Неприятные ощущения при неправильном лечении будут развиваться, увеличиваться очаги и занимать большую поверхность кожи. Часто страдают от потрескавшейся кожи люди, которые работают в запыленных условиях (дорого укладчики, шахтеры, строители,
Иммунная система при попадании в организм аллергена начинает нейтрализовать этот процесс при помощи выработки специальных антител. Возникновение аллергии между пальцами рук – реакция тела на раздражители разной природы. Худший вариант развития, если водянистые пузырьки начнут лопаться, это доставит сильный дискомфорт человеку. Чешутся кончики пальцев на руках, как правило, при реакции на сильно высокую температуру или холод, при этом подушечки начинают опухать. Самые распространенные причины аллергической реакции:
- Тесный контакт с бытовыми химическими средства, чистящими веществами.
- Генетическая предрасположенность организма, аллергическая реакция на холод, ветер, дождь.
- Спровоцировать аллергические высыпания может стрессовая ситуация, контакт с водой, землей или повышенное потоотделение.
Кожные заболевания могут появится на любой части тела и пальцы не становятся исключением. Причины реакции разнообразны, вызывают пупырышки. высыпания в виде пятен и зуд следующие дерматологические заболевания:
- Экзема характеризуется шелушением, покраснением кожных покровов, трещинами и отеками.
- Контактный дерматит. Проявляется после прямого воздействия раздражителя на кожу, в некоторых случаях сопровождается не только зудом, но и волдырями.
- Псориаз. Чешутся пальцы, возникают красные, чешуйчатые высыпания.
- Чесотка. Провоцирует ее чесоточный клещ, появляются увлажненные покраснения и мучительным зуд. Заболевание является заразным.
- Потница. Проявляется в виде мелких узелков на коже из-за длительного воздействия пота.
- Переходящий от домашних животных лишай.
- Грибковая инфекция, которая вызывает зуд на коже.
Игнорировать патологию нельзя, потому что она может перейти в хроническую форму. Лечение раздражения между пальцами рук назначается индивидуально врачом. Обращение к специалисту зависит от природы возникновения заболевания. К примеру, если провоцирующим фактором стали проблемы с ЖКТ, то следует идти к гастроэнтерологу. При аллергической природе патологии назначают антигистаминные медикаменты. Существуют и общие рекомендации при лечении зуда кистей, ладоней и пальцев:
- Успокаивающие ванночки с отваром ромашки, дубовой коры, трав ромашки порекомендуют делать, если не удалось выявить первопричину патологии.
- Если сыпь и зуд затронули не только руки, то врач порекомендует прием антигистаминов, витаминов, общих препаратов кальция.
- В пожилом возрасте избавиться от зуда помогут лекарства с йодом.
- При тяжелом течении заболевания могут быть назначены кортикостероидные мази, гели и препараты, которые призваны снять воспаление, раздражение.
Для снятия симптомов часто используют местные препараты. Зуд между пальцами рук часто является признаком другого заболевания, поэтому использование таких медикаментов дает только временное облегчение, если не лечить основной недуг. Каждая мазь от зуда на руках включает дополнительный смягчающие компоненты, вазелин, которые взаимодействуют с основным активным веществом.
Не рекомендуется заниматься самолечением, следует показать сыпь специалисту и посоветоваться с ним. Он сможет назначить адекватное лечение и выписать подходящие медикаменты, расскажет, как следует мазать поврежденные участки. Для облегчения состояния можно использовать препараты со следующими основными компонентами:
- Карболовая кислота. Это доступное по стоимости средство, мази на основе этого компонента дарят временное облегчение, снижают уровень дискомфорта при попадании прямых солнечных лучей, контакте с насекомыми, аллергенами. К противопоказаниям относится возраст детей до 3-х лет.
- Димедрол.
- Д-пантенол. Это средство можно использовать при кормлении грудь, беременности, и подходит средство даже для грудничков. Помогает справиться с раздражением, которое появляется на фоне реакции на пищевые продукты, при аллергии. Медикамент содержит вещества, которые снижают степень зуда, усиливают регенерацию клеток.
- Анестезин.
- Ментол. Это вещество входит в состав многих лекарственных мазей, помогает оказать охлаждающее действие, не содержит гормонов. Помогает уменьшить зуд, раздражение на коже, применяют такие мази при атопическом нейродермите, укусах насекомых. Самые популярные препараты: Бороментол, Ментоловое масло, Бом Бенге.
- Бетулин. Используется при зуде пальцев, содержит антигистаминный комплекс и не содержит гормоны. Медикаменты с этим компонентом хорошо подходят при нейродермите, дерматите, ранах, укусах насекомых и комаров. Нельзя его применять беременным женщинам, кормящим мамам. После нанесения уже через минуту зуд начинает уменьшаться.
источник
Добрый день, дорогие врачи! Помогите разобраться с диагнозом: когда то я уже задавала вопрос : моя проблема началась с появления пузырьков на среднем пальце кисти рук, пузырьки лопались из них вытекает жидкость ,кожа трескается и облезает. Все это сопроваждается зудом и иногда жудкими глубокими трещинами. В данный момент это проблема усугублась(( Эти пузырьки переместились ( на пальце их нет совсем ) на внутреннюю сторону кисти. Из-за жидкости ,появляются желтые корочки ,кожа постоянно регенирируется ,образуется новый покров и вновь пузырьки и все по новой (( В Квд мне поставили диагноз атопитечкий дерматит , но мне кажется это на фоне того, что он у меня когда то уже был . Анализ крови брали- все впорядке -инфеций нет ! В другом КВД взяли соскоб- грибов не обнаружено , но при этом точного диагноза не поставли : сказали что то типо дисгидроза . Так как в данный момент я беременна , мне назначили подсушить цинковой мазью, а потом мазать радевитом. И сказали исключить контакт с водой ,я страюсь делать все в перчатках , но и в них рука преет. А еще с маленьким ребенком все равно, иногда да намочу. Я понимаю что от правильно поставленного диагноза очень многое зависит! Помогите пжл, очень беспокоит данная проблема !
Судя по фото, это дисгидротическая экзема –
заболевание, к сожалению, весьма затяжного
характера (лечится многие месяцы). Но бороться с ним можно и нужно. Готовые мази в
чистом виде (особенно гормональные) лучше вообще не применять. Вообще-то,
лечение экземы требует индивидуального
подбора лечения. В качестве «ориентировочного» лечения – предлагаю попробовать
следующее. Это Вы сможете сделать сами: приобретите в аптеке крем «Элоком» (он из гормональных самый
безобидный) и мазь календулы. В
парфюмерном магазине нужно приобрести мужской крем после бритья с витамином F и крем «Зодиак» с норковым маслом.
Нужно
положить в горячую воду на 10 минут по тюбику всех четырёх мазей. Они от
горячей воды разжижатся – и их нужно выдавить в заранее приготовленный сосуд и
(пока они жидкие) тщательно перемешать (можно ещё добавить 1 стол. ложку
горячей кипячёной воды). Взболтать. Когда эта смесь охладится и застынет – у
Вас будет лечебный крем…
При
экземе надо максимально изолировать руки от воды: если придётся стирать, мыть
посуду и т.п. – только в резиновых перчатках (да и то, перед тем, как их
надевать, надо предварительно смазывать руки указанной смесью!) При приёме душа
или ванны – смазать ДО контакта с водой и ПОСЛЕ.
Но
это, конечно, пока первая, ориентировочная рекомендация – подобрать лечение от
экземы не очень просто (она протекает индивидуально у каждого человека по-разному)…
При
этом заболевании ещё очень неплохо может помочь гомеопатия. Нужно снять явно возникшее у Вас состояние
АУТОАЛЛЕРГИИ (ошибочную выработку защитных антител на неопасные для организма
вещества собственного обмена). Для этого
нужно приобрести в гомеопатической аптеке 2 препарата: «Уртика Уренс» С3 и «Самбукус
нигра» С3 в шариках для рассасывания (переписать это на бумажку и
показать в гом.аптеке). Принимать (рассасывать) по 5 шариков 3 раза в день
перед едой (не менее полугода).
Тогда можно
добиться того, что заболевание почти
перестанет Вас беспокоить (и, возможно, уйдёт совсем)…
Если возникнут дополнительные вопросы –
пишите на адрес chervital@yandex.ru
консультации по эл. почте, индивидуальное изготовление лекарственных мазей и лосьонов
тел. 8 (495) 680-64-40
моб. 8 (906) 615-23-23
( звонить с 9.00 до 11.00 утром и с 18.00 до 20.00 вечером
e-mail: chervital@yandex.ru
Сайт для отзывов: https://prodoctorov.ru/moskva/vrach/130209-chernyavskiy/#otzivi
ПАНИГРИБКО СЕРГЕЙ ЛЕОНИДОВИЧ
консультации с выездом на дом по г. Ковров
тел:
(8) 910 176 11
80 ; (8)905 614 88 12
В личных сообщениях (платные)
e-mail: oktan-25@mail.ru (платные)
skype: oktan-251 (платные)
источник
Практически каждая женщина сталкивалась с проблемой покраснения и сухости кожи на руках, несмотря на множество ухаживающих средств. Часто этому явлению сопутствуют также неприятные ощущения, избавиться от которых можно лишь устранив их причину.
Покраснение на руках и сухость – это признаки нехватки влаги в поверхностном слое эпидермиса. Этот слой содержит маленькое количество воды, и, если уровень влажности оказывается недостаточным, нижележащие слои кожи начинают активно испарять влагу.
Впоследствии замедляются обменные процессы, и кожа становится тусклой и уязвимой. Эпидермис на руках пересыхает быстрее, чем на других частях тела, по причине меньшего количества подкожного жира.
Признаки сухости кожного покрова рук:
- частые повреждения от малейших воздействий, отслаивание чешуек;
- тусклый оттенок дермы;
- возникновение болезненных трещин;
- приступы зуда и раздражения, сопровождающиеся расчесыванием;
- появление покрасневших участков;
- загрубевшая и неэластичная кожа;
- сухость около ногтей и огрубевшая кутикула;
- шершавость.
Множество факторов влияет непосредственно на состояние кожного покрова рук. Это и соблюдение правил гигиены, и уровень иммунитета, и образ жизни.
К основным причинам сухости и покраснения эпидермиса на руках можно отнести:
- влияние неблагоприятных факторов окружающей среды (палящее солнце или морозная погода, сухой и ветреный климат, загрязненность воздуха);
- использование неподходящих средств гигиены, а также частое мытье рук горячей водой;
- уборка с моющими средствами без перчаток;

- нездоровый образ жизни и нарушение обменных процессов в организме;
- постоянное использование отопительных приборов или кондиционера в непроветриваемых помещениях;
- результат приема лекарств;
- частые стрессовые ситуации;
- аллергия;
- укусы насекомых;
- старение организма.
Покраснение на руках и сухость также являются симптомами различных заболеваний.
В их число входят:
- Экзема: острое или хроническое воспалительное заболевание, сопровождающееся сыпью, зудом или жжением. Кожа выглядит утолщенной и воспалённой.
- Контактный дерматит: результат влияния на дерму раздражающего вещества, вызывающего аллергические проявления. Кожные покровы краснеют, опухают, могут образовываться волдыри.
- Крапивница: состояние эпидермиса, характеризующееся наличием зудящих красноватых образований. Быстро обнаруживается и проходит в течение суток.
- Чесотка: паразитарное заболевание, вызываемое микроскопическим клещом и сопровождающееся сильным зудом. Проявляется в виде красноты и сыпи между пальцами рук, а также в местах с тонкой кожей.
- Грибок кожи: болезнь, которую вызывают разные виды грибков. Проявляется в виде красных прыщиков и шелушения. Может присоединиться ногтевой грибок.
- Красный плоский лишай: хроническая болезнь, которая поражает дерму и слизистые поверхности организма. Характерно образование мелких темно-красных узелков, сливающихся в бляшки.
- Кандидоз: заболевание, вызванное дрожжевыми грибками. Наблюдается зудящее покраснение кожи с белым налетом между пальцами.
- Гипотиреоз: состояние организма при пониженном уровне йодсодержащих гормонов. Наблюдается сухость кожных покровов, сонливость, отечность конечностей.
- Псориаз: кожное заболевание, появляющееся по причине сбоев в нервной и эндокринной системе или неполадок в обменных процессах организма. Кожа пересыхает и воспаляется, начинает отекать и шелушиться.
- Сахарный диабет: изменение в процессе обмена веществ из-за нехватки инсулина. Может сопровождаться сухостью в складках дермы.
- Герпес: вирусное инфекционное заболевание. Характеризуется появлением зуда и сыпи с последующим формированием мелких пузырьков.
- Гиповитаминоз А и РР: недостаток в организме данных витаминов. Проявляется в общей сухости и шелушении эпидермиса.
- Болезнь Шегрена: поражение соединительной ткани, характеризующееся экзокринными железистыми и внежелезистыми проявлениями. Наблюдается сухость кожи, ухудшение зрения, стоматит.
Мази и кремы от красноты и раздраженности кожи необходимо иметь в домашней аптечке, чтобы вовремя оказать скорую помощь покрасневшим и шелушащимся участкам.
Список наиболее распространенных средств:
- «Радевит» — мазь, обладающая противовоспалительным и ускоряющим регенерацию эпидермиса действием. Снимает зуд, смягчает, и усиливает защитные свойства кожи. Пораженные участки рук обрабатываются антисептическим средством, затем тонким слоем наносится мазь (1-2 раза в день).
- Цинковая мазь оказывает антисептическое действие, уменьшает воспаление и раздражение дермы. Средство наносится на чистую и сухую кожу рук до 6 раз в день.
- «Элидел» обладает высоким противовоспалительным эффектом. Крем нужно втирать в пораженные участки до полного впитывания. Используется 2 раза в сутки.
- Мазь «Пантенол» применяется для лечения потрескавшейся и шершавой кожи, заживления микроповреждений. Средство можно использовать несколько раз в день, по мере необходимости.
Если на руках возникли высыпания герпеса, уменьшить зуд и жжение, а также ускорить заживление помогут мази «Ацикловир», «Зовиракс» или «Герпевир». Средство наносится с помощью ватной турунды каждые 4 часа.
При грибковых заболеваниях дермы показано использование крема «Кандид», который уменьшает размножение бактерий и развитие грибков. Тонкий слой крема втирается в чистую сухую кожу 1-3 раза в сутки.
Также широко распространен противогрибковый препарат «Ламизил». Способ использования аналогичный.
Косметический крем-антиоксидант «Librederm» отлично решает проблему сухой и шершавой кожи рук благодаря содержанию витамина Е и аллантоина. Крем избавляет от чувства стянутости, раздражение исчезает и защитные свойства кожи восстанавливаются. Используется по необходимости, быстро впитывается.
Крем для рук «Nivea» (Питание и забота) прекрасно смягчает руки, разглаживает неровности и повышает тонус эпидермиса. Небольшого количества средства достаточно для быстрого результата.
«Decleor» — крем, включающий экстракты целебных трав. Спасает обветренную и сухую кожу рук, а также уменьшает первые признаки старения. Быстро смягчает и увлажняет кожный покров.
Для лечения дерматологических заболеваний существует спектр различных процедур:
- Лазерная терапия: используется при аллергических проявлениях, грибковых болезнях, для ослабления местных воспалительных процессов. Лазерное излучение имеет обезболивающий, сосудорасширяющий, миорелаксирующий эффекты. Курс состоит из 12 сеансов, повторные процедуры возможны не раньше, чем через 3-4 недели.
- Для усиления действия лекарственных препаратов при лечении кожных болезней применяется электрофорез. Для проведения физиопроцедуры на пораженный участок кожи помещается прокладка, пропитанная лекарством, и электрод, через который подаётся электрический ток. Курс лечения состоит из 10-20 процедур, которые проводятся ежедневно или через день. Имеются противопоказания при повреждениях кожного покрова.
- УВЧ-терапия. Для лечения используются свойства тока ультравысокой частоты. Процедура оказывает бактерицидное действие, стимулирует защитные свойства эпидермиса, ускоряет восстановление тканей. Курс лечения включает 5-15 процедур длительностью до 15 мин.
- Дарсонвализация – метод электролечения переменным током. Процедура оказывает болеутоляющее, противозудное действие, улучшает кровообращение. Время сеанса – 10-20 мин, полный курс – 10-15 физиопроцедур.
От покраснения и сухости кожи на руках можно избавиться, используя масляные обертывания. Эта процедура помогает обогатить нижележащие слои эпидермиса питательными веществами.
Для обертывания используются натуральные растительные масла, имеющие в составе необходимые витамины, минералы и ферменты. Благодаря влиянию биологически активных веществ, улучшается кровообращение, активизируются обменные процессы, повышается упругость дермы.
Наиболее эффективные масла для обертывания:
- грейпфрут (насыщает клетки кислородом, стимулирует кровообращение, сглаживает неровности);
- герань (повышает тонус кожи, освежает);
- апельсин (устраняет сухость и заживляет микроповреждения, подходит для чувствительного кожного покрова);
- персик (увлажняет увядающую и пересушенную кожу);
- лимон (восстанавливает гладкость и упругость);
- корица (ускоряет регенерацию, улучшает внешний вид эпидермиса в пожилом возрасте);
- лаванда (имеет противовоспалительное и заживляющее действие).
Смесь для обертывания состоит из базового оливкового масла и нескольких капель активного эфирного масла. Иногда оливковое масло заменяется медом. На тщательно очищенную кожу тонким слоем наносится смесь, которая сверху покрывается полиэтиленовой пленкой.
Таким образом создается подобие «парникового» эффекта. По истечении 20-30 мин смесь смывается теплой водой. Для получения устойчивого результата процедуру необходимо повторять 10-15 раз.
Домашние компрессы – это один из действенных методов ухода за эпидермисом рук, склонных к сухости. Если на руках есть трещины и повреждения, будет эффективен компресс с содержанием витамина А на масляной основе. Он характеризуется заживляющими, питающими свойствами, а также устраняет раздражение.
Перед использованием компресса требуется распарить кожу в ванне с ромашкой или зверобоем.
Для проведения процедуры отрез хлопковой ткани пропитывается лечебным средством и накладывается на руки. Сверху компресс накрывается пленкой или парафиновой бумагой, и выдерживается от 20 до 40 мин.
Желатиновый компресс повышает эластичность дермы и возвращает ей здоровый вид. 3 ст.л. желатина необходимо залить водой и подождать, пока она впитается. Потом состав подогревается, в нем смачивается ткань и накладывается на руки. Держать компресс следует 45-60 мин, затем нужно смыть его теплой водой.
Если дерма рук сухая и шелушащаяся, можно воспользоваться народными рецептами мазей домашнего приготовления. Например, простая смесь, которая состоит из равных частей нашатырного спирта, глицерина и перекиси водорода.
Этот состав придает коже мягкость, а также имеет ранозаживляющую и болеутоляющую функции.
Не менее действенна смесь, которая готовится из одного желтка и 6 капель сока алоэ. Полученная мазь наносится 1 раз в день на руки, срок применения – 10-14 дней.
Покраснение на руках и сухость легко устраняется с помощью ванночек по домашним рецептам. При потрескавшемся сухом эпидермисе полезно попарить руки в теплой воде с содой или морской солью (1 ст.л. на 1 литр).
Также можно использовать такие составы:
- 2 ст.л. картофельного крахмала размешивается в 1 л воды;
- в 0,5 л воды запаривается 3 ст.л. семян льна;
- 100 г овса заваривается в 1 л воды.
Руки нужно держать в ванночке 15 мин. Желательно проводить данную процедуру перед сном, после проведения промокнуть кожу и нанести жирный крем.
Чтобы решить проблему сухости кожи, вызванную нехваткой витаминов, следует добавить в рацион овощи зеленого цвета, цельнозерновые каши, жирную рыбу, яйца, молокопродукты, печень, орехи и ржаной хлеб.
Рекомендуется придерживаться таких правил по уходу за сухим кожным покровом рук:
- домашние работы с моющими средствами выполнять в резиновых перчатках;
- использовать мыло, содержащее увлажняющие компоненты;
- помыв руки, аккуратно просушивать их полотенцем;
- в холодное время не уходить на улицу без перчаток, а в жару – пользоваться солнцезащитными средствами;
- мыть руки в теплой воде, а после – ополаскивать холодной;
- с утра и перед сном втирать в кожу крем на основе глицерина;
- еженедельно очищать верхний слой эпидермиса с помощью скраба;
- не наносить увлажняющий крем перед выходом из дома;
- желательно приобрести увлажнитель воздуха;
- стараться правильно питаться и употреблять больше жидкости.
По внешнему виду рук можно судить об общем состоянии организма, поэтому покраснение, сухость и раздражение на руках являются поводом уделить больше времени своему здоровью и, в частности, уходу за кожей рук.
источник
Каждый человек следит за здоровьем своих рук, и когда на пальцах появляются трещины, причиняющие дискомфорт, появляется желание сразу же от них избавиться. Ситуация усложняется ежедневной нагрузкой на руки, а также неблагоприятной экологией, стрессами и бытовой химией. Если вы также столкнулись с такой проблемой, то установите ее причину и обратите внимание на методы лечения.
Как у женщин, так и у детей трещины на пальцах рук могут появиться в связи с воздействием разнообразных внешних факторов, а также быть следствием заболеваний — системных или дерматологических. Почему мы не говорим о мужчинах? Вовсе не потому, что их обошли подобные проблемы. Во-первых, мужская кожа действительно гораздо грубее и толще женской или детской, а значит, меньше реагирует на неблагоприятные факторы окружающей среды и другие раздражители. Во-вторых, представители сильного пола зачастую просто не обращают внимания на подобные «мелочи». Исключение — заболевания, которые требуют лечения независимо от пола и возраста.
Сахарный диабет ІІ типа. Это наиболее опасное заболевание, которое может проявиться трещинами на пальцах рук. Повышенный уровень глюкозы в крови не лучшим образом сказывается на состоянии кожных покровов, поэтому больные сахарным диабетом зачастую страдают от тяжело вылечиваемых трещин на пальцах рук и ног, на ладонях и пятках. При этом кожа также темнеет, грубеет и существенно теряет чувствительность. Таким образом, трещины на пальцах не очень болезненны, но как раз это в данном случае и должно насторожить.
Лечение: Естественно, никакое самолечение народными средствами тут не поможет — надо обязательно обратиться за медицинской помощью, пройти обследование и начать борьбу с основным заболеванием. Врач-эндокринолог подскажет и наиболее действенные средства для устранения трещин на пальцах рук и других участках конечностей. При этом разнообразные ванночки, компрессы и маски станут дополнением к основному лечению.
Нейродермит. Легко диагностируется — при этом недуге кроме болезненных трещин на пальцах беспокоит сильный зуд. Дерматологические симптомы часто распространяются на всю кисть и далее. Помимо этого, больной страдает от нарушений функций нервной системы — это повышенная возбудимость и утомляемость, бессонница и т. п. Большую роль в развитии нейродермита играют предрасположенность к аллергическим реакциям, стрессы, гормональные сбои.
Лечение: Очень важно получить своевременную медицинскую помощь, так как запущенное заболевание провоцирует расстройство нервной системы, а это, в свою очередь, усиливает проявления нейродермита. Возникает так называемый порочный круг, из которого очень сложно выбраться. С народными средствами в этом случае стоит быть осторожными, так как многие травы, например, могут вызвать аллергию, которая усугубит течение болезни.
Экзема. Имеет похожие симптомы. Это заболевание имеет два вида — мокнущая и сухая, которые часто сменяют друг друга. Например, после периода, когда на пальцах рук появляются зудящие пузырьки с серозной жидкостью, наступает стадия, при которой кожа пересушивается, начинает шелушиться и растрескиваться.
Лечение: Как и многие дерматологические недуги, экзема может возникнуть на нервной почве, иметь аллергическую природу или стать следствием авитаминоза. Иногда справиться с ней позволяют простые методы — регулировка питания, прием витаминных препаратов, исключение воздействия аллергенов, процедуры по уходу за кожей рук и пр. В любом случае, консультация специалиста не помешает.
Грибковые заболевания. Это распространенная причина трещин на пальцах рук. И не думайте, что вам не грозит эта неприятность только потому, что вы не бываете в общественных банях и бассейнах, а маникюр делаете дома. Дело в том, что грибы размножаются спорами, которые легко перемещаются по воздуху. Так что заразиться можно везде, стоит лишь иммунитету дать сбой. В зависимости от вида, грибки могут проявляться трещинами между пальцев, по краю ногтевых пластин, под ногтями (там, где заканчивается свободный край ногтя). Особую озабоченность на фоне растрескивания кожи должны вызвать такие симптомы как шелушение и покраснение, а также изменение ногтевых пластин. Кстати, нужно не забывать об укреплении ногтей.
Лечение: Несмотря на обилие рекламы разнообразных противогрибковых препаратов, пытаться вылечить грибок самостоятельно не стоит — врач быстро определит вид грибкового поражения и назначит наиболее эффективное лечение.
К счастью, чаще всего трещины на пальцах рук являются свидетельством не заболевания, а того или иного негативного внешнего воздействия или нарушения в питании и образе жизни. В этом случае исправить ситуацию довольно легко.
Если вы придерживаетесь жесткой диеты, то все негативные изменения вашей внешности — такие как ломкие ногти, тусклые волосы, сухая кожа, трещины на пальцах — связаны, скорее всего, с недостатком питательных веществ. Стоит уделить особое внимание вопросу питания, собрать информацию и убедиться, что похудеть без потери здоровья и красоты поможет не экстремальная диета, а сбалансированное питание и физические нагрузки.
Очень часто диеты резко ограничивают количество жиров, а ведь именно жирорастворимые витамины A и E «ответственны» за качество кожи. Вообще чрезмерное ограничение жиров крайне негативно сказывается на женском здоровье в целом. Так что необходимо привести питание в норму, и трещинки на пальцах исчезнут сами собой (при условии хотя бы минимального ухода, конечно).
В летний период трещины на пальцах рук могут возникнуть также из-за недостатка влаги. Так что если вы не привыкли пить много воды, летом в жару придется уделить особое внимание соблюдению питьевого режима — 2 л чистой воды (не считая чаев, компотов, супов и пр.) в сутки должны спасти ваши пальчики.
Зимой появление трещин на пальцах рук объясняется воздействием холода. Чем более нежная и тонкая кожа, тем сильнее она реагирует на неблагоприятные погодные факторы. Очевидно, что при появлении трещин нужно усилить уход за кожей рук: маски, ванночки, жирный питательный крем на ночь, а защитный — перед выходом на улицу. Конечно же, нельзя забывать о перчатках или варежках.
Очень редко, но все же может проявиться трещинами на пальцах аллергическая реакция на какой-то продукт питания. Все вышесказанное в равной степени касается и детских пальчиков — если на них появились трещинки, стоит исключить вероятность заболеваний, проанализировать питание малыша и напоминать ему о необходимости пить достаточно воды. Впрочем, дети обычно пьют много жидкости — потребность во влаге они удовлетворяют на инстинктивном уровне. Важно проследить, чтобы это была вода, а не лимонад.
Отдельно стоит упомянуть о воздействии механических факторов, пыли и грязи, химических соединений, содержащихся в моющих средствах и т. п. Если вы до сих пор не привыкли все домашние, огородные и ремонтные работы производить в перчатках, резиновых или тканевых, с появлением трещин на пальцах вам придется сделать это. Как бы поначалу это ни казалось неудобным, а залечивать болезненные трещины вновь и вновь гораздо неприятнее. Конечно же, если ваши руки постоянно подвергаются неблагоприятным внешним воздействиям, придется также усилить уход за ними с помощью косметических, народных или даже аптечных средств.
При появлении трещин на пальцах необходимо сначала точно установить причину их возникновения, а лишь затем искать средства для решения проблемы. Конечно, наилучшие советы может дать врач — дерматолог, эндокринолог или косметолог (в зависимости от того, к чьей компетенции относится ваш случай). Однако и народная медицина располагает множеством эффективных рецептов для устранения растрескивания кожи пальцев рук.
Прежде всего, проанализируйте свой рацион: достаточно ли в нем продуктов, богатых витаминами A, E, группы B. Даже если, по вашему мнению, питание сбалансировано, стоит пропить витаминно-минеральные комплексы, содержащие эти витамины. Полезно увеличить употребление растительных масел — льняного, рыжикового, оливкового. Уже только это улучшит состояние вашей кожи.
Все процедуры дополнительного ухода за кожей рук желательно делать в вечернее время перед сном, когда все дела завершены, и ваши руки уже не будут подвергаться воздействию агрессивных факторов.
Масляный компресс можно сделать из любого растительного масла:
- Подогреть масло, выдержать в нем руки около 10 минут;
- Дать маслу стечь и, не вытирая рук, надеть на ночь тканевые перчатки.
Подойдет любое масло. Если использовать этот рецепт регулярно, вы довольно скоро забудете о такой проблеме как трещины на пальцах. Дополнительно, после компресса можно втереть в потрескавшиеся кончики пальцев облепиховое масло, которое оказывает выраженное заживляющее действие. Однако в этом случае перчатки на ночь должны быть плотными, чтобы не вымазать постель, так как облепиховое масло имеет интенсивный оранжевый цвет.
Разобравшись с питанием организма в целом и выбрав способы для борьбы с трещинами, можно обратить внимание на питание кожи рук.
Каждая женщина сталкивается с ситуацией, когда, несмотря на любое нездоровье, приходится выполнять какую-то работу. Например, в доме маленький ребенок — ну не оставить же его без обеда потому, что у мамы потрескались пальчики? Неожиданную рекомендацию дает автор видео. Воспользовавшись советом, вы предотвратите дальнейшее повреждение кожи, дадите трещине возможность зажить, не оставляя при этом без внимания свои домашние дела.
источник
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Руки, ноги и другие части тела шелушатся в тех случаях, когда происходит усиленное отделение клеток верхнего рогового слоя эпидермиса.
Эпидермис представляет собой самый наружный отдел кожи, которые состоит из нескольких слоев. Самый верхний, роговой слой эпидермиса постоянно обновляется за счет слущивания с его поверхности старых элементов.
При нормальном состоянии кожи постоянное отделение роговых пластинок с ее поверхности происходит незаметно при мытье или трении об одежду.
О патологическом шелушении мы говорим в тех случаях, когда происходит видимое образование чешуек на поверхности кожи. Эти чешуйки представляют собой верхние ряды отторгшегося эпителия.
Патологическое образование чешуек чаще всего происходит в результате паракератоза – нарушенного образования рогового слоя. В таких случаях образуются дефектные клетки рогового слоя, которые быстро слущиваются с поверхности кожи.
Другой распространенный механизм шелушения – гиперкератоз – повышенное образование клеток рогового слоя.
При паракератозе чешуйки легко слущиваются с поверхности кожи, при гиперкератозе они плотно прикреплены к ее поверхности. Типичный пример, когда кожа на руках и ногах шелушится вследствие паракератоза – отрубевидный лишай. Как пример гиперкератоза, можно назвать тяжелое наследственное заболевание – ихтиоз, при котором особенно сильно шелушится кожа на локтях и коленях.
Отчего шелушится кожа на руках и ногах (какие патологические процессы могут вызвать шелушение кожи рук и ног)?

При постановке диагноза учитывают точную локализацию поражения. Так, к примеру, кожа между пальцами рук чаще всего говорит о чесотке, а поражение латеральных (боковых) межпальцевых промежутков стопы – патогномичный признак грибковых заболеваний.
Большое диагностическое значение имеет детализация описания очагов поражения. Так, шелушащиеся пятна характерны для отрубевидного лишая, сливающиеся бляшки – для псориаза и красного плоского лишая, и т.д.
Многое может рассказать цвет чешуек. К примеру, серебристо-белая окраска шелушения характерна для псориаза, а серовато-черный цвет чешуек – для некоторых форм ихтиоза.
Следует учитывать наличие/отсутствие зуда, а также историю появления патологии (контакт с агрессивным веществом при контактном дерматите, употребление коровьего молока, рыбы или других способных вызвать аллергию продуктов при атопическом дерматите, суставные боли, усиливающиеся к ночи, возникшие за несколько дней до высыпаний при вторичном сифилисе).
Кроме того, при многих заболеваниях (псориаз, красный плоский лишай, вторичный сифилис и др.) патологические элементы в районе шелушения претерпевают эволюционные изменения (сливаются между собой, меняют цвет, шелушение начинается в центре, а затем смещается к периферии и т.п.) – это также помогает в постановке диагноза.
Следует учитывать профессию и хобби пациента («цементная экзема» бетонщиков, частые грибковые поражения у банщиков, пловцов, рабочих горячих цехов и т.п.).
Многие кожные болезни, при которых шелушится кожа рук и ног, имеют наследственный характер (ихтиоз, псориаз), поэтому следует учитывать семейный анамнез.
Диагностическое значение имеет общее состояние больного, наличие сопутствующих симптомов (поражение почек при красной волчанке, поражение глаз при синдроме Рейтера, себорея при отрубевидном лишае и др.).
Окончательный диагноз, как правило, ставится после проведения дополнительных лабораторных исследований (микроскопическое исследование при грибковых заболеваниях, анализ Вассермана при сифилисе, биопсия при псориазе и др.).
Шелушится и чешется кожа между пальцами рук, а также между ног, красные шелушащиеся пятна на руках и ногах – признаки чесотки
При этом заболевании характерны красные шелушащиеся пятна, похожие на узелки, несколько возвышающиеся над поверхностью нетронутой поражением кожи. При расчесывании может присоединиться гнойная инфекция, что чревато различными осложнениями.
Наиболее тяжело чесотка протекает у детей, зараза достаточно быстро распространяется в детских коллективах контактным путем (при прямом контакте, когда дети долгое время держатся за руки). Кроме того, дети нередко заражаются от взрослых в семье, особенно, если спят с ними в одной постели (ночью клещи чаще выбираются на поверхность кожи).
При заражении дети жалуются на сильный зуд, усиливающийся к вечеру и мешающий спать ночью. Мальчики жалуются на то, что кожа чешется между ног (другое излюбленное место клеща – внешние мужские половые органы).
При беглом осмотре обращают на себя внимания красные шелушащиеся пятна на руках и ногах. Кроме того, страдают боковые поверхности живота, ягодицы, паховые складки и область пупка. В тяжелых случаях поражается практически вся поверхность тела.
У взрослых пациентов, неотягощенных другими тяжелыми заболеваниями, чесотка протекает легче. В последнее время преобладают стертые формы, когда высыпания практически отсутствуют. Так что подозрение на чесотку может вызвать только сильный ночной зуд в характерных местах.
Взрослые чаще всего заражаются при половых контактах (заражение происходит не вследствие полового сношения, а из-за тесного и длительного прилегания тел). Но возможен и бытовой путь (сильные и длительные рукопожатия и т.п.).
При подозрении на чесотку следует немедленно обратиться к специалисту (дерматологу), чтобы не подвергать окружающих, в первую очередь близких людей, опасности заражения. Прогноз при неосложненной чесотке вполне благоприятен. Клещи уничтожаются специальными мазями, и все неприятные симптомы исчезают бесследно.
Подробнее о чесотке
Шелушится и чешется кожа между ног, или на ладонях рук, или на подошвах, или между пальцами ног – разные формы грибковой инфекции
Эпидермофития крупных складок (паховая эпидермофития) – грибковая инфекция, при которой образуются красные пятна, шелушится и чешется кожа между ног (в паховых складках)
Болеют преимущественно мужчины. Очаги поражения располагаются в бедренно-мошоночных складках, а также на внутренней поверхности бедер, на лобке и в подмышечных впадинах.
У людей, страдающих избыточным весом, процесс может распространяться на складки живота, а у женщин — на кожу под молочными железами.
Вначале на коже между ног появляются небольшие красные воспалительные пятна, которые шелушатся. Нередко в области поражения возникает легкий зуд.
В дальнейшем пятна увеличиваются в размерах и сливаются между собой, образуя очаги неправильной «географической» формы, величиной с ладонь. Центр очага постепенно бледнеет и опускается ниже уровня приподнятых воспаленных краев.
Начинается заболевание остро, но в дальнейшем переходит в хроническую форму с периодами ремиссий (когда очаги бледнеют, кожа постепенно перестает шелушиться, а зуд стихает) и обострений (которые возникают, как правило, летом, в период интенсивного потоотделения).
Таким образом, если кожа шелушится между ног (в паховых складках и на внутренней поверхности бедер) и покрывается красными воспалительными пятнами, постепенно увеличивающимися в размерах, следует обратиться к дерматологу.
Заболевание чрезвычайно заразно. Кожа подошв ног больных шелушится, при этом чешуйки легко отделяются, создавая крайне неблагоприятную эпидемиологическую обстановку в банях, бассейнах, душевых, на пляже – везде, где люди часто ходят босиком. Особенно опасны инфицированные коврики, настилы, тазы, скамейки.
Разумеется, самый большой риск заражения возникает при ношении общей пляжной обуви. В домашнем быту нередко происходит заражение при нарушении правил личной гигиены (использование общих мисок для мытья ног, общих полотенец и т.п.).
Следует отметить, что патогенный гриб может достаточно длительное время мирно сосуществовать с человеческим организмом, не вызывая неприятных симптомов.
Подошва ног чаще всего начинает шелушиться при ослаблении местных защитных реакций. Как правило, это происходит при ношении тесной обуви (одна из причин вспышек эпидермофитий в армии у новобранцев), микротравмах, гиповитаминозах, постоянном воздействии высокой температуры.
В типичных случаях сквамозная форма эпидермофитии стоп начинается, как односторонний процесс, а затем болезнь переходит и на другую ногу. Вначале кожа шелушится в области свода стоп, при этом шелушение может ограничиться небольшими участками или занимать весьма обширные поверхности, и сопровождаться выраженным зудом.
Заболевание часто протекает субклинически: при тщательном осмотре можно обнаружить маленькие участки шелушения на слегка гиперемированной коже, которые воспринимаются пациентами как потертости или опрелости. Такие случаи особенно опасны в эпидемиологическом отношении, поскольку больные не обращаются к врачу и заражают окружающих.
Интертригинозная форма эпидермофитии стопы – шелушится и чешется кожа на пальцах и между пальцами ног
Интертригинозная форма эпидермофитии чаще всего развивается при неблагоприятном течении сквамозной формы, но может и возникать самостоятельно.
Патологический процесс, как правило, начинается в межпальцевых промежутках между мизинцами и безымянными пальцами ног или, реже, между безымянными и средними пальцами.
Сначала между пальцами ног шелушится кожа, затем возникают трещины, окруженные белесоватым отслаивающимся слоем эпидермиса (так называется самая наружная часть кожного покрова). Со временем развивается мокнутие и образуются болезненные эрозии.
Как правило, пациенты жалуются на зуд различной степени интенсивности, однако в некоторых случаях зуда может и не быть. При дальнейшем развитии процесс может распространяться: возникают трещины в других межпальцевых промежутках, шелушится кожа пальцев ног и тыла стопы.
Когда кожа на пальцах ног шелушится, разрыхляется верхний слой эпидермиса. Это создает благоприятные условия для развития стрептококковой инфекции, которая может осложниться возникновением рожистого воспаления и тромбофлебита.
Поэтому, если шелушится кожа между пальцев ног и образуются трещины, следует всегда обращаться к дерматологу, чтобы сохранить здоровье окружающих и предотвратить серьезные осложнения.
Когда говорят о грибковой инфекции, обычно подразумевают поражение стоп. Однако встречаются и такие формы микозов, когда чешется и шелушится кожа на ладонях и пальцах рук. В таких случаях говорят об эпидермофитии кисти.
При грибковом поражении кисти на ладонях образуются множественные четко очерченные участки покраснения, на которых шелушится кожа. Как правило, пациенты жалуются на сильный зуд. На всей поверхности ладони развивается сильное ороговение, шелушатся ладонные складки.
Со временем образуются болезненные трещины, что способствует развитию вторичной инфекции. На тыльной поверхности кисти нередко возникает сыпь, вызванная грибковым поражением фолликулов кожи.
Заболевание склонно к длительному упорному течению. У большинства пациентов поражена только одна рука.
Эпидермофития кисти чаще всего развивается, как осложнение эпидермофитии стоп или паховой эпидермофитии (вызывается теми же возбудителями). Поэтому, если чешется и шелушится кожа на ладонях, следует обратить внимание на стопы, поскольку местное лечение эпидермофитии рук без устранения других очагов грибковой инфекции не даст положительного эффекта.
Красные (цвета меди) пятна на ладонях, которые возвышаются над здоровой поверхностью кожи и шелушатся – вторичный сифилис
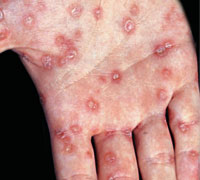
Вначале кожа над пятнами — гладкая и блестящая, затем появляется центральное шелушение, которое распространяется к периферии. На последней стадии развития элементов центр папулы — гладкий, а шелушение сохраняется только по краям (данный признак считается патогномичным симптомом сифилиса, и носит название «воротничка Биетта»).
Кроме ладоней, подобные высыпания могут возникать на подошвах.
Вторичный сифилис развивается через 2-3 месяца после заражения, нередко высыпаниям предшествует гриппозоподобное состояние (лихорадка, головная боль, ломота в мышцах и костях). В это же время возникают боли в суставах, усиливающиеся к ночи – очень характерный симптом.
Шелушащиеся пятна на ладонях и других частях тела не вызывают никаких субъективных расстройств, и самостоятельно исчезают через два-три месяца, даже без лечения.
Основным диагностическим тестом при вторичном сифилисе является стандартная реакция Вассермана, которая положительна на данной стадии практически у 100% пациентов.
Четко очерченные коричневые шелушащиеся пятна на руках и ногах (плечи и бедра), а также в паху, в подмышечных впадинах, на половых органах, на коже туловища – отрубевидный лишай
Отрубевидный лишай вызывается условно-патогенным дрожжевым грибом Pityrosporum ovale , который обитает в волосяных фолликулах многих абсолютно здоровых людей.
При создании благоприятных условий (повышенная потливость, жирная себорея, длительное лечение кортикостероидами, у детей смазывание кожи жиром — чаще всего маслом какао) гриб начинает усиленно размножаться и вызывает симптомы заболевания.
Для отрубевидного лишая характерно появление четко очерченных шелушащихся пятен на верхней половине туловища, шее, плечах, животе, в подмышечных впадинах, в паховой области, на бедрах, на половых органах.
Пятна могут быть различных оттенков коричневого цвета: на незагорелой коже – светло-коричневые, на загорелой – желтовато-белые. Шелушащиеся пятна имеют круглую или овальную форму, но при дальнейшем развитии заболевания сливаются, образуя очаги причудливых очертаний.
Свое название отрубевидный лишай получил из-за своеобразного мелкопластинчатого шелушения пятен, которое легко выявить, слегка поскоблив пятно. При гибели гриба шелушение исчезает, но пигментация сохраняется, так что при лечении не следует ориентироваться на уменьшение пятен.
У многих пациентов шелушащиеся пятна на руках, ногах и туловище сочетаются с фолликулитом и себореей, поскольку возбудитель отрубевидного лишая принимает участие в развитии этих патологий. Данное положение может помочь в диагностике.
При подозрении на отрубевидный лишай следует обращаться к дерматологу. Заболевание не заразно, поскольку вызвано условно-патогенным грибком. Прогноз благоприятен (хорошо поддается лечению противогрибковыми препаратами).
У ребенка очень сильно сохнут и шелушатся руки и ноги, на локтях и коленях чешуйки черно-серого цвета, шелушатся и трескаются ладони – признаки ихтиоза
Ихтиоз – наследственное заболевание, первые симптомы которого, как правило, начинают проявляться в возрасте около двух лет. Реже встречаются ранние и врожденные формы, которые протекают намного тяжелее.
Характерный признак ихтиоза: особенно сильно шелушатся локти и колени, кожа здесь покрывается черно-серыми или белесыми чешуйками. Кроме того, сохнет и очень сильно шелушится кожа туловища, рук и ног. На лице шелушение, как правило, выражено достаточно слабо. Нетронутой остается область паховых, подмышечных, подколенных и локтевых складок, а также волосистой части головы.
На ладонях и подошвах происходит усиление рисунка за счет утолщения и уплотнения кожи, нередко образуются трещины. При этом ладони рук и подошвы сильно шелушатся, с образованием небольших муковидных чешуек.
При подозрении на ихтиоз обращаются к детскому дерматологу.
Существует несколько типов ихтиоза. Все они требуют пожизненного лечения, однако прогноз сильно зависит от типа заболевания. Так, при обычном ихтиозе с возрастом кожа шелушится значительно меньше, а при ихтиозе, сцепленном с полом (болеют исключительно мужчины), с возрастом состояние не улучшается. Врожденные формы ихтиоза чаще всего летальны.
При всех типах ихтиоза кожа шелушится сильнее в зимнее время года и при перемене климата.
Подробнее об ихтиозе
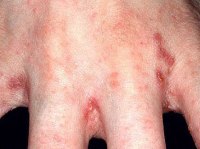
У ребенка в области локтевых и подколенных ямок шелушится и трескается кожа, на руках и ногах образуются красные пятна, которые шелушатся и чешутся, нередко поражаются ладони и пальцы рук – атопический дерматит
Наиболее часто поражаются локтевые и коленные ямки. Кожа в этих местах утолщается, краснеет, шелушится и покрывается болезненными трещинами. Подобные же поражения часто локализуются в подмышечных впадинах, в воротниковой зоне и за ушами.
Кроме того, при атопическом дерматите шелушится кожа рук и ног. При этом пораженные участки кожи слегка приподняты над остальной поверхностью кожи, гиперемированы (покрасневшие) и покрыты белесыми чешуйками.
Нередко подобные элементы локализуются на кистях, так что шелушатся пальцы рук и тыльная поверхность кисти. Иногда на ладонях возникают темные пятна и участки, которые шелушатся.
Шелушение, как правило, сопровождается сильным зудом, дети расчесывают пораженные места, что способствует развитию вторичной инфекции.
Атопический дерматит – аллергическое заболевание. Его возникновение чаще всего связано с употреблением пищевых аллергенов (наиболее часто обострения вызывают молочные продукты — особенно цельное коровье молоко, рыба и морепродукты, яйца, цитрусовые, шоколад). Однако виновником обострения также могут быть агенты, поступающие из воздуха (нередко — обычная домашняя пыль).
Патология склонна к хронически рецидивирующему течению, болезнь может затухать, а затем возвращаться, иногда без видимой причины. При подозрении на атопический дерматит обращаются к детскому аллергологу.
Прогноз в целом благоприятен – у большинства детей с возрастом патология бесследно исчезает. Как правило, в 4-5 лет руки и ноги уже не шелушатся, хотя шелушащиеся пятна за ушами могут сохраняться вплоть до школьного возраста.
Однако у части пациентов болезнь продолжается и во взрослом возрасте (диффузный нейродермит), и нередко сочетается с другими аллергическими патологиями (бронхиальная астма, аллергический насморк и т.п.).
Подробнее об атопическом дерматите
Хронический контактный дерматит — весьма распространенное заболевание, при котором поражаются преимущественно кисти рук. Поэтому, когда шелушится и трескается кожа рук — прежде всего, следует исключить данную патологию.
Возникновению хронического контактного дерматита способствуют индивидуальные особенности организма (тонкая и чувствительная кожа), недостаток витаминов, общее истощение организма при сопутствующих заболеваниях.
Кожа рук пересыхает, воспаляется и шелушится при длительном воздействии внешних неблагоприятных факторов, которые, однако, не настолько сильны, чтобы вызвать острую реакцию.
Наиболее часто кожа кистей шелушится при длительном воздействии холода в сочетании с ветром и высокой влажностью (так называемое обветривание), а также при регулярном воздействии агрессивных химических веществ, таких как моющие средства.
В тяжелых случаях кожа кистей не только шелушится, но и трескается, так что пациенты жалуются на сильную боль, стесняющую движения в кисти.
Характерная особенность контактного дерматита – тесная взаимосвязь с фактором, вызвавшим заболевание. Если при отсутствии патологического воздействия (использование перчаток и рукавиц в холодную погоду, прекращение контакта с моющими веществами и т.п.) кожа все равно шелушится и трескается, следует обратиться к врачу (дерматологу).
Как чешутся, шелушатся и трескаются кисти рук, пальцы и ладони при хроническом аллергическом дерматите?
В отличие от контактного дерматита, при аллергическом дерматите поражение может распространяться за пределы воздействия патогенного фактора. В тяжелых случаях возможна генерализация процесса с поражением отдаленных участков кожных покровов.
Следует отметить, что возможно сочетание контактного и аллергического дерматитов. Стандартный пример — «цементная экзема». Это профессиональное заболевание каменщиков, бетонщиков и штукатуров, при котором сильно шелушатся и трескаются ладони. Песок и щелочная среда раствора вызывают контактный дерматит, а примесь хроматов – выраженный аллергический компонент.
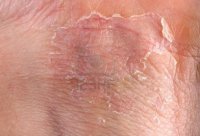
Способствуют развитию экземы инфекционные заболевания и нервные стрессы. Экзема кистей и стоп, как правило, развивается на фоне дерматита, возникшего вследствие длительного контакта с раздражающими веществами. В некоторых случаях кожа тыла кистей или стоп шелушится и трескается после появления первичного очага экземы на лице.
Вид экзематозных поражений сильно зависит от остроты течения заболевания и стадии процесса. При остром процессе на фоне красной отечной кожи в очаге поражения появляются мелкие пузырьки, которые лопаются, оставляя эрозированную поверхность. Часть пузырьков подсыхает, образуя шелушение.
Характерной особенностью острой экземы является наличие всех элементов, так что кожа на тыле кистей рук или на стопах ног (излюбленной место поражения) одновременно вскипает пузырьками (слово экзема в переводе означает кипение), мокнет и шелушится. Пациенты жалуются на сильный зуд.
При стихании процесса кожа в пораженном месте бледнеет, но шелушится достаточно долго. Заболевание склонно к рецидивам и переходу в хроническую форму. При хронической экземе тыльной стороны кистей или стоп кожа в пораженных участках гиперемирована и постоянно шелушится, при этом происходит ее уплотнение и усиление кожного рисунка.
Подробнее об экземе
Эксфолиативная эритродермия – тяжелая кожная патология, при которой шелушатся и краснеют не только ноги и руки, но и практически вся поверхность тела.
Это состояние протекает крайне тяжело и нередко угрожает жизни больного. Поражение кожи, как правило, сопровождается лихорадкой, генерализованным увеличением лимфатических узлов, резким ухудшением общего состояния больного.
Приблизительно в половине случаев развитию эксфолиативной эритродермии предшествуют другие заболевания кожи, такие как (расположены в порядке убывания частоты):
1. Диффузный нейродермит.
2. Аллергический контактный дерматит.
3. Псориаз.
4. Лимфопролеферативные заболевания.
5. Лекарственная токсидермия.
6. Красный плоский лишай.
При этом признаки основного дерматоза (красный плоский лишай, псориаз) различимы только на ранней стадии процесса. При диффузном нейродермите, аллергическом контактном дерматите, лимфомах и лекарственной токсидермии заболевание начинается неожиданно: кожа рук, ног и всего тела — красная и шелушится, покрываясь отрубевидными чешуйками. Иногда кожа шелушится с образованием крупных пластинчатых чешуек (около 0.5 см).
Эксфолиативная эритродермия подлежит лечению в стационарных условиях (отделение интенсивной терапии).
Пятна на коже сгибательных поверхностей рук и ног (локти и колени), которые сильно шелушатся, образуя своеобразные «парафиновые бляшки» – псориаз (чешуйчатый лишай)
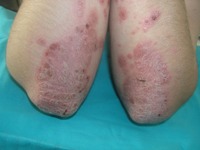
Псориатические бляшки образуются, прежде всего, в местах, подверженных частой травматизации, поэтому наиболее часто страдают разгибательные поверхности крупных суставов конечностей.
Вначале появляются мелкие (до 2 мм в диаметре) высыпания розового или насыщенно красного цвета, с четкими границами. Уже с первых дней пятнышки шелушатся, покрываясь сухими рыхло-расположенными серебристыми чешуйками. В дальнейшем они сливаются между собой, образуя бляшки самых различных очертаний.
При стихании процесса кожа начинает очищаться с середины бляшки, так что некоторое время присутствуют причудливые кольцевидные высыпания. На месте очагов поражения после их исчезновения остается гипопигментация (участок кожи более светлого цвета).
В дальнейшем процесс может распространяться по всему телу, включая ладони, подошвы и волосистую часть головы. Псориаз — тяжелое, генетически обусловленное заболевание иммунной природы. Протекает хронически, с ремиссиями и рецидивами.
Шелушащиеся пятна на локтях и коленях могут сохраняться продолжительное время даже в период ремиссии (так называемые «дежурные бляшки»).
Псориаз – специфическое заболевание кожи, которое лечит врач-специалист (дерматолог). Лечение пожизненное, прогноз во многом зависит от формы заболевания, но при адекватной терапии, как правило, можно добиться продолжительной ремиссии.
Подробнее о псориазе
Образование ограниченных красных пятен, которые сильно шелушатся, на подошвах и ладонях может быть единственным проявлением псориаза.
При этом больше всего шелушатся участки стопы, на которые производится наибольшее давление при стоянии или ходьбе.
В отличие от высыпаний на других участках тела, псориатические бляшки на стопах и ладонях покрыты желтыми чешуйками. Очаги сливаются, нередко покрывая большую часть подошвы или ладони.
Диагноз ставят на основании характерного вида шелушащихся пятен. При этом проводят микроскопическое исследование для исключения эпидермофитии стоп.
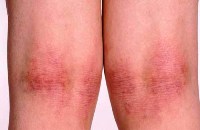
Шелушится фиолетовая сыпь на руках и ногах (внутренняя сторона предплечий, локтевых, лучезапястных и голеностопных суставов) – красный плоский лишай
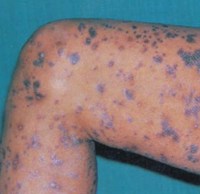
Так же, как при псориазе, заболевание начинается без видимой причины с появления мелких узелков, которые впоследствии сливаются. При обеих патологиях высыпания в начальной стадии шелушатся только в центральной части элементов.
Однако при красном плоском лишае цвет высыпаний — фиолетовый, а при псориазе – розовый или насыщенно красный. Кроме того, характерная локализация шелушащейся сыпи при псориазе – локти и колени, а при красном плоском лишае — наоборот, внутренняя сторона локтевых суставов, а также внутренняя поверхность рук и ног.
На развернутой клинической стадии псориаз отличает то, что высыпания, особенно расположенные на сгибательных поверхностях рук и ног, очень сильно шелушатся и имеют чешуйки характерного серебристого цвета, в то время как при красном плоском лишае шелушение на всех стадиях выражено умеренно, чешуйки белесого цвета.
Кроме того, при красном плоском лишае возникновение шелушащихся высыпаний на коже рук и ног сочетается с появлением патологических элементов на слизистых (губы, ротовая полость, реже — половые органы).
Красный плоский лишай – специфическое воспалительное заболевание кожи неинфекционного генеза, поэтому терапию проводит дерматолог. Заболевание склонно к упорному хроническому течению, поэтому понадобиться долгое лечение (месяцы, иногда годы и даже десятилетия).
Неправильной формы красные шелушащиеся пятна на руках – один из признаков подострой кожной красной волчанки
Красные шелушащиеся пятна на руках характерны также для красной волчанки. При этом краснеет и шелушится кожа рук, наиболее подверженная воздействию солнечного облучения (внешняя сторона плеч и предплечий, тыльная сторона кисти).
Кроме того, шелушащаяся сыпь располагается и на других открытых участках (зона декольте, шея), в тяжелых случаях покрывает обширные поверхности рук и верхней половины туловища.
Красная волчанка – системное заболевание соединительной ткани, поэтому кроме кожных проявлений нередко присутствуют признаки поражений других органов (артралгии, симптомы поражения почек).
Диагноз ставят на основании клинической картины характерной сыпи и сопутствующих поражений почек и суставов. Диагноз в обязательном порядке подтверждают при помощи биопсии.
Лечение подострой красной волчанки — пожизненное. Лечащие врачи – дерматолог и ревматолог. Продолжительность жизни зависит от степени поражения почек. Как правило, эта форма красной волчанки протекает легче, чем другие.
Стопы ног (около подошвы) и/или ладони покрыты красными пятнами, кожа по периферии сыпи шелушится, кожные высыпания сочетаются с поражением суставов и глаз – синдром Рейтера
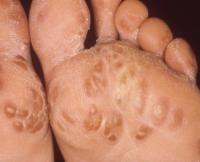
1. Суставы (наиболее часто страдают коленные, голеностопные и мелкие суставы стопы).
2. Глаза (воспаление конъюнктивы и/или радужной оболочки).
3. Кожа.
Возникает, как реакция на хламидийную инфекцию у людей с наследственной предрасположенностью.
Вначале заболевания на подошве и латеральной поверхности стопы, реже на ладонях появляется характерная сыпь. В центре элементов сыпи после вскрытия пузырьков образуются эрозии, со временем покрывающиеся корочками, а на периферии наблюдается характерное шелушение.
Кожные высыпания на ладонях и подошвах напоминают псориаз, поэтому следует обращать особое внимание на особенности шелушения (при псориазе кожа стопы шелушится намного интенсивнее), а также сопутствующие кожным высыпаниям поражения других органов.
Трескаются кончики пальцев рук; кисти и стопы ног, а также локтевые и подколенные ямки покрываются красными зудящими пятнами, которые шелушатся – приобретенный дефицит цинка у взрослого или энтеропатический акродерматит у ребенка
Дефицит цинка вызывает весьма характерные поражения кожи. При этом сначала поражается кожа лица и области вокруг естественных отверстий, затем патологические изменения распространяются на туловище и конечности.
Очень характерно поражение локтевых и подколенных ямок, кистей и стоп. На коже появляются красные пятна, которые сильно шелушатся, В дальнейшем образуются пузыри и эрозии. Глубоко трескаются кончики пальцев рук, вокруг ногтей на руках и ногах шелушится кожа.
Пациенты становятся раздражительными и нередко впадают в депрессию. Младенцы, больные энтеропатическим акродерматитом, постоянно плачут.
У взрослых дефицит цинка может развиваться:
- при недостаточном поступлении с пищей;
- при нарушении всасывания (болезнь Крона с поражением тонкого кишечника);
- при повышенном выведении цинка из организма почками (нефротический синдром);
- при алкоголизме;
- при лечении пенициллином.
У детей недостаток цинка вызывает заболевание под названием энтеропатический акродерматит. Толчком к развитию патологии становится переход с материнского на коровье молоко.
У младенцев наиболее часто развивается высыпания вокруг рта и анального отверстия. Так же, как и у взрослых, практически во всех случаях трескаются кончики пальцев и шелушится кожа вокруг ногтей. Дети сильно отстают в развитии, нередко присоединяется вторичная инфекция.
Интересно, что раньше энетропатический акродерматит считался смертельным заболеванием, но сегодня, когда выяснена причина патологии, прогноз благоприятен (болезнь очень хорошо поддается лечению препаратами цинка).
Сильно шелушатся ладони, стопы (подошвы) и подушечки пальцев на руках
– последствия токсического шока, вызванного золотистым
стафилококком
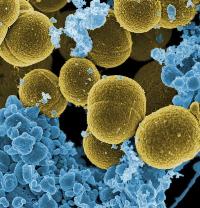
При развитии шока, вызванного золотистым стафилококком, поверхность кожи покрывается мелкими красными пятнами (больше всего в области источника инфекции).
Заболевание сопровождается следующими симптомами:
- лихорадка;
- головная боль;
- одышка;
- падение артериального давления;
- в тяжелых случаях – полиорганная недостаточность.
Через 2-3 суток после начала заболевания сильно шелушится кожа на ладонях и кончиках пальцев на руках. При этом образуются очень крупные чешуйки, так что отслаиваются целые пласты эпидермиса.
Иногда сильно шелушатся не только ладони, но и подошвы ступней ног.
Сильно шелушатся подушечки пальцев на руках, ладони и стопы (подошвы) – один из важных диагностический признаков скарлатины
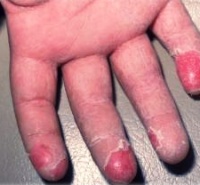
Шелушение кожи может быть первым диагностическим признаком скарлатины. Дело в том, что заболевание начинается с появления красной мелкоточечной сыпи, однако она не всегда достаточно ярко выражена, и пациенты (особенно обладатели смуглой кожи) могут ее не замечать.
Скарлатина – инфекционное заболевание, вызываемое стрептококками группы А. Наиболее часто стрептококковая инфекция развивается при тонзиллитах и фарингитах (как острых, так и хронических), а также как раневая инфекция после травм или операций.
Так что в тех случаях, когда шелушатся ладони и подошвы, следует уточнить анамнез и провести осмотр. Наличие хронического тонзиллита или инфицированной раны на коже всегда должно вызывать подозрения.
Скарлатина опасна своими осложнениями, которые могут быть как инфекционные (заглоточный абсцесс, шейный лимфаденит, отит, синуситы), так и аллергические (острый гломерулонефрит, ревматизм, узловатая эритема). Своевременное и адекватное лечение уменьшает риск осложнений.
Подробнее о скарлатине
источник







































