Любая боль является сигналом организма о помощи. И вовремя определить и правильно вылечить его — наша первая задача. Появление боли в руках может быть связано со множеством причин. Она может проявиться из-за нарушений состава кожи или мягких тканей, в костях, суставах или кровеносных сосудах руки, нервных заболеваний. Особое внимание следует обратить, если боль появилась в левой руке. Причины могут быть разные. Это может как простая боль в мышцах, так и сигнал об инфаркте миокарда.
Чтобы понять связана ли боль в левой руке с сердцем, важно знать некоторые особенности.
Как выявить инфаркт
1. Найдите причину боли
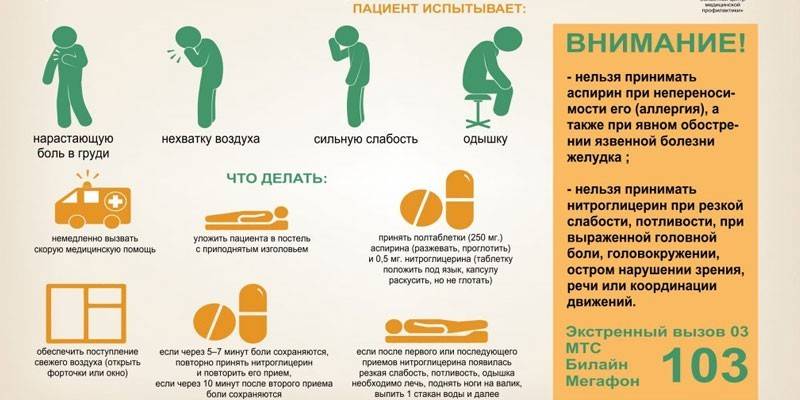
Давящая боль в груди появляется во время приступа. В редких случаях все проходит безболезненно. Подобное проявляется при так называемом “тихом” инфаркте, но в основном боль дает о себе знать. В первую очередь она появляется в груди, затем постепенно переходит вниз, в область левой руки или спины.
Обратите внимание на те признаки, которые по-вашему не связаны с болью. При инфаркте миокарда, кроме появления болей в груди, в спине, в зоне шеи, в левой руке, часто выделяются и другие симптомы. Это тошнота, головокружение, холодный пот, одышка, затрудненное дыхание.Появление хотя бы одного признака из данных симптомов вместе с болью в левой руке увеличивает вероятность сердечного приступа. В таких случаях необходима срочная медицинская помощь.
Своевременно обратитесь за помощью. При появлении симптомов необходимо срочно вызвать скорую помощь. Ваша жизнь может находиться под угрозой и каждая секунда имеет значение. Окажите себе помощь и до приезда скорой помощи примите таблетку аспирина: одну — при высокой дозировке и две — при низкой. Разовая доза не должна превышать 180 мг. Аспирин препятствует образованию тромбов в крови и способствует разжижению крови. В результате образование тромбов прекращается и сердце начинает нормально функционировать.
Поможет в данном случае и нитроглицерин , таблетку которого нужно выпить при подозрении на сердечный приступ. Лекарство на определенное время уменьшит боль в груди и устранит остальные признаки до появления скорой помощи.
Подтвердить диагноз инфаркта можно лишь после соответствующего обследования. При подозрении на сердечный приступ назначаются определенные обследования — ЭКГ.
2. Оцените характер боли
Продолжительность боли в левой руке имеет определенное значение. Если она длится недолго, почти несколько секунд, то не стоит волноваться. Длительная боль в течение нескольких дней или даже недель тоже не представляет никакой угрозы. Опасна лишь боль, длящаяся всего лишь несколько минут. Она может сигнализировать о начавшемся инфаркте. В этом случае боль периодически может затихать и вновь усиливаться через некоторое время. При возможности постарайтесь записать или запомнить длительность и частоту боли, а затем обязательно сообщите о них врачу.
После усердной тренировки возникновение боли в руке, вероятнее всего, связано с мышцами, а не сердцем.
Попытайтесь вспомнить ,чем вы были заняты в течение всего дня и что могло стать причиной возникновения боли в руке?
Не игнорируйте посторонние признаки. Нужно обратить внимание на другие органы и выявить наличие в них болевых симптомов.
В любом случае, каждому человеку необходимо знать о симптомах, характеризующих инфаркт миокарда:
1.Внезапно возникшая боль в груди и дальнейшее ее распространение на левую руку. Изредка боль проявляется и в правой руке, но и в этом случае боль в левой руке сильнее, поскольку левая рука находится ближе к сердцу.
2. Появление скованности и боль в нижней челюсти.
3. Боль, переходящая в область плеч и груди, создающая впечатление тяжести и давления.
3. Возникает ноющая спинная боль.
3. Помните, что боль может возникать по другой причине.
Инфаркт миокарда протекает с большим разнообразием симптомов. Если у вас совпадают даже несколько симптомов, то не игнорируйте их. Безотлагательно обратитесь к врачу для быстрого установления диагноза и проведения эффективного лечения. Только в этом случае шансы на спасение жизни без каких-либо последствий будут высокими.
источник
Болевые ощущения при инфаркте могут носить разный характер. Иногда речь идет о нетипичном случае, когда загрудинные боли иррадиируют в область эпигастрия, головы, шейно-грудного отдела позвоночника. Точно диагностировать приступ может только лечащий врач, на основе симптомов, клинического анамнеза пациента, данных ЭКГ и других анализов, поэтому при существовании вероятности сердечного приступа необходимо обязательно вызывать скорую помощь.
Острая форма ишемической болезни сердца, возникающая на фоне гипоксии миокарда (кислородного голодания сердечной мышцы), в результате нарушения кровоснабжения, называется инфарктом. Предшествующим приступу состоянием является продолжительная сердечная недостаточность, а провоцирующими факторами становятся физическое перенапряжение или эмоциональный стресс, злоупотребление алкоголем и другие элементы нездорового образа жизни (нарушение режима дня, переедание и др.). Сопутствующими, способствующими инфаркту заболеваниями, становятся:
- атеросклероз (уменьшение просвета сосудов и их эластичности);
- тромбоз (образование кровяных сгустков из-за нарушения свертываемости крови);
- тромбоэмболия (закупорка сосудов тромбом, оторвавшимся от места его образования);
- коронароспазм (длительный спазм сосудов сердца).
Характер боли может быть типичным (указывающим на место локализации патологического процесса) и атипичным. Во втором случае, встречающемся нередко, возникает иррадиация болевых ощущений, то есть их отдаление от очага развития заболевания. В типичной ситуации при острой ишемической болезни чувство жгучей боли сдавливающего типа внезапно возникает за грудиной, распространяясь на область шеи и надплечья, с постепенным усилением интенсивности. Продолжительность загрудинной боли при инфаркте миокарда составляет от получаса и более.
В нетипичных случаях симптомы сердечной сосудистой катастрофы проявляются по-другому. Боль может отсутствовать совсем, или появляться в области нижней челюсти, ушах или горле, шейно-грудном отделе позвоночника или под лопаткой. Диагностические ошибки возникают из-за неспособности дифференцировать инфаркт от неврологического проявления шейного или грудного остеохондроза, среднего отита, стоматологических болезней и иных заболеваний.
Боль, в зависимости от местоположения некрозов, их обширности и влияния на состояние и деятельность соседних органов и систем, может носить следующий характер:
- Астматический. Симптоматика напоминает клиническую картину отека легких или астмы (удушье, одышка, кашель). Может возникнуть из-за нарастающей правожелудочковой или левожелудочковой недостаточности.
- Гастритический (абдоминальный). При поражении задней стенки левого желудочка появляются боли в животе, тошнота или рвота, вздутие или икание. Клиническая картина схожа с признаками язвы желудка, холецистита или гастрита.
- Аритмический. Из-за гибели обширных зон сердечной мышцы во время инфаркта могут повреждаться проводящие пути сердца. Процесс сопровождается пароксизмальными тахикардиями, фибрилляциями желудочков, атриовентрикулярными блокадами с потерей сознания. Аритмический инфаркт относится к безболевому типу – боли отсутствуют или выряжены неявно.
- Мозговой (церебральный). Клиническая картина содержит признаки динамических расстройств кровообращения головного мозга (головная боль или головокружение, шум в ушах, потеря сознания, сенсорные или двигательные расстройства). Наблюдается у пациентов с атеросклерозом мозговых сосудов, необходимо дифференцировать с инсультом.
- Безболевой (стертый). Боль слабая или отсутствует, возможны слабость, одышка, повышенное потоотделение, ощущение дискомфорта в груди. Инфаркт диагностируется по результатам электрокардиографии. Эта форма заболевания чаще развивается на фоне сахарного диабета.
Болевой синдром при инфаркте миокарда (колющая или режущая жгучая боль не проходит в течение 15 минут и не снимается Нитроглицерином) не является достаточным основанием для постановки диагноза. Диагностика острой ишемической болезни сердца проводится с учетом жалоб пациента (волнообразный характер приступа, загрудинные боли слева и справа, переходящие в область шеи и надплечий). В острой стадии возможно повышение температуры, артериального давления, воспаление перикарда, гипергликемия. Диагноз подтверждают на основе данных:
- ЭКГ (электрокардиограммы);
- анализов крови (увеличенное РОЭ и лейкоциты, постепенное повышение активности сывороточных трансаминаз).
Правильно и своевременно оказанная первая помощь при инфаркте определяет возможность для больного пережить приступ с минимальным количеством дальнейших осложнений. После немедленного вызова неотложной помощи необходимо произвести ряд следующих простых процедур, которые помогут уменьшить зону ишемических некрозов:
- Обеспечить неподвижность пациента, ограничить его двигательную активность (усадить или уложить).
- Ослабить воротник (галстук) или иные сдавливающие грудь и шею предметы одежды, обеспечить достаточный приток свежего воздуха.
- До приезда врачей давать больному антиангинальное лекарство (например, по 1-2 таблетки Нитроглицерина каждые 15-20 минут).
- При сильном беспокойстве пострадавшего нужно дать ему успокоительные капли (Корвалол, Валокордин, Пустырник или валериановые препараты), при острой выраженной боли – анальгин или иное нестероидное противовоспалительное лекарство.
источник
Многие годы безуспешно боретесь с ГИПЕРТОНИЕЙ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить гипертонию принимая каждый день.
Здоровое сердце функционирует так, что его владелец не замечает этого. Однако каждый взрослый человек хотя бы раз в жизни испытывал дискомфорт в левой части груди. Боль в сердце может быть разной — кто-то испытывает сжатие и давление, или жжение и покалывание. Интенсивность боли также может отличаться. На характер болезненных ощущений влияет физическая нагрузка и интенсивность стресса. Чаще всего люди испытывают боль, которая отдает в левую лопатку или руку, и этому явлению есть свои объяснения.
Для лечения гипертонии наши читатели успешно используют ReCardio. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Кардиогенные причины включают в себя заболевания сердца, из-за которых человек ощущает боль, отдающую в левую руку:
- Ишемическая болезнь: инфаркт миокарда, стенокардия, кардиосклероз. При этих заболеваниях, сопровождающихся нарушением кровоснабжения сердца и некрозом некоторых его участков, человек ощущает боль, которая локализуется за левой частью грудины. Также она может отдавать в шею, лопатку и челюсть. Существенный дискомфорт отмечается при инфаркте миокарда. Боль при ишемических болезнях сердца называется ангинозной.
- Миокардит: воспаление сердечной мышцы, отражающееся на его функционировании. Чаще всего имеет инфекционных характер. При миокардите человек ощущает давящую и тупую боль в сердце, которая ощущается за левой стороной груди. Болезненные ощущения, возникшие при воспалении в сердце и при пороках этого органа, называют кардиалгией.
- Перикардит: воспаление оболочки сердца. При этом заболевании человек страдает от острой боли в сердце, которая ощущается в левой стороне туловища. К болевому симптому также присоединяется сильная затрудненность дыхания, отечность конечностей и аритмия.
- Кардиомиопатия: застойная, гипертрофическая, рестриктивная, аритмогенная, правожелудочковая. Это патологические изменения в миокарде, приводящие к нарушениям его функций. У человека, имеющего такой недуг, не только болит и колет сердце, но и присоединяются другие симптомы, специфика которых зависит от характера кардиомиопатии.
- Аритмия: кроме нарушения ритма у человека наблюдается дискомфорт в области сердца.
- Поражения сердца, возникшие на фоне уремии и сахарного диабета: сопровождаются нарушением метаболизма в сердце (уремия) и поражением коронарных артерий (сахарный диабет). При диабете боль в сердце напоминает чувство тяжести, а при уремии человек ощущает сильный дискомфорт в левой части грудной клетки.
- Травмы сердца и новообразования: ушиб, сотрясение, разрыв, травматический инфаркт миокарда. Интенсивность боли зависит от характера и силы повреждения. При доброкачественных и злокачественных опухолях у человека возникает сильная одышка и давящая боль, которая может распространяться на всю левую половину груди.
Болезненные ощущения в сердце, распространяющиеся по левой руке, зачастую никак не ассоциируются с кардиогенными причинами. Неприятные ощущения в левой части груди возникают при кардионеврозе — психосоматическом расстройстве, спровоцированном длительным стрессом или переутомлением. При кардионеврозе человек ощущает, что у него болит в левом подреберье, причем дискомфорт может иметь разный характер: пострадавшему кажется, что сердце «покрывается льдом» или «печет огнем». Боль также может отдавать в лопатку или шею.
Интенсивный болевой симптом, распространяющийся по грудине, может свидетельствовать о межреберной невралгии. Колющая и пронзающая боль может длиться на протяжении нескольких дней. При остеохондрозе также возникают похожие ощущения. Боль зачастую отдает в руку или в лопатку.
Сильной болью, отдающей в спину или руку, сопровождается воспаление средостения, возникающее после операций и травм пищевода. Кроме того, человек ощущает лихорадку и наблюдает у себя отечность верхней части туловища. Человек может ощущать дискомфорт в области сердца, отдающий в левую руку, при артрите плечевого сустава, воспалении сухожилия плечевой мышцы, невралгической амиотрофии и плечелопаточном периартрозе.
Боль в области сердца с иррадиацией в левую руку может свидетельствовать о заболеваниях легких или молочной железы, в том числе и злокачественных. Дискомфорт в груди и сдавливание характерно для грыжи пищевода и язвенной болезни желудка. Боль усиливается после приема пищи.
Если ребенок жалуется на то, что у него болит в левой части груди и руке, то причиной болевого синдрома может быть:
- перикардит;
- врожденный порок сердца;
- ревматическое поражение сердца после ангины или скарлатины;
- невроз.
Если у человека болит и колет в левой части груди, он начинает подозревать у себя серьезные проблемы с сердцем. Однако характер сердечной боли отличается от характера дискомфорта, спровоцированного некардиогенными факторами:
- несердечная боль характеризуется покалыванием и простреливанием, сердечная — тяжестью, жжением и сжатием;
- при некардиогенных причинах человек ощущает острую боль в груди или руке при кашле или резком движении;
- если боль не связана с сердечными проблемами, она будет носить не приступообразный, а постоянный характер;
- боль, возникшую в сердце, можно устранить приемом нитроглицерина, но если дискомфорт имеет иное происхождение, препарат не поможет;
- при сердечных недугах боль иррадиирует в левую часть туловища: в лопатку, руку, шею и челюсть.
Интенсивно болит сердце у людей, переживающих инфаркт миокарда, вызванный блокировкой коронарных артерий тромбом. Данное состояние требует экстренной помощи медиков. К симптомам инфаркта относят:
- боль, распространяющуюся по левой руке, лопатке, шее и челюсти;
- головокружение;
- онемение рук;
- чувство нехватки воздуха;
- обильное потоотделение;
- кашель.
При подобных симптомах как можно скорее вызывают скорую помощь. До приезда медиков нужно принять 2 таблетки Аспирина. Препарат поможет предотвратить закупорку артерий. Утолить сердечную боль поможет нитроглицерин. Пострадавший должен находиться в лежачем положении, а тесную одежду желательно снять. Человека с сердечным приступом госпитализируют в стационар с целью дальнейшего лечения.
Дискомфорт в левой части грудины, даже тот, который не связан с заболеваниями сердца и сосудов, требует диагностики. Изучением состояния пациента, у которого появилась подобная жалоба, занимаются невропатолог, гастроэнтеролог, кардиолог и пульмонолог. Также может понадобиться консультация онколога. Обследуемому показаны следующие диагностические мероприятия:
- Электрокардиография: позволяет оценить электрическую активность миокарда и сердечный ритм.
- Электрокардиография с физической нагрузкой или ее имитацией: оценка активности миокарда при нагрузке.
- Суточный мониторинг электрокардиографии по методике Холтера: регистрация активности миокарда в разное время суток.
- Фонокардиография: исследование шумов в сердце.
- Эхокардиография: позволяет оценить состояние и функционирование миокарда и клапанного аппарата.
- Коронарография: диагностика коронарных артерий.
- Рентгенография грудной клетки: позволяет оценить физические параметры сердца.
- Магнитно-резонансная томография позвоночника: позволяет диагностировать остеохондроз и его осложнения (межпозвоночные грыжи, протрузии).
- Флюорография: оценка состояния легких.
- Эндоскопия желудка (пищевода): позволяет оценить состояние органов пищеварения.
Также может понадобиться сдача общего анализа крови.
Недопустимо приступать к лечению сердечной боли без предварительного выяснения причины такого явления. Самолечение может нанести непоправимый вред здоровью!
Терапия направлена в первую очередь на устранение заболевания, спровоцировавшего боль. К примеру, инфаркт миокарда лечится исключительно в стационарных условиях. Суть терапии заключается в восстановлении кислородного снабжения сердца, профилактике образования тромбов, устранении боли, а также нормализации артериального давления и сердечного ритма.
При воспалительных процессах в сердце назначается постельный режим, а также прием антигистаминных средств, противовирусных препаратов или антибиотиков. Кардиомиопатию лечат диуретиками, ингибиторами АПФ и противоаритмическими препаратами. При аритмии прописываются противоаритмики, также врач может принять решение в пользу установки электрокардиостимулятора, который нормализует сердечный ритм.
Суть терапии кардионевроза заключается в устранении факторов, негативно влияющих на нервную систему, а также в нормализации образа жизни. Это правильное питание, спорт, минимизация стрессов, отказ от алкоголя, достаточный сон. Врач может прописать пациенту легкие седативные препараты. При остеохондрозе пациент должен выполнять все рекомендации невропатолога, а при заболеваниях желудочно-кишечного тракта — гастроэнтеролога.
Артериальное давление – это показатели, по которым судят о состоянии человека. Если происходит его отклонение от нормы, выявляются дискомфортные ощущения, которые пагубным образом сказываются на функционировании сердечно-сосудистой системы.
Когда у человека показатели давления 120/70-80 – это нормально. Но, не все люди вписываются в пределы нормы. Параметры давления, как правило, индивидуальны для каждого человека.
Некоторые будут себя нормально чувствовать при 110/70, а другие более комфортно, когда цифры на тонометре составляют 140/90. Но, принято считать, что если у здорового человека давление 140/90, то это уже отклонение, и совсем не нормально.
Возникает логичный вопрос, а что делать, если давление 140/90, либо 145/100? Какие лекарства помогут в этой ситуации нормализовать артериальное давление?
Давление показывает две цифры, которые характеризуют состояние человека. Стоит разобраться, какие показатели считаются нормальными, а какие отклонением от нормы?
Давление 140 на 80 мм ртутного столба является той минимальной цифрой, которая при повторном измерении считается артериальной гипертензией 1 степени. Другими словами, ставится диагноз пограничная гипертензия.
То есть, если у человека давление 139/89 – это нормально, но буквально 1 мм ртутного столба, и появляется артериальная гипертензия.
В здоровом организме, даже при сильнейшем стрессе, никогда не произойдет такого резкого скачка АД. Поэтому, давление 140 на 80 мм ртутного столба означает первичную артериальную гипертензию, несмотря на то, что вторая цифра в пределах нормы.
Артериальное давление также считается основанием о постановке диагноза артериальная гипертензия.
Так как существует множество причин возникновения повышенного давления, то не всегда удается их установить с точностью. В таком варианте доктор говорит об эссенциальной гипертензии. Выделяют следующие причины повышенного давления 140/90:
- Излишняя масса тела. Каждый килограмм лишнего веса напрямую влияет на артериальное давление, увеличивая его. Можно с уверенностью сказать, что 30 кг лишней массы приведут к гипертензии.
- Патологическое состояние почек.
- Возрастные изменения в организме. Естественному старению подвергаются и артериальные стенки, вследствие чего они теряют свою эластичность и упругость, повышается сопротивляемость сосудов кровотоку, как результат, давление может быть не только 140/90, но и больше 140/100-110.
- Генетическая предрасположенность.
- Вредные привычки, неправильное питание.
- Гиподинамия, порок сердца, стрессовые ситуации.
Нередко давление 140/100 может стать причиной приема гормональных препаратов, как правило, когда пациент перестает принимать те лекарства, давление нормализуется и приходит в норму.
У беременных женщин бывают неконтролируемые скачки давления, связанные с тяжелой беременностью и поздним токсикозом, нередко диагностируются цифры 142/95.
При давлении 140/100 врачи чаще всего отдают предпочтение немедикаментозной терапии, посредством изменения образа жизни. Но, когда показатели превышают 140/100, становятся 140/110 и выше, то в любом случае назначаются различные лекарства, помогающие сбить АД.
АД 120/70-75 считается идеальным давлением, при котором человек чувствует себя нормально. Но, к сожалению, идеальные параметры встречаются очень редко. Некоторые люди могут чувствовать себя прекрасно и с АД 120/85, при этом, прожить с таким давлением всю жизнь. Просто для них такие цифры считаются нормой.
Многие интересуются, а если давление 140/110 – это нормально? Нет, такое давление тоже не принято считать нормой.
При давлении 140/110 нужно выводить излишки из организма, отказаться от поваренной соли, жирной еды, курения и алкоголя. В ряде случаев, врач назначает лекарства от давления, как более мягкие, так и серьезные.
Если соблюдать рекомендации лечащего врача, то со временем можно претендовать на давление 130/70.
Итак, какие показатели считаются нормальными, было выяснено. Теперь необходимо выяснить, что подразумевает под собой лечение без лекарств.
Лечение гипертонии, с показателями 140/85-100 нужно начинать с немедикаментозного лечения, отдавая предпочтения физиотерапевтическим процедурам, специальное диете, фитотерапии.
Медикаментозная терапия показана в той ситуации, когда АД 140/110, либо, когда давление 140/85-100, но имеются хронические сопутствующие заболевания, у пациента очень плохое самочувствие.
А также, лекарства назначаются в тех случаях, когда полгода немедикаментозного лечения не принесли желаемого снижения, давление осталось на прежнем уровне 140/100.
Нередко бывает, что если пациент придерживается всех правил и рекомендаций, то у него давление нормализуется до идеальных показателей – 120/70.
Что включает в себя немедикаментозное лечение:
- Отказаться от вредных привычек. Алкогольные напитки употреблять умеренно, отдать предпочтение натуральному красному вину либо свежему пиву.
- Специальная диета. Огромную роль в успехе выздоровления играет ограничение/исключение поваренной соли из рациона питания. При лишнем весе, необходимо похудеть.
- Оптимальные физические нагрузки – медленная ходьба, бег (с разрешения врача), плавание, езда на велосипеде, танцы.
- Психорелаксация, включающая в себя сеансы с гипнозом, общим расслабляющим массажем, точечным массажем, иглотерапией.
- Физиотерапия – электросон, электрофорез с Новокаином, Папаверином, сероводородные ванны.
- К фитотерапии относят курсовое лечение с помощью лекарственных сборов, которые содержат в себе пустырник, валерианы, мелиссу, калину. Однако какие сборы наиболее эффективны в конкретной ситуации, подскажет доктор.
- Нетрадиционная медицина. Полагается, что гипотензивное действие оказывает свекольный и морковный сок, плоды брусники, клюквы.
С помощью такой терапии у мужчин удается стабилизировать давление до 126/79, а у женщин до 120/75. К сожалению, часто приходится прибегать и к более тяжелой артиллерии, в виде антигипертензивных препаратов.
Если не помогло похудение, отказ от соли и прочие методы, доктор назначает лекарства, оказывающие антигипертензивный эффект. Они помогают вывести излишки жидкости из организма человека, способствуют расширению сосудов, как следствие, снижается АД.
Для лечения гипертонии наши читатели успешно используют ReCardio. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Стоит разобраться, какие лекарства назначаются доктором при повышенном давлении? Все препараты, позволяющие снизить давление крови, делятся на пять больших категорий:
- Мочегонные лекарства – Индапамид, Фуросемид, способствуют выведению лишней жидкости из человеческого организма, следовательно, происходит снижение показателей давления.
- Блокаторы кальциевых каналов – Нифедипин, Верапамил. Данная группа средств блокирует кальциевые каналы, что не позволяет сокращаться сосудистым стенкам. В итоге увеличивается просвет сосудов, восстанавливается нормальный кровоток, а давление стабилизируется до нормальных цифр.
- Ингибиторы АПФ – Беназеприл, Эналаприл. Считаются как лекарства первой линии, можно принимать в ходе продолжительного лечения, но и использовать как средства мгновенного действия.
- Антагонисты ангиотензина – Лозартан, Козаар.
- Адреноблокаторы – Атенолол, Бетаксолол, блокируют воздействие адреналина на сосудистые стенки, вследствие чего замедляется пульс, уменьшается синтез норадреналина и адреналина.
Стоит отметить, что адреноблокаторы обладают одним, но существенным недостатком, у них много побочных эффектов.
В свою очередь, мочегонные препараты подразделяются на несколько категорий:
- Тиазидные диуретики являются самыми дешевыми из аналогичных средств, но, они помимо вывода лишней жидкости из организма, выводят и калий, который важен для полноценного функционирования сердечно-сосудистой системы.
- Петлевые диуретики принимать на постоянной основе не рекомендуется.
- Калийсберегающие диуретики необходимо принимать тем пациентам, у которых понижено содержание калия в крови.
Определить, насколько эффективно подобрана медикаментозная терапия, можно по таким критериям:
- Если пациент хорошо переносит предложенную терапию, чувствует себя нормально и не жалуется на возникновение новой симптоматики.
- Если происходит снижение показателей систолического и диастолического давления до нормы, значит, терапия подобрана правильно.
Как правило, врач для лечения артериальной гипертензии назначает не один препарат, а сразу несколько, которые хорошо работают в своем симбиозе.
Лекарства имеют разные механизмы воздействия, поэтому могут одновременно воздействовать на несколько факторов повышения АД.
Если давление повысилось один раз, то есть ранее такого не наблюдалось, значит волноваться не стоит. Нужно просто подумать о причинных, возможно был сильный стресс, либо человек перетрудился.
Но, если АД свойственно подниматься на регулярной основе, то с такой ситуацией необходимо что-то делать:
- Для начала необходимо контролировать свое артериальное давление. Желательно измерять не менее 3-х раз в день.
- Ежедневно принимать лекарства, ранее назначенные доктором.
- Внести в свою жизнь оптимальные физические нагрузки, прогулки по свежему воздуху и правильное питание.
Когда у человека давление 140/90 – это не нормально, он чувствует определенный дискомфорт, который причиняет повышенное АД. Какие же действия помогут в такой ситуации? В этом случае нужно принять следующие меры:
- Принять удобное положение, постараться полностью расслабиться. Приступить к дыхательной гимнастике, делая глубокие вдохи и медленные выдохи (10 минут). Обычно такой способ помогает сбить давление, если оно немного повысилось.
- Если артериальное давление растет, а не снижается, то нужно вызвать скорую помощь.
- Снять приступ повышенного АД поможет валериановая настойка, которая обязана быть в домашней аптечке гипертоника.
- Если приступ сопровождается болезненными ощущениями в области сердца, нужно положить под язык таблетку Нитроглицерина.
- Если АД повысилось в первый раз, и причин человек не знает, то не стоит принимать препараты, которые посоветовали другие люди. Какие лекарства необходимы в такой ситуации, знает только доктор.
В любом случае, лечить повышенное АД необходимо в обязательном порядке, ведь систолический показатель 140 – это болезнь, внутренний сигнал организма, который свидетельствует о том, что пора приступать к лечению, устранив пагубные привычки, и скорректировав свой образ жизни.
Стоит помнить, что самостоятельное назначение лекарственных средств недопустимо. Каждый препарат имеет свои противопоказания, и велика вероятность ухудшения ситуации, а не выздоровления. Популярное видео в этой статье расскажет об основных моментах высокого давления.
на
источник
Сильная и внезапная боль всегда вызывает бурю эмоций, страхов и переживаний, особенно когда она сочетается с резким ухудшением самочувствия. Боль при инфаркте миокарда – это сигнал катастрофы с сердцем, который требует безотлагательных мер для спасения жизни больного, сохраняя при этом его физический и психический покой.
Прямой причиной болей является гипоксия миокарда, вызванная острым нарушением кровоснабжения сердца. Как правило, инфаркту предшествует длительная хроническая сердечная недостаточность. Спровоцировать приступ могут физическая работа, стресс, эмоциональное напряжение, переедание, алкоголь.
Основными патологическими процессами, вызывающими критическое снижение кровотока, неудовлетворяющего потребности миокарда, являются:
1. Атеросклероз. Рост на внутренней стенке сосуда специфических бляшек, уменьшающих его просвет и эластичность.
2. Тромбоз. Появление кровяного сгустка в результате локального нарушения свертываемости из-за распада атеросклеротической бляшки.
3. Тромбоэмболия. Попадание в систему коронарных артерий эмбола, образованного в результате эндокардита или патологии клапанов сердца.
4. Коронароспазм. Сохраняющийся 15 и более минут спазм сосудов сердца вызывает гибель миокардиоцитов.
Локализация очагов некроза, их обширность и то, какая боль при инфаркте миокарда будет беспокоить больного, прямо связаны с тем, которая из двух артерий, питающих сердце или их ветвей, подверглась обструкции. По этой причине выделяют два варианта:
- левожелудочковый (передней, задней, боковых стенок и межжелудочковой перегородки) как итог нарушенного кровообращения в огибающей и в нисходящей ветвях левой венечной артерии;
- правожелудочковый (стенок правого желудочка и заднего отдела межжелудочковой перегородки), имеет место при поражении ветвей правой венечной артерии.
Болевые ощущения обычно прямо указывают на их источник. Но иногда имеет место так называемая иррадиация болей, при инфаркте миокарда которую отмечают довольно часто. Тогда боль ощущается совсем не там, где возникла. При остром ишемическом заболевании сердца наблюдают два основных варианта кардиалгии:
Боли в сердце при инфаркте миокарда начинаются внезапно с быстрым нарастанием интенсивности. Страдания обычно не уменьшаются в течение 30 минут и даже могут усилиться при отсутствии помощи. Боль жгучего или сдавливающего типа ощущается за грудиной, захватывает шею и надплечье. Прием нитроглицерина не избавляет пациента от мучений. Показательно положение, когда человек хватается руками за грудь.
Первоначальные симптомы сердечной катастрофы могут проявляться иначе. Локализация боли при инфаркте миокарда иногда симулирует отит, зубные проблемы, острые неврологические проявления шейного или грудного остеохондроза, миозита и других болезней.
К диагностическим ошибкам обычно приводят болевые ощущения в нижней челюсти, шейно-грудном отделе позвоночника, горле и ухе, лопатке, руке слева.
Сочетание всевозможных вариантов расположения некрозов, их глубины, распространенности, вовлечения проводящих путей, нестабильность во времени формируют непредсказуемое негативное влияние на гемодинамику и состояние других органов и систем. Это обусловливает многообразие клинических проявлений:
Часто инфаркт миокарда, затронувший заднюю стенку левого желудочка, проявляется болями в животе, застоем, вздутием, тошнотой, икотой и рвотой. Во время обследования в эпигастрии определяются напряженная брюшная стенка и выраженная болезненная реакция на пальпацию. Клинические симптомы схожи с признаками, выявляемыми при язвенной болезни, гастрите, панкреатите, холецистите.
Иногда клиническая картина начала заболевания типична для сердечной астмы или отека легких. Больных беспокоят чувство удушья, одышка, кашель с пенистой мокротой. Наблюдается при быстром нарастании левожелудочковой и правожелудочковой недостаточности. Может напоминать бронхиальную астму.
Нередко катастрофическая ситуация напоминает динамическое расстройство кровообращения головного мозга. Головной боли при этом своеобразном проявлении инфаркта миокарда сопутствуют шум в ушах, обмороки, головокружение, двигательные и сенсорные расстройства. Свойственно пациентам пожилого возраста при атеросклерозе сосудов мозга. Бывает сложно отличить от инсульта.
Обширные зоны гибели миокарда, особенно затрагивающие межпредсердную и межжелудочковую перегородку, повреждают проводящие пути сердца. Об аритмическом инфаркте обычно говорят при развитии фибрилляций желудочков, пароксизмальных тахикардий и атриовентрикулярных блокад с потерей сознания, когда болевой синдром не выражен или отсутствует.
Непостоянные и быстро проходящие явления слабости, одышка, потливость, нарушение сна, чувство дискомфорта в груди могут быть единственными свидетелями инфаркта миокарда без боли. Обнаруживается при электрокардиографии. Встречается, в частности, у давно страдающих сахарным диабетом.
Жизненно важно уметь отличать кардиалгию при стенокардии и при инфаркте миокарда, ибо начатое с опозданием лечение может довести до трагических последствий. Необходимо сравнить несколько критериев, которые позволят увидеть различия и поставить правильный диагноз.
| Различия между приступами при ИМ и стенокардии | Краткая характеристика |
| Длительность | Для стенокардии характерно развитие в виде ряда приступов после физической нагрузки или психоэмоционального возбуждения. Длится от 5 до 15 минут с ослабеванием болевых проявлений между эпизодами. Продолжительность боли в острейшем периоде при инфаркте миокарда гораздо больше, особенно если лечение запоздало, тогда она может не кончаться несколько часов. |
| Интенсивность | При стенокардии боль постепенно становится весьма сильной, но терпимой. Внезапность появления болевого синдрома больше характерна для инфаркта миокарда, при котором он быстро нарастает и приобретает невыносимую и мучительную силу. |
| Параллельная симптоматика | При приступе стенокардии обычно отсутствует. Инфаркту миокарда практически всегда сопутствует страх смерти с вегетативными расстройствами в виде холодного пота, могут впервые нарушиться ритм, присоединиться АВ-блокады. |
| Эффективность нитратов | Спустя 3 — 5 минут после применения нитроглицерина стенокардия начинает проходить, наблюдается явное улучшение. И, напротив, применение нитроглицерина на характер боли при инфаркте миокарда существенного влияния не оказывает. |
| Локализация | При стенокардитическом приступе боль обычно ощущается только за грудиной, а инфаркт захватывает еще область шеи и надплечья слева. |
От того, насколько быстро и правильно будет оказана помощь в первые минуты заболевания, зависит дальнейшая судьба больного. До того, как пациент окажется в руках медиков, необходимо выполнить простейшие мероприятия, которые снизят потребность миокарда в кислороде и могут уменьшить зону ишемического некроза:
1. Безотлагательно сделать вызов скорой помощи.
2. Пресечь двигательную активность. Усадить или уложить пациента, иногда настоятельно.
3. Обеспечить приток свежего воздуха. Если надо, то расстегнуть воротник, открыть окно, включить вентилятор.
4. Помочь принять антиангинальные лекарства. Нитроглицерин 1 — 2 таблетки (2 — 3 капли) под язык два или три раза до приезда скорой помощи с интервалом 15 — 20 минут.
5. Уменьшить беспокойство больного. Дать выпить капли валокордина, корвалола, пустырника или препараты валерианы.
6. Стоит попытаться уменьшить боль. Можно дать больному анальгин или нестероидное противовоспалительное средство.
7. Обеспечить все необходимое и помочь собраться в больницу.
Роль боли при инфаркте миокарда трудно переоценить. Она дает знать о наступившей катастрофе, побуждает к немедленным действиям, направленным на минимизацию последствий этого недуга. Важно правильно интерпретировать ее проявления, вовремя распознать болезненные симптомы. Быстрое выполнение нескольких простых рекомендаций поможет сохранить жизнь близким людям, избежать неприятных осложнений.
О симптомах инфаркта миокарда смотрите в этом видео:
Под действием внешних факторов может возникнуть предынфарктное состояние. Признаки схожи у женщин и мужчин, распознать их бывает непросто из-за локализации боли. Как снять приступ, сколько он длится? Врач на приеме изучит показания на ЭКГ, назначит лечение, а также расскажет о последствиях.
Типичная форма инфаркта миокарда имеет свои особенности и симптомы. Если их своевременно распознать, можно спасти жизнь больному.
Для того, чтобы понять, что принимать при болях в сердце, надо определить их вид. При внезапных, сильных, ноющих, тупых, резких, колющих, давящих болях нужны разные препараты — успокоительные, снимающие спазмы, от аритмии, тахикардии. Какие таблетки помогут при болях от стресса, при ишемии, аритмии, тахикардии? Поможет ли аспирин, анальгин, Но-шпа. Народные средства из трав для сердца. Что купить без рецепта для пожилых, при приступе.
Случиться инфаркт кишечника может и у людей до 30, и в пожилом возрасте. Признаки и симптомы неспецифичны, причины до конца не изучены. Бывает ли инфаркт тонкого кишечника?
Характер и особенности боли при сердечной недостаточности, их интенсивность будут отличаться. Например, головные характерны для инфаркта миокарда, когда идет общее нарушение кровообращения. Болит сердце и чувствуются спазмы в ногах при тромбах.
Последствия инфаркта миокарда, обширного или перенесенного на ногах, будут удручающими. Необходимо своевременно распознать симптомы, чтобы получить помощь.
Причины возникновения мелкоочагового инфаркта миокарда схожи со всеми остальными видами. Довольно непросто его диагностировать, острый на ЭКГ имеет атипичную картину. Последствия при своевременном лечении и реабилитации намного легче, чем при обычном инфаркте.
Назначают анальгетики при инфаркте для снятия острой боли и общего улучшения состояния пациента. При инфаркте миокарда помогут обезболивающие наркотические, транквилизаторы, опиоидные, в некоторых случаях нужна закись азота.
Диагностировать заднебазальный инфаркт непросто ввиду специфичности. Одного ЭКГ может оказаться недостаточно, хотя признаки при правильной расшифровке выраженные. Как лечить миокард?
источник
Риск инфаркта после 50 лет увеличивается, хотя он может случиться и у молодых людей. В любом возрасте боль за грудиной должна вас насторожить. Когда происходит полная блокада коронарной артерии тромбом (кровяным сгустком), возникает инфаркт. Какой-либо участок мышцы сердца обескровливается, и сердце не получает нужного количества питательных веществ и кислорода. В результате повреждается или совсем погибает часть сердечной мышцы.
Инфаркт – распространённое заболевание, но немногие люди знают его симптомы. Многие считают, что сердечная боль должна быть острой и проявляться в левой стороне груди. Обычно боль при инфаркте локализуется за грудиной (реже в области сердца) и носит давящий характер. Основным симптомом инфаркта считается длительный приступ нестерпимой раздирающей боли в груди. Иногда приступ длится часами, а иногда даже сутки.
1. Безотлагательно сделать вызов скорой помощи.
2. Пресечь двигательную активность. Усадить или уложить пациента, иногда настоятельно.
3. Обеспечить приток свежего воздуха. Если надо, то расстегнуть воротник, открыть окно, включить вентилятор.
4. Помочь принять антиангинальные лекарства. Нитроглицерин 1 — 2 таблетки (2 — 3 капли) под язык два или три раза до приезда скорой помощи с интервалом 15 — 20 минут.
5. Уменьшить беспокойство больного. Дать выпить капли валокордина, или препараты валерианы.
6. Стоит попытаться уменьшить боль. Можно дать больному анальгин или нестероидное противовоспалительное средство.
7. Обеспечить все необходимое и помочь собраться в больницу.
Роль боли при инфаркте миокарда трудно переоценить. Она дает знать о наступившей катастрофе, побуждает к немедленным действиям, направленным на минимизацию последствий этого недуга. Важно правильно интерпретировать ее проявления, вовремя распознать болезненные симптомы. Быстрое выполнение нескольких простых рекомендаций поможет сохранить жизнь близким людям, избежать неприятных осложнений.
В 90% случаев начало инфаркта миокарда сопровождается появлением стенокардических болей:
- Человек жалуется на давящее, жгущее, колющее, сжимающее чувство боли прямо за грудиной или в левой ее половине.
- Боль нарастает за короткое время, может ослабевать и усиливаться волнообразно, отдает в руку и лопатку, правую сторону груди, шею.
- В состоянии покоя боль не проходит, прием нитроглицерина или других сердечных препаратов чаще всего не приносит облегчения.
- Характерными симптомами могут стать слабость, резкая одышка, нехватка воздуха, головокружение, усиленное потоотделение, чувство сильной тревоги, страх смерти.
- Пульс при инфаркте миокарда может быть либо слишком редким (менее 50 ударов в минуту), либо ускоренным (более 90 ударов минуту), либо нерегулярным.
Приступ стенокардии обычно длится около 30 минут, хотя известны случаи, когда он продолжался несколько часов. За ним следует короткий период без боли и затяжной болевой приступ.
Вам будет интересно:Ишемическая болезнь сердца и инфаркт миокарда
• Боль, которая отдаёт в левую лопатку, в левую руку, правое или левое плечо, в мизинец или в безымянный палец левой руки, на внутреннюю поверхность левой руки, челюсть.
• Головокружение или резкая слабость.
• Резкое падение артериального давления.
• Усиленное сердцебиение, перебои в области сердца, одышка.
• Общее недомогание, рвота, тошнота, ощущение комка в горле, потливость.
• Чувство надвигающейся катастрофы.
Во время приступа у человека может появиться страх смерти, беспокойство, он начинает нервно ходить по комнате. Картина инфаркта у всех разная, она меняется от места повреждения в сердце и глубины повреждения, а также от индивидуальной переносимости боли. Инфаркт может развиться и по атипичной форме.
Болевого приступа может не быть, нарушится ритм сердца, внезапно может появиться одышка, возникнуть боли в верхней части живота, которые сопровождаются тошнотой, рвотой и нарушением стула. Человек может даже потерять сознание. Иногда человек просто не замечает инфаркта. Но мелкоочаговые инфаркты накапливаются, и последствия могут быть тяжёлыми.
По стадиям развития инфаркт разделяют на острейший, острый, подострый и период рубцевания. Каждый из них имеет свои особенности течения.
Острейший инфаркт миокарда длится до 2 часов от начала приступа. Сильные и продолжительные приступы боли говорят о разрастании очага некротического поражения.
Острый период инфаркта длится несколько суток (в среднем, до 10). Зона ишемического некроза отграничивается от здоровых тканей миокарда. Этот процесс сопровождается одышкой, слабостью, повышением температуры тела до 38-39 градусов. Именно в это время риск осложнений инфаркта или его рецидива особенно велик.
В подострой стадии инфаркта омертвевшие ткани миокарда замещаются рубцом. Она длится до 2 месяцев после приступа. Все это время больной жалуется на симптомы сердечной недостаточности и повышение артериального давления. Отсутствие приступов стенокардии – благоприятный показатель, но если они сохранились, это повышает риск повторного инфаркта.
Период рубцевания после инфаркта миокарда длится около полугода. Здоровая часть миокарда возобновляет свою эффективную работу, АД и пульс приходят в норму, симптомы сердечной недостаточности исчезают.
Не любая боль в грудной клетке является признаком надвигающегося приступа. Чтобы понять, действительно ли симптомы являются сигналом о нарушении работы сердца, ответьте на вопросы:
– Боль появляется в центре спины, груди или слева? (сердце)
– Боль возникает после еды или физической нагрузки? (сердце)
– Боль продолжается секунды? (не сердце)
– Более чем 10 минут? (сердце)
– Человек начинает кашлять, или у него появляется одышка? (лёгкие или сердце)
– Усиление потоотделения? (спазм пищевода или сердце)
– Обострение боли бывает при вдохе или при движении? (невралгия)
– Ощущается боль в области груди? (грудные мышцы)
– Боль во всей грудной клетке? (лёгкие или сердце)
– Острая, жгучая боль? (проблема с желудочно-кишечным трактом)
– Отрыжка? (проблема с сердцем или с желудочно-кишечным трактом)
– Сердцебиение участилось? (желудочно-кишечный тракт или сердце)
– Появляется чувство, что происходит что-то серьёзное? (сердце)
Не пропустите начало инфаркта, будьте внимательным к себе, иногда симптомы накладываются друг на друга. Инфаркт миокарда может развиться на фоне ишемической болезни сердца. Может начаться при выраженной психоэмоциональной или физической нагрузке. Может инфаркт возникнуть и без видимой причины. Длительная боль за грудиной при приступе стенокардии, которая не становится меньше после приёма нитроглицерина, является серьёзным сигналом.
Считают, что к инфаркту больше расположены холерики или сангвиники, которые отличаются остро развитым чувством ответственности, или люди любыми путями добивающиеся цели. Причиной может быть и деятельность на “износ” при максимальном напряжении физических и духовных сил. Такие люди часто не умеют отдыхать. В группу риска входят и очень общительные люди, переоценивающие свои возможности, непостоянные и эмоционально не сдержанные.
Однако опасность инфаркта подстерегает флегматиков и меланхоликов. Это происходит, когда привычный образ жизни меняется на очень активный образ жизни. Когда проявляется категоричность, нервозность, чрезвычайная настойчивость при достижении поставленной цели. У пожилых людей инфаркт может случиться при резкой смене климатических поясов.
Неблагоприятно действуют на сердце сильные звуки или промышленные шумы, они способствуют повышению артериального давления. На влажность воздуха сердце тоже реагирует, особенно ниже 50 % и выше 90%. Если у вас есть перечисленные факторы риска, то это совсем не значит, что инфаркт неизбежен. Можно самим изменить ситуацию, не дожидаясь беды.
Если симптомы, перечисленные выше, возникли у кого-то из соседей, близких или у самого себя, нужно звонить в неотложку. Больного нужно правильно уложить – поверхность должна быть твердой, голову важно максимально запрокинуть. Чтобы ничего не мешало дыханию, изо рта пострадавшего вынимают протезы (если съемные). Если у больного рвота, голову поворачивают набок, ротовую полость очищают марлевым или ватным тампоном, подручными средствами.
Важно проверить, может ли человек сам дышать. Если нет, нужно выполнить искусственную вентиляцию лёгких. Каждому будет полезно просмотреть видео с подробными указаниями, как выполнять искусственное дыхание. Это может спасти кому-то жизнь. В целом, процедура выглядит так: больной лежит в указанном выше положении, его голову нужно удерживать.
Реанимирующий человек делает максимальный вдох и вдувает с силой воздух через рот пострадавшему, при этом нужно зажать ему нос. Пока реанимирующий набирает новую порцию воздуха, грудная клетка пострадавшего опускается – происходит самостоятельный выдох. Для гигиены рот пострадавшего прикрывают платком. Искусственное дыхание нужно делать, пока больной сам не начнет дышать или пока не приедут врачи.
Если, помимо дыхания, нет пульса, нужно совместить искусственную вентиляцию с непрямым массажем сердца. Сложности в этом нет, важно лишь правильно выполнять процедуру. Руки нужно расположить одна на другую, а нижнюю положить на грудину – строго посредине, чтобы ладонь была на 2 пальца выше мечевидного отростка.
Руки сгибать не нужно, используется собственная масса тела. Так конечности устанут не столь быстро, а силы нажатия будет достаточно, чтобы выдавливать кровь из сердца, заставляя её циркулировать по организму. Необходимо плавно надавливать, смещая грудину на 4-5 см по направлению к позвоночнику. Частота надавливаний примерно равна 80 компрессий в минуту. Через 15 компрессий делают 2 искусственных дыхания, затем продолжают массаж сердца.
Если спустя 15 минут усилий никакого эффекта нет, вероятно, можно дальше не пытаться помочь. Обычно реанимацию прекращают, когда зрачки расширены, дыхания нет, пульс в сонной артерии на шее не прощупывается, кожа приобрела бледный или синюшный цвет.
Последним реанимационным инструментом в условии отсутствия врачей может быть перикардиальный удар. Его используют при клинической смерти. Это небольшой шанс заставить сердце биться, поскольку на грудину будет осуществляться резкое и сильное воздействие. Для выполнения нужно сжать ладонь в кулак и нанести областью ребра руки удар в зону сердца.
Инфаркт миокарда заключается в частичной гибели сердечной мышцы, которая связана с нарушением притока крови. У мужчин данное состояние диагностируют в 4-5 раз чаще, нежели у женщин.
Боль в груди при инфаркте миокарда считается наиболее распространенным и выраженным симптомом. Обычно дискомфорт имеет определенные особенности, которые дают возможность сразу диагностировать патологию.
Однако иногда заболевание имеет атипичное протекание, при котором болевые ощущения отсутствуют. Так какой характер боли обычно наблюдается во время приступа?
- Вся информация на сайте носит ознакомительный характер и НЕ ЯВЛЯЕТСЯ руководством к действию!
- Поставить ТОЧНЫЙ ДИАГНОЗ Вам может только ВРАЧ!
- Убедительно просим Вас НЕ ЗАНИМАТЬСЯ самолечением, а записаться к специалисту
! - Здоровья Вам и Вашим близким!
С момента инфаркта до наступления необратимых явлений в сердечной мышце проходит около 2 часов. Кардиологи называют это время «терапевтическим окном», потому заподозрив сердечный приступ нужно немедленно вызвать скорую помощь. До приезда врачей следует:
- Принять полусидящее положение, под спину положить подушку и согнуть колени.
- Измерить артериальное давление. Если оно окажется слишком высоким, необходимо принять таблетку от давления.
- Принять таблетку нитроглицерина и аспирина. Это сочетание расширит коронарные сосуды и сделает кровь более жидкой, благодаря чему зона инфаркта уменьшится.
При инфаркте не нужно двигаться, проявлять любую физическую активность: это увеличит нагрузку на сердце.
Помимо серьезного дискомфорта в грудине, пациенты могут ощущать перебои в работе сердца, слабость и чрезмерное потоотделение, ощущение недостатка воздуха. При осмотре врач обнаруживает бледность кожи пациента, синюшную окраску губ, ушей, носа и ногтевых валиков. Частота дыхания может увеличиться. Врач исследует работу сердечно-сосудистой системы пальпаторно, выявляя изменения, связанные с характером и обширностью нарушения:
- при обширном трансмуральном инфаркте во время пальпации обнаруживают пресистолическую пульсацию, которая синхронизируется с IV тоном, что объясняется сокращением левого предсердия. Такая картина говорит врачу о том, что податливость пораженного ишемией левого желудочка сердца снижена;
- если во время пальпации пульсация ощущается в верхней части сердца в фазе диастолы, которая соответствует по времени III тону, это говорит врачу о систолической дисфункции сердечной мышцы в области левого желудочка;
- когда систолическая пульсация определяется слева от грудины в области III, IV, V межреберья, это говорит о дискинезии боковых или передних отделов в левом желудочке сердца.
Если инфаркт неосложненный, то границы сердца будут в норме. На фоне атеросклероза аорты часто обнаруживают расширение тупости пучка сосудов в области II межреберья. Границы сердца могут резко расшириться на фоне осложнений, к этому состоянию приводит аневризма в левом желудочке, острая митральная недостаточность по причине экссудативного перикардита или разрыва сосочковых мышц, разрыв межжелудочковой перегородки в сердце. Другой причиной, вызывающей расширение границ сердца, может быть отмирание обширного участка миокарда.
Инфаркт миокарда опасен как сам по себе, так и осложнениями, которые возникают на разных стадиях болезни.
К ранним осложнениям инфаркта относят нарушение сердечного ритма и проводимости, кардиогенный шок, острую сердечную недостаточность, тромбоэмболию, перикардит, разрыв миокарда, артериальную гипотензию, нарушения дыхания и отек легких.
На поздних стадиях инфаркта есть риск развития хронической сердечной недостаточности, постинфарктного синдрома Дресслера, тромбоэмболии и других осложнений.
Важно знать, что существуют виды инфаркта, боль при которых носит непривычную локализацию, тем не менее, болезнь требует немедленной помощи. Атипичные боли могут сбивать с толку, наводить на мысли о наличии различных заболеваний, что приводит к позднему диагностированию инфаркта, и, как следствие, снижает процент выживаемости. Известны следующие формы инфаркта:
- аритмическая – характеризуется нарушением сердечного ритма. Проявляется аритмией, частой экстрасистолией или тахикардией;
- абдоминальная – проявляется болевыми ощущениями в верхней части живота. На фоне болей возникает тошнота вплоть до рвоты, вздутие, непрекращающаяся икота, диарея. Такая форма встречается у 3% пациентов;
- церебральная – проявляется головокружением вплоть до обморока, тошнотой. Вероятны признаки повреждения сосудов головного мозга;
- астматическая – напоминает проявлением бронхиальную астму во время приступа или отек легких. В груди появляется чувство заложенности на фоне сухого кашля и нехватки воздуха. Больной чувствует беспричинное беспокойство, выглядит измученным. Губы приобретают синий оттенок, дыхание становится шумным. Такая форма встречается в 5-10% случаев;
- безболевая – такая форма характеризуется нарушением качества сна, дискомфортом в грудине, сильным потоотделением, плохим настроением. Чаще инфаркт в такой форме встречается у людей в преклонном возрасте и у пациентов с сахарным диабетом.
Необходимо знать, кто входит в группу риска, чтобы быть готовым оказать помощь. Инфаркт — неотложное состояние, вызывает которое тромбоз (закупорка) коронарной артерии. После приступа в течение 2 часов вероятность смерти велика, уменьшить её можно срочной госпитализацией больного в клинику, где ему проведут тромболизис (растворение тромба) / ангиопластику.
В группе риска находятся люди с повышенным давлением и высокими показателями уровня холестерина к крови. Провоцирующими факторами являются: курение, злоупотребление спиртным, сахарный диабет, наследственность. Также инфаркт миокарда может возникнуть на фоне серьезных нагрузок на сердце при гипертонии, поскольку сердцу трудно проталкивать кровь по сузившимся сосудам.
Другой причиной развития инфаркта становится аритмия, при которой сокращение сердечной мышцы происходит нерегулярно, поэтому выталкиваются разные объемы крови, что в итоге негативно сказывается на работе сердца. Немало случаев, когда инфаркт случается из-за испуга, невроза, стресса и глубоких эмоциональных переживаний.
Понять, что человеку нужна помощь, можно по следующей картине, когда несколько признаков наблюдаются сразу:
- болевые ощущения в грудине, чувство сдавливания или наполнения в грудной клетке;
- боль в голове, челюсти на фоне нехватки дыхания;
- тошнота до рвоты, ощущение давления под ребрами;
- одышка и сильное потоотделение;
- наличие изжоги, расстройства работы кишечника и желудка;
- боль в руке, плече, спине;
- нарушенное сердцебиение на фоне общего недомогания.
Одна из причин инфаркта заключается в образовании тромба внутри коронарных артерий. Это приводит к , которая появляется по причине формирования атеросклеротических бляшек. В течение длительного времени они пребывают в скрытом состоянии, не сопровождаясь никакими проявлениями.
Если проведение коронарной ангиографии невозможно, человеку выписывают нитраты и b-адреноблокаторы. Также ему показано внутривенное введение и пребывание в специализированном лечебном учреждении.
Болевые ощущения довольно часто сопровождают инфаркт миокарда. При их появлении обязательно нужно вызвать скорую помощь и четко выполнять все врачебные рекомендации.
Если после проведенного лечения болевой синдром не проходит, скорее всего, потребуется проведение .
Следующие признаки
позволяют ставить этот диагноз.
— Длительность боли
(от нескольких минут до нескольких дней), не уступающей нитроглицерину. Боли ощущаются во всей груди, преимущественно слева, но иногда также и справа. Характерно, однако, что боль не строго локализована. Боль стягивающая, ощущаемая как стеснение в груди. Иногда боль иррадиирует преимущественно в область плеча и по внутренней стороне левой руки.
Иногда она ощущается во всей левой руке, иногда же только в плече и предплечье или строго ограниченно в локтевом сгибе. Отдача боли в обе руки встречается менее часто. Еще реже боли ощущаются только в правой руке. В некоторых случаях типична отдача в обе половины нижней челюсти, также в спину и живот.
Боли в животе особенно часто ведут к таким ошибочным диагнозам, как перфоративная язва, холецистит, панкреатит и т. д. Боли могут усиливаться при движениях тела, но зависимость здесь, однако, далеко не столь отчетлива, как при обычной стенокардии. Эту зависимость особенно можно наблюдать в стадии угрожающего инфаркта, когда, вероятно, уже развились незначительные некрозы миокарда.
— Повышение температуры до 38°, реже до 39°, наступает по затихании первоначального шока, следовательно, на 2-й день и держится в зависимости от обширности инфаркта от нескольких дней до 1- 2 недель.
— Лейкоцитоз
. появляющийся в первые часы, через день-два снова нормализуется.
— Падение артериального давления, степень которого дает важные указания о тяжести инфаркта, имеет также и прогностическое значение. Чем обширнее инфаркт, тем обычно выраженнее гипотония. Этот симптом особенно ценен, если известна величина артериального давления перед инфарктом.
— Шум трения перикарда
имеет очень большое диагностическое значение.
— Нарушение
сахарного обмена: гипергликемия и реже гликозурия никогда не достигают значительной степени и через несколько дней проходят. Если нарушение остается дольше, речь идет о сахарном диабете, который предрасполагает к инфаркту миокарда.
— Повышение РОЭ
наблюдается только во второй фазе инфаркта миокарда, т. е. через 1-2 дня. При совершенно свежем инфаркте РОЭ нормальна. С-реактивный белок (этот белок, реагируя in vitro с С-полисахаридом пневмококков, дает осадок) обнаруживается как при инфаркте миокарда, так и при остром суставном ревматизме. Диагностического значения почти не имеет.
— Активность сывороточной трансаминазы
(нормально 4-40 единиц) повышается при инфаркте миокарда через 6-12 часов от начала закупорки коронарных сосудов (в 2-15 раз выше нормы; достигает наибольшей величины через 24-48 часов, снижается до нормы через 4-7 дней). Повышенная активность наблюдается также при поражениях печени, гангрене мышц, после операций, при дерматомиозите (Mason и Wroblewski).
— Изменения ЭКГ
. При инфаркте надо различать ранние и поздние изменения; первые появляются только через несколько часов после инфаркта, так что совершенно свежий инфаркт (до 24 часов) иногда на ЭКГ еще не отражается и, следовательно, отрицательная ЭКГ не исключает очень свежего инфаркта. Но также и более старые небольшие инфаркты в так называемых немых зонах не отражаются на ЭКГ.
Различают несколько форм инфарктов
. Обе классические формы – обширные инфаркты передней и задней стенки – дают в ранних стадиях в отведениях с конечностей противоположную картину.
При инфаркте передней стенки сердца
в первой стадии сегмент S – Т приподнят в I отведении и в меньшей степени также и во II отведении, в III же отведении сильно снижен. В грудных отведениях (V1 -V6) исчезает зубец R и одновременно повышается сегмент S – T.
В более поздних стадиях
(через несколько часов или дней) в тех отведениях, в которых в острой стадии был повышен сегмент S – Т, образуется зубец Q, повышенный сегмент S – Т медленно снижается, но зубец Т с удлинением интервала Q – Т становится все более отрицательным.
Отрицательный зубец Т
может сохраняться месяцами или постоянно. Изменение комплекса QRS в грудных отведениях (отсутствует R) обратно, можно сказать, уже не развивается.
Грудные отведения
имеют особое значение, так как отведения с конечностей могут иногда оставаться «немыми», и диагноз тогда надо ставить по изменениям в грудных отведениях.
Прямой причиной болей является гипоксия миокарда, вызванная острым нарушением кровоснабжения сердца. Как правило, инфаркту предшествует длительная хроническая сердечная недостаточность. Спровоцировать приступ могут физическая работа, стресс, эмоциональное напряжение, переедание, алкоголь.
1. Атеросклероз
. Рост на внутренней стенке сосуда специфических бляшек, уменьшающих его просвет и эластичность.
2. Тромбоз
. Появление кровяного сгустка в результате локального нарушения свертываемости из-за распада атеросклеротической бляшки.
3. Тромбоэмболия
. Попадание в систему коронарных артерий эмбола, образованного в результате эндокардита или патологии клапанов сердца.
4. Коронароспазм.
Сохраняющийся 15 и более минут спазм сосудов сердца вызывает гибель миокардиоцитов.
Локализация очагов некроза, их обширность и то, какая боль при инфаркте миокарда будет беспокоить больного, прямо связаны с тем, которая из двух артерий, питающих сердце или их ветвей, подверглась обструкции. По этой причине выделяют два варианта:
- левожелудочковый
(передней, задней, боковых стенок и межжелудочковой перегородки) как итог нарушенного кровообращения в огибающей и в нисходящей ветвях левой венечной артерии; - (стенок правого желудочка и заднего отдела межжелудочковой перегородки), имеет место при поражении ветвей правой венечной артерии.
При инфаркте миокарда артериальное давление повышается, вследствие чего сердцу необходимо больше кислорода. Нестабильное АД способствует появлению атеросклероза, что в итоге блокирует поступление крови, из-за чего образуются тромбы и возникает инфаркт миокарда. Такое явление часто заканчивается летальным исходом.
Для этого состояния характерно нарушение снабжения сердца кровью, вследствие чего закупориваются сосуды. Причем может произойти остановка сердца. Поэтому больному необходима своевременная помощь.
Зачастую такая болезнь развивается у мужчин после 40 лет. Однако сегодня заболевание может появиться и у молодых людей по причине продолжительного спазмирования коронарных сосудов.
Еще риск возникновения инфаркта миокарда увеличивается у женщин после 50 лет. Причем они переносят это состояние гораздо тяжелее мужчин.
Если при быстрой ходьбе или любой другой физической активности возникает дискомфорт в груди, то этот симптом нельзя оставлять без внимания. Зачастую после отдыха состояние нормализуется. Однако иногда неприятные ощущения локализуются не только в груди, но и в других частях тела:
Мало кто связывает такие признаки со сбоями в работе сердца, поэтому своевременное лечение не проводится. Так, если неприятные симптомы возникают во время физической активности, тогда необходимо обратиться к кардиологу, ведь после стенокардии практически всегда появляется инфаркт миокарда.
Если дискомфорт в груди очень сильный, тогда нужно вызвать скорую, принять Нитроглицерин и попробовать расслабиться. При отсутствии улучшения состояния можно выпить еще одну таблетку лекарства. Но в таком случае самостоятельно понижать давление категорически нельзя.
Главным признаком инфаркта миокарда является интенсивная боль в сердце. По ощущениям она чем-то схожа со стенокардией, однако в таком случае дискомфорт более длительный, а применение Нитроглицерина не оказывает лечебного эффекта.
Итак, блокировке кровоснабжения сердца сопутствуют следующие симптомы:
- возникновение продолжительного синдрома стенокардии;
- побледнение кожных покровов;
- одышка;
- давящие и сжимающие болевые ощущения, которые часто иррадируют в область лопатки, шеи, плеча и руки.
Продолжительность приступов может быть различной – до одних суток. При этом они бывают однократными либо множественным, то есть возникают один за другим.
Чтобы диагностировать заболевание необходимо провести дополнительные анализы и исследования. Кроме того, при ишемическом некрозе миокарда может возникнуть аритмия, которая также является осложнением этого заболевания.
При такой болезни симптомы могут быть типичными и нетипичными. К типичным проявлениям относится:
- учащенный либо слабый пульс;
- приступы боли;
- аритмию.
При этом артериальное давление часто понижается, что указывает на нормальное сокращение сердечной мышцы. Но чем ниже становится АД, тем больше площадь поражения миокарда.
При этом пациент испытывает страх смерти, у него возникают приступы слабости и паники. Также типичными симптомами являются: потеря сознания, дрожь в мышцах, частое дыхание и обильное потоотделение.
Нетипичные признаки, как правило, одиночные, поэтому диагностика заболевания затрудняется. Такими проявлениями считаются:
- икание;
- тошнота;
- боль в верхней части живота;
- рвота.
Примечательно, что если болевые ощущения являются значимым фактором диагностирования инфаркта сердечной мышцы, то у диабетиков его возникновение не сопровождается характерными симптомами.
После отмирания клеток участков миокарда давление почти всегда понижается. В частности, такое состояние отмечается, если были проведены какие-либо вмешательства в сердце.
Причины низкого АД кроются в нарушении кровообращения, что связано с сужением просвета коронарных сосудов и потерей их эластичности. Такое явление называют «обезглавленной» гипертонией.
Стоит заметить, что если давление постоянно понижено, тогда могут возникнуть такие осложнения как:
- почечная недостаточность;
- увеличение сердца;
- отечность ног;
- аритмические нарушения.
Состояние пациента после инфаркта сильно изменяется. Поэтому даже физиотерапевтическое и медикаментозное лечение не может возобновить его прежнее самочувствие. Одним из неблагоприятных последствий этого заболевания является низкое давление.
Более того, у больного постоянно мерзнут руки и ноги, возникает недомогание, головокружение, слабость, зевота, а сердцебиение замедляется либо учащается. Симптомы, возникающие после ишемического некроза сердечной мышцы, могут привести к повторному инфаркту. Следовательно, стабильно пониженное давление необходимо постоянно контролировать и в случае надобности принимать лекарственные средства, назначенные врачом.
На начальном этапе развития заболевания, уровень АД постепенно повышается, а после симптомы гипертонии перекликаются с проявлениями гипотензии, при этом его цифры падают. Зачастую давление резко понижается на 2-3 день заболевания, затем оно снова увеличивается, но не достигает нормальной отметки (120/80 мм рт. ст.). Следовательно, у большинства инфарктников отмечается стабильно низкое АД.
Если форма инфаркта крупноочаговая, тогда давление понижается из-за кардиогемодинамических отклонений и нарушения сопротивления в сосудах.
После отмирания клеток миокарда у гипертоников цифры АД зачастую уменьшаются. Это связано с расстройством сократительной функции сердечной мышцы посредством уменьшения минутного сердечного объема.
В итоге высокое сопротивление, происходящее в периферических сосудах, что свойственно для поздних стадий гипертонии, во время инфаркта и после него способствует появлению «обезглавленной» гипертонии. Характерные симптомы такой болезни – повышенное диастолическое и низкое систолическое давление.
К основным симптомам, характерным для пониженного давления, относят:
- недомогание и быстрое утомление, поэтому работоспособность существенно уменьшается в конце рабочего дня;
- повышенная чувствительность рук и ног к жаре либо холоду;
- по причине низкого сосудистого тонуса в сердце и за грудиной возникает дискомфорт;
- развитие метеозависимости, из-за чего состояние пациента ухудшается при погодных изменениях, магнитных либо солнечных бурях;
- зевота и недостаток кислорода;
- онемение и похолодание конечностей.
Также при низком давлении в области затылка и висков могут возникнуть пульсирующие болевые ощущения. А в лобной части чувствуется болезненная тяжесть, при это ощущения иногда локализуются лишь в одной стороне головы, и они похожи на симптомы мигрени.
Как правило, боль тупая, она может сопровождаться рвотой, тошнотой и сонным состоянием.
Еще, когда артериальное давление понижено, после резкого подъема с постели темнеет в глазах и возникает головокружение. Иногда появляется обморочное состояние, что приводит к потере сознания, об этом каждый гипертоник должен знать.
Существует множество методов, помогающих улучшить состояние человека, пережившего инфаркт сердечной мышцы. Первым делом, нужно не перегружать организм физически и психологически.
Возникновение симптоматики, сопровождающей низкое АД, зачастую указывает на несоблюдение врачебных предписаний. В период сильного понижения давления необходимо выпить крепкое кофе либо чай и прилечь.
Также можно повысить АД, если принять экстракт женьшеня. Но если эти мероприятия не принесли результата, тогда следует вызывать скорую, так как стабильно низкое давление нередко является предвестником, который указывает на появление повторного приступа.
Сегодня к основным постинфарктным методам лечения относят посещение барокамеры и озонирование крови. Эти процедуры насыщают кровь кислородом, вследствие чего давление нормализуется и повышается защитные силы организма.
Видео в этой статье расскажет, в чем причина повышения давления и о том, что такое инфаркт.
Острый инфаркт миокарда – это ишемический некроз (то есть омертвление) небольшого участка левого желудочка (иногда и других частей сердца). Данный процесс происходит из-за закупорки коронарной артерии, благодаря которой происходит снабжение кровью этого участка. Это нередкое явление, возникающие у людей, которые страдают хронической ишемической болезнью сердца.
Внутрикоронарный тромб, как правило, возникает при атеросклеротическом процессе. Достаточно долго склеротические тромбы и бляшки вообще себя не проявляют. Но при частых спазмах сердечных сосудов, данное явление начинает проявлять себя в качестве стенокардии. Это все вызывает ухудшение состояния ишемической болезни, отсюда и происходит инфаркт миокарда.
В последнее время это заболевание стало проявляться и в более молодом возрасте. Особенно часто ему стали подвержены лица возрастом от тридцати до сорока лет. К главным причинам возникновения инфаркта относятся постоянные стрессы, несоблюдение режима дня, неправильное питание, употребление жиров, сладостей, вредной пищи, отрицательные эмоции и депрессии.
Ишемической болезни сердца, а это значит и инфаркту миокарда наиболее подвержены лица при наличии высокого уровня холестерина в крови, постоянного повышенного артериального давления, а также лица, страдающие ожирением, имеющие ряд постоянных вредных привычек (злоупотребление алкоголем, курение и т.д.), ведущие малоподвижный образ жизни, испытывающие постоянные стрессы и эмоциональные перепады. Все это играет решающую роль в проявлении болезни.
источник