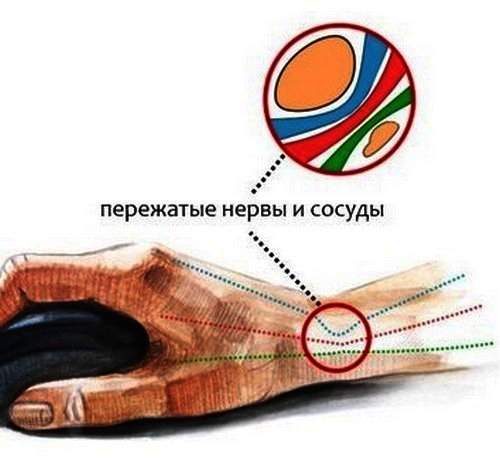
Боль, онемение и дискомфорт в области руки может возникнуть внезапно, без видимых причин. Симптомы могут исчезать или появляться вновь, распространяясь по всей руке и на кончики пальцев. В других ситуациях боль со временем только усиливается, заставляя отказаться от привычного образа жизни. Разобравшись с причинами патологии, можно избавиться от физических страданий.
Нервные волокна, расположенные в различных частях тела человека, позволяют нормально функционировать всем органам и системам. О любых неполадках нервная система сигнализирует болью или онемением. Поэтому, когда происходит химическое либо физическое воздействие на нервную структуру, человек сразу это ощущает.
Невропатии проявляются несколькими симптомами.
- Чаще всего болеть рука начинает внезапно, после пробуждения.
- Болезненность усиливается при попытке пошевелить рукой.
- Боль ощущается в отдельных очагах или по ходу всей руки.
Иногда, вследствие патологии, могут блокироваться любые движения. Это происходит при возникновении сильной боли либо нарушении передачи импульса по ходу лучевого нерва. Полная либо частичная парализация на различных участках руки характеризуется утратой двигательной функции локтевого сустава, а также в фалангах пальцев или области запястья.
Когда поражается нерв в подмышечной впадине, то при попытке поднять руку, кисть повисает, а человек не может полностью разогнуть локтевой сустав. При этом кончики пальцев теряют чувствительность. Подобные симптомы полностью отсутствуют, если патология возникает в средней части плеча.
Когда нарушается функция лучевого нерва в нижней части плеча, пальцы и кисть могут утратить возможность разгибаться. Также снижается или полностью исчезает чувствительность тыльной части кисти и пальцев. Необходимые тесты помогают специалистам определить, где возник патологический очаг.
При невропатии, а также когда начинает болеть рука, если защемило нерв, человек может ощущать общее недомогание, слабость, головокружение. Усиление симптомов происходит во время увеличения интенсивности движения. Чтобы успешно лечить невропатии и другие состояния, связанные с болезненными ощущениями в руке, следует выяснить причину заболевания.
Болеть рука может вследствие механического или химического воздействия на лучевой нерв. Распространенной причиной возникновения невропатии является физическое сдавливание нервных волокон, ответственных за функции в руке. Это может происходить при различных обстоятельствах.
- Наложенный кровоостанавливающий жгут, отек внутренних тканей руки нарушают функцию лучевого нерва.
- Такая же ситуация возникает, если человек во время сна долго лежит на руке, когда имеет место сильное переутомление, алкогольное или наркотическое опьянение. После пробуждения возникает резкая и сильная боль. Могут быть ограничены движения.
- Повышенная физическая нагрузка, травмы провоцируют отек тканей в области лучевого нерва. При таких ситуациях рука будет болеть до устранения отека. Оказываемое давление на нерв искажает его функцию. Кисть и вся рука утрачивают привычную работоспособность.
- Еще одной причиной появления неврологической боли в руке может быть отравление или инфекционные заболевания. Интоксикация свинцом, алкоголем, тяжелые формы гриппа вызывают онемение и боль в руке, когда возникает искажение функции нерва при воздействии химических соединений или токсинов.
- Сложная анатомическая структура лучевого нерва делает его уязвимым для невропатии. Иннервация рук берет свое начало в позвоночнике и спинном мозге. Защемление нервных волокон в области позвоночника приводит к тяжелым последствиям.
Чаще всего защемление нерва происходит при шейном остеохондрозе, артрозах, артритах, межпозвоночной грыже. Заболевания практически всегда дают о себе знать не сразу, поскольку развиваются на протяжении продолжительного промежутка времени. Защемление усиливается при физических и неравномерных нагрузках.
Болеть рука и кисть могут с высокой интенсивностью при различных травмах: переломы, вывихи, растяжения. При этом стоит знать, что человек может не ощутить боль сразу после травмы. Травмированная рука может начать болеть спустя продолжительное время. Перелом на фоне остеопороза возникает без значительных физических воздействий и обнаруживается лишь на рентгеновском снимке.
Спровоцированные травмой отеки в руке оказывают давление на нерв. Болеть рука будет при длительной иммобилизации (обездвиживании во время использования гипсовой повязки). Продолжительная неподвижность руки вызывает застой крови и лимфы, сдавливая нервные волокна.
Диагностика патологий, связанных с появлением боли по ходу лучевого нерва, должна проводиться специалистами медицинских учреждений. Это позволит в короткие сроки пройти необходимый курс терапии, восстанавливая функции нервно-мышечной системы руки. Если существует необходимость, проводятся дополнительные медицинские исследования.
Лечение состояний, связанных с неврологической болью в руке, может проводиться консервативными и хирургическими методами. К оперативному вмешательству прибегают только при травмах. Консервативная терапия включает использование медикаментов, физиотерапевтические процедуры, гимнастику и специальные упражнения. Устранение боли в руке необходимо начинать с ликвидации провоцирующих причин.
Следует выбирать удобное положение тела во время отдыха. Недопустимо спать, оказывая давление на больную руку. Если причиной появления болей стали чрезмерные физические нагрузки, необходимо их исключить или снизить. Особого внимания требуют состояния, связанные с защемлением нервных волокон, а также осложнения, вызванные инфекционными заболеваниями.
Если боль в руке возникает в утренние часы, плохо работает кисть, можно выполнить упражнения, которые помогут улучшить кровообращение. При невропатии полезен массаж с применением лекарственных средств. В последнее время популярностью пользуются лечебные пластыри. Упражнения и массаж успешно используют во время реабилитации после снятия гипсовой повязки.
Основными лекарственными препаратами, которые используют при неврологических патологиях, являются нестероидные противовоспалительные средства в комбинации с витаминами группы В. Кроме этого, снять спазм, улучшить кровообращение, помогают миорелаксанты. Такие же препараты используются, когда защемило нерв.
Заболевания при своевременной диагностике быстро поддаются лечению. В отдельных случаях терапия может занимать значительный период, смены методов лечения.
Необходимые лекарственные средства для лечения неврологических болей подбирает врач с учетом установленного диагноза, возраста, хронических заболеваний и способа применения. Терапия проводится под контролем специалиста. Врачом может быть рекомендован электрофорез, компрессы, прогревание, иглоукалывание.
Применять лекарственные препараты самостоятельно, также как и средства народной медицины, недопустимо. В исключительных случаях не более трех дней могут применяться безрецептурные препараты. Следует понимать, что самолечение в таких ситуациях может осложнить диагностику, усугубить течение заболевания.
источник
Радиальный нерв – один из самых длинных лучевого сплетения, который обеспечивает нервными клетками мышцы и кожу плеча, предплечья и кисти. Считается неким гибридом из-за того, что не только проводит чувствительность к тканям и мышцам руки человека, но и обладает двигательными окончаниями. Защемление нерва в руке (радиальная нейропатия) считается патологическим состоянием и происходит в повседневной жизни довольно часто. Проявляется болезненными ощущениями при разгибании, например, запястья, пальцев рук или предплечья. Может это происходить из – за сдавливания лучевого нерва во сне (при сильном алкогольном опьянении), при переломах плечевой кости руки, при инфекциях и интоксикациях организма, долгих передвижениях на костылях, профессиональных заболеваниях. К профессиональным заболевание можно отнести именно защемление кисти руки, происходит это из–за того, что кисть принимает вынужденное расположение довольно долгое время. Как правило это парикмахеры, художники, программисты и др.
Расположение нервов в руке берут своё начало с заднего пучка плечевого сплетения. Лучевой нерв имеет волокна, входящие в состав плечевых сплетений. В большей части в составе верхнего плечевого ствола и в меньшей степени среднего и нижнего. Наиболее широкая часть его приходится на уровне подмышечной впадины, а в области середины плеча становится более узким, так как несет иннервацию к кисти, запястью и предплечью. У этого нерва имеются ветви такие, как суставная, задний кожный и нижний латеральный кожный нерв плеча, мышечные, задний кожный предплечья, поверхностная и глубокая ветви. Нерв руки человека образует много связей с соседними нервами.
Факторами риска, как правило, являются:
- переломы плеча и иногда предплечья;
- интоксикация организма алкоголем или свинцом;
- ущемление нерва во время сна;
- долговременное нахождение человека на костылях;
- имеется «паралич медового месяца», в этом случае радиальный нерв защемляется от того, что партнер долгое время лежит на внутренней стороне плеча.
- так же ущемление происходит при объятии человека, сидящего на соседнем сидении, если при этом рука обнимающего зажата между спинкой сиденья и непосредственно спиной партнера;
- к ущемлению может вести вывихи лучевой кости;
- радиальная нейропатия развивается из–за длительного ношения тугих браслетов или наручников;
- патология может развиваться за счет сдавливания доброкачественными новообразованиями, находящимися на соседних тканях, злокачественные опухоли в таких местах встречаются редко;
- защемление нерва в кисти руки проявляется при операциях, передавливании крючками или во время проведения операции в месте, где проходит радиальный нерв;
- еще ущемление нервных окончаний в кисти встречается довольно часто и считается профессиональным заболеванием.
Данный вид патологии может быть первичным и вторичным. Первичный – при переломах или вывихах, вторичный – это, например, отек, опухоли, разрастающиеся в соседних тканях.
Если сдавливание случилось в районе плеча, то сразу же нарушается разгибательная функция плеча, предплечья и кисти. Кисть свисает «плетью», пальцы принимают вынужденное согнутое положение. Если сдавливание произошло в нижней части плеча и в верхней предплечья, то трехглавая мышца сохраняет свои функции, но происходит паралич фаланг пальцев. Отек тканей и посинение кисти может происходить за счет поражения трехглавой мышцы, из–за защемления в районе лучезапястного сустава. Но это происходит довольно редко. К симптомам защемления в лучезапястном суставе относят онемение кисти руки или наоборот, резкие боли.
Состояние человека характеризуется слабостью в мышцах кисти, может болеть и плечевой сустав, жжением и покалыванием в пальцах, затруднением в привидении и отведении большого пальца, онемением тыльной части ладони. Затруднено разгибание предплечья, плечо постоянно болит. Если пальпировать по месту боли, будет ощущаться усиление болевого синдрома по ходу нерва. Наблюдаются мышечные атрофии.
При защемлении лучевого нерва лечение должно быть обязательно своевременным и профессиональным. Для начала нужно выяснить причину и область защемления. Делится лечение на консервативный способ и оперативный. Консервативный способ заключается в снятии болевого синдрома и на восстановление самого поврежденного участка. До назначения медикаментов, а лучше при первых признаках избегать физических нагрузок. Лечебный и восстанавливающий процесс занимает долгое время. Лечить нужно начинать с самых первых признаков защемления.
При медикаментозном лечении назначаются противовоспалительные препараты, противоотечные и обезболивающие препараты, витаминотерапия, препараты, препятствующие образованию рубцов. Часто присоединяются к комплексу лечения физиопроцедуры, иглоукалывание, массажи.
Если во время трех месяцев эффективность от проведенного медикаментозного лечения отсутствует, то принимают решение сделать операцию.
В случае разрыва концов нервной ткани ее сшивают. Если обнаружена при диагностики защемления опухоль, то рекомендуют ее удалить. Проводятся операции с выделением из рубцов, то есть нервы выделяются, освобождаются и за счет более лучших условий восстанавливают его, этот метод называется невролизом. Нейрорафия – операционный метод лечения, суть его заключается в том, что концы нервов сопоставляют и сшивают их, используя микронейрохирургическую технику. При оперативном вмешательстве могут быть обнаружены спайки, прилежащие к тканям. В этом случае показано их рассечение и предотвращение защемления нерва в руке.
Защемление в руке можно лечить и в домашних условиях, но обязательно после консультации врача. Для этого доктор может прописать упражнения для восстановления работоспособности руки. Физические упражнения будут направлены на сгибание и разгибание пальцев руки. Массаж по ходу болевого синдрома, можно втирать разогревающие мази. Можно принимать травяные ванны на основе шалфея, топинамбура и душицы. Но перед этим стоит убедиться об отсутствии аллергии на травы. Хорошо помогают финики при невралгических недугах, принимать их нужно небольшими количествами после еды в течении месяца. Но помните, финики обладают большим количеством фруктозы, возможно этот вариант так же подойдет не всем.
Нервное защемление руки достаточно частое явление и при первых симптомах стоит обратить на это внимание и как можно быстрее обратиться к врачу.
Если лечение было проведено адекватно и вовремя, то можно добиться следующих результатов:
- в первую очередь снятие болевого синдрома в месте защемления и по ходу нерва;
- отсутствие рецидивов или долгой ремиссии;
- повышение работоспособности, физической активности;
- улучшение кровообращения в месте ущемления;
- полное или хотя бы частичное восстановление передачи импульса по нервной ткани;
- если имелся воспалительный процесс, то полное его исключение.
Первым диагностическим решением, когда происходит защемление в руке – это неврологический осмотр. Врач проводит тесты на выявление общей работоспособности руки и силы мышц, исследование сенсорной сферы. Что бы диагностировать синдром свисающей кисти, врач просит пациента встать и протянуть руки параллельно друг другу перед собой. Может попросить отвести большой палец в сторону, для выявления супинации – руки опускаются вдоль тела, а кисти разворачиваются так, чтобы ладони «смотрели» вперед. Определение чувствительности и функциональные пробы проводят для дифференцировки невропатии радиального нерва от невропатии локтевого и серединного нервов.
При диагностировании ущемления нерва используют – электромиографию, он основан на исследовании на биоэлектрической активности мышц и нервно – мышечной передачи. Еще один метод исследования невропатии лучевого нерва является электронейрография, исследуют замедление проведения нервного импульса.
При диагностике следует обязательно выявить из–за чего произошло защемление руки, назначаются консультации врачей ортопеда, травматолога, эндокринолога. Обязательно назначается рентген плеча, предплечья и кисти. Назначаются лабораторные исследования крови и мочи.
В мероприятиях по профилактики невропатии входит следующее:
- в первую очередь нужно следить за своим весом. ИМТ (индекс массы тела) здорового человека не должен превышать 25, если индекс превышает этой отметки, то диагностируется уже ожирение. Следует незамедлительно приводить вес в норму, в противном случае избыток массы тела может быть потенциальной причиной невритов;
- активный образ жизни, так же залог здоровья. Это имеет так же прямое отношение к предотвращению ущемлений. Особенно касается людей имеющих сидячую работу за компьютером;
- избегать сквозняков и резких перепадов температур, одеваться соответственно погоде. Профилактика гриппа и ОРЗ;
- спальное место должно быть оборудовано ортопедическим матрасом и подушками;
- избегать одностороннего сдавливания, например, если долгое время носить сумку на одной стороне, то это так же может привести к ущемлению;
- своевременное обращение за медицинской помощью.
Болезнь нужно всегда предупреждать, нежели потом лечить!
источник
Неврологическая патология – одно из наиболее распространенных заболеваний верхних конечностей, нарушающих их функцию. Воспаление нервов руки приводит к изменению микроструктуры нервных тканей, снижению чувствительности.
Любая боль прежде всего сигнализирует о неполадках в организме. Болезненный воспалительный процесс периферической нервной системы называют невритом. Часто поражение верхних конечностей обозначают как нейропатию лучевого нерва. Болезнь возникает в результате сдавления нервных окончаний, характеризуется болью, потерей чувствительности, нарушением функций, иногда параличом конечности.
Рука связана с центральной нервной системой пучками срединного, лучевого и локтевого нерва. Воспалительный процесс, распространяющийся сразу на несколько пучков нервных окончаний, называют полиневритом.
Заболевание приводит к нарушению функций мышц разгибателей. Дальнейшее воспаление сопровождается угасанием сухожильных рефлексов. В зависимости от того, какой нерв подвергается воспалению, страдает функция соответствующего участка руки. Сдавление корешков периферических нервов может наблюдаться как на выходе из позвоночного столба, так и на всем протяжении верхней конечности.
Как правило, болезнь развивается из-за ущемления нерва на руке. Причиной воспаления могут выступать травмы верхних конечностей, нарушения техники проведения инъекций, раны на руке, физическое перенапряжение кисти. Есть другие и факторы, которые могут спровоцировать возникновение заболевания нервных пучков:
- изменения гормонального фона;
- алкогольная интоксикация или действие отравляющих веществ;
- ОРВИ, герпес, корь и другие;
- нарушение работы сосудистого русла;
- пневмония или туберкулез;
- эндокринные заболевания.
Работа срединного нерва совместно с пучками лучевого и локтевого обеспечивает как чувствительную, так и двигательную функцию руки. Например, поражение нервов под мышкой может развиться от постоянной травматизации области, если человек передвигается с помощью костылей. Неврит срединного пучка характерен для пианистов, которым приходится многократно сгибать и разгибать пальцы.
Поражение локтевого пучка сказывается на чувствительности пальцев рук (4 и 5 пальцы). Фаланги пострадавших пальцев не разгибаются, кисть становится похожей на лапу животного. Поражение в области лучевого пучка приводит к нарушению работы локтевого сустава, «падению» кисти при выпрямленной руке.
Воспаление нервных окончаний характеризуется потерей чувствительности и нарушениями функции движения. Тип неврита определяют по причинам возникновения, виду пораженных нервных пучков и их количеству. При локальном неврите поражается один нерв. Полиневрит руки включает в себя воспаление сразу нескольких нервных пучков – срединного, локтевого и лучевого.
Имеется множество заболеваний, характеризующихся болями верхних конечностей, поэтому диагностика невралгий несколько затруднена и базируется на исключении возможных причин. Чтобы поставить правильный диагноз и начать лечение, врач должен определить основное заболевание, в результате которого возник болевой синдром.
Обычно при невралгиях верхних конечностей в процесс вовлекаются нервные волокна срединного, лучевого и локтевого пучков. В этом случае боль присутствует по всей руке. Неприятные ощущения в плече или предплечье свидетельствуют об односторонней невралгии.
При диагностике учитывают анамнез, жалобы и симптомы пациента, проводят внешний осмотр. При этом врач ставит некоторые тесты, помогающие определить локализацию процесса. Чтобы провести полноценное лечение, важно определить степень поражения мышц, в этом случае проводят электромиографию.
Клиника зависит от того, какие функции изначально выполняли нервные окончания, насколько они поражены, а также их локализация. Волокна периферических нервов бывают трех типов: вегетативные, двигательные и чувствительные. Поражение каждого из них имеет характерные симптомы:
- воспаление вегетативных волокон проявляется изменением кожных покровов и отечностью, возникновением трофических ран;
- нарушение движения включает в себя парезы, параличи, отсутствие рефлексов;
- снижение чувствительности характеризуется онемением, покалыванием (“ползание мурашек”).
Основные симптомы – это боль, онемение конечности, скованность движений. К тому же возникают специфические проявления в зависимости от локализации воспаления.
Поражение лучевого нерва приводит к двигательным нарушениям руки в области локтя и кисти. Отмечается уменьшение чувствительности, парестезии, снижение разгибательного рефлекса. Если симптомы нарушения отмечаются в нижней трети плеча, возникает скованность движения в кисти и пальцах, немеет тыльная сторона ладони.
При патологии срединного нерва болит внутренняя поверхность предплечья и пальцы, снижается чувствительность в половине ладони. Невозможно выполнить движение кистью, первые три пальца не сгибаются. Воспалительный процесс срединного пучка приводит к атрофии мышцы основания большого пальца.
Заболевание локтевого нерва влечет за собой потерю чувствительности другой половины ладони: 4-го и 5-го пальцев. Наблюдается слабость приводящих и отводящих пальцы мышц. Сдавление нервных волокон локтевого пучка происходит в костно-мышечном канале, образуется туннельный синдром.
Самостоятельное лечение любых форм неврита недопустимо. Для снятия болевого синдрома можно принять НПВП (нестероидные противовоспалительные препараты). Больной руке нужно создать условия покоя, зафиксировав ее в полусогнутом виде. Для выяснения причин болезни с целью получить адекватное лечение следует обратиться к специалисту: неврологу, невропатологу, травматологу, ортопеду.
Лечение неврита комплексное, подбирается индивидуально для каждого пациента. Включает в себя следующие пункты:
- обезболивающие и противовоспалительные средства;
- противоотечные препараты;
- медикаментозные блокады;
- антибиотики при инфекционной этиологии заболевания;
- препараты для улучшения проходимости кровеносного русла;
- витаминотерапия.
Лечение довольно длительное, но НПВП назначают на короткое время из-за побочных явлений. После снижения болевого синдрома их заменяют мазями с обезболивающим и согревающим эффектом. Возможно наложение медикаментозных компрессов по ходу срединного и локтевого нерва.
После стихания острого периода широко используются физиотерапевтические процедуры. Это может быть электрофорез с гидрокортизоном и лидокаином, ультразвук, амплипульс, а также иглоукалывание. Назначают специальные упражнения для увеличения амплитуды движения в руке и укрепления мышц.
Чтобы не допустить появления неврита, нужно пытаться избегать травм и переохлаждений, своевременно лечить возникшие инфекционные и хронические заболевания. Следует помнить о возможности проведения вакцинаций, особенно в сезон эпидемий вирусных инфекций. Для поддержания иммунитета полезно использовать закаливание, вести здоровый образ жизни, заниматься спортом.
Особенно важны гимнастика и спорт для людей умственного труда, например, офисных и других работников, которые большую часть времени проводят в сидячем положении.
Не последнюю роль в профилактике невритов играет правильное сбалансированное питание. Рацион должен содержать в полном объеме витамины и микроэлементы. Главное – нельзя запускать заболевание, ведь своевременно начатое лечение обычно оказывается успешным.
источник
Боли в кисти руки – распространенная жалоба, с которой пациенты обращаются к врачам. Это отдельный симптом, а не самостоятельный диагноз. В процесс терапии требуется комплексный подход и воздействие на первопричину, вызывающую боль. Симптоматическое лечение приносит облегчение временно, поэтому самолечение обезболивающими лекарствами не рекомендовано. При первых признаках боли рекомендовано обращаться к опытным специалистам.
Артралгия ухудшает качество жизни пациентов. Важно своевременно выявить точную причину, которая вызывает боль и направить усилия на ее устранение. Выделяют несколько основных групп причин, вызывающих боль:
- При воспалительной причине возникают жалобы на чувство скованности в конечностях, уменьшение подвижности пораженной кисти. Воспалительный процесс сопровождается отеков, покраснением кожных покровов над пораженным суставом.
- При механических причинах боль обусловлена травматическими поражениями или дегенеративными заболеваниями. Пациент чувствует облегчение, когда рука находится в состоянии покоя. Возникают сопутствующие симптомы в виде скованности и нарушений чувствительности.
Наиболее частыми причинами боли в кистях рук становится развитие:
- ревматоидного артрита
- подагры
- остеоартроза
- артрита
- травматических поражений
- синдрома щелкающего пальца
- тендинита
- аутоиммунных заболеваний
Лечение любого состояния, которое вызывает боль, требует комплексного подхода и соблюдения указаний лечащего врача. Для достижения лучшего результата рекомендовано соблюдать все указания лечащего врача.
Боль возникает у пациентов с переломами, вывихами, растяжениями. Сопровождается отеками, покраснением кожи, ограничением подвижности. При переломе к перечисленным симптомам присоединяется кровоизлияние (гематома), видимая деформация пальцев или костных элементов кисти. Пораженную кисть фиксируют при помощи шины, используют обезболивающие лекарства, доставляют пациента с больницу или травматологический пункт. Если отсутствует возможность добраться самостоятельно рекомендовано вызвать Скорую помощь.
Боль в запястье часто проявляется при регулярных силовых нагрузках на верхние конечности: захватах, изгибов запястий. В группу риска попадают гольфисты, теннисисты, спортсмены, которые занимаются греблей. Разрывы и растяжения связок часто обусловлены:
Если повреждений не обширное, будет чувство дискомфорта в пораженной конечности. Когда нарушена целостность связок возникают жалобы на острую боль, нарушения функциональности.
Избыточная нагрузка может спровоцировать развитие тендинита. Это воспалительный процесс, поражающий оболочку сухожилия. Возникает под воздействием микро повреждений, травм, растяжений, инфекционных заболеваний, ревматоидного артрита. Для ускорения процесса выздоровления пораженная кисть находится в состоянии покоя.
- Для уменьшения боли пользуются горячими или холодными компрессами, препаратами из группы нестероидных противовоспалительных средств.
- При выраженном воспалении рекомендуют кортикостероиды.
- При инфекционной природе заболевания рекомендовано использование антибактериальных средств.
Пациентам с тендинитом также показана лечебная физкультура, разработка пальцев рук и всей кисти под наблюдением врача-реабилитолога.
Туннельный синдром является распространенной патологией, при которое пациенты жалуются на болевые ощущения, нарушения чувствительности, чувство покалывания в верхних конечностях. Поражает большие, указательные, средние и безымянные пальцы. Возникает из-за давления на нервы, проходящие в узких каналах на запястьях. Болезнь развивается постепенно, симптомы усиливаются в ночное время суток. В группу риска попадают беременные женщины в 2-3 триместре беременности.
В некоторых случаях синдром проходит самостоятельно. Если улучшение не наступает пораженную конечность обездвиживают при помощи шины, ортеза. Для уменьшения боли и воспалительного процесса пользуются нестероидными противовоспалительными средствами, кортикостероидами для внутримышечного введения. Дополнительно рекомендована физиотерапия, курс массажа, аккупунктуры. При неэффективности консервативных мер и сохранении симптомов более полугода показано хирургическое вмешательство.
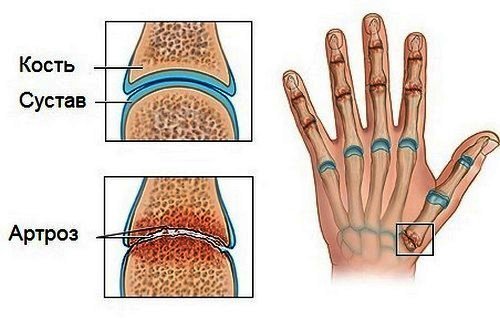
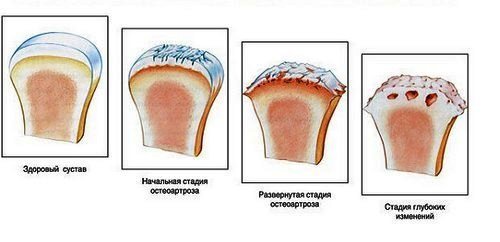
Остеоартроз наблюдается при изнашивании суставных хрящей. В группу риска попадают пациенты старших возрастных групп. При поражении кистей рук возникают жалобы на боль, поражающую мелкие суставы кистей, пястно-запястный сустав больших пальцев рук, локтевые и плечевые суставы. Боль усиливается в процессе физической активности, при надавливании, значительно ограничена подвижность.
Чаще всего болезнь поражает средний сустав, основание больших пальцев, суставы, расположенные возле кончиков пальцев. Наблюдается уменьшение гибкости и подвижности, образуются шишки, проявляется боль и припухлость. У основания больших пальцев, в месте его присоединения к кисти, также образуются небольшие образования – шишки. Пациент теряет возможность к выполнению простых движений кистями рук: письму, открывание замков и т.д. часто боль проходит самостоятельно, однако деформация и узелковые образования сохраняются.
Асептические некрозы часто развиваются в качестве осложнения неудачной терапии переломов костей запястий. На 1 стадии развивается резорбция в области отломков, на 2 – кистозная перестройка, уменьшается объем кости. На 3 – кость теряет форму и кортикальный слой. В группу риска попадают мужчины молодого и среднего возраста. Причиной нетравматической формы болезни является продолжительное использование медикаментов из группы кортикостероидов.
Характерным симптомом является интенсивная боль, которая иррадирует на окружающие ткани. На начальных этапах боль незначительная, усиливается при перемене погоды, интенсивных физических нагрузках, уменьшается в состоянии покоя. Болезнь отличается внезапным началом. По мере прогрессирования болезни боль интенсивная, постоянная, нарастающая.
Болезнь де Кервена также может стать причиной интенсивной боли в кистях рук. Патологический процесс поражает сухожилия, проходящие в каналах на запястьях со стороны больших пальцев. Наблюдается утолщение и опухание оболочек, которые окружают сухожилие. Среди предрасполагающих факторов, которые могут вызвать заболевание, выделяют регулярные нагрузки на кисти рук. Многие виды ручного труда приводит к монотонным движениям в кистях рук и суставах больших пальцев, что запускает патологической процесс.
В процессе терапии пораженная конечность должна находиться в состоянии покоя. На начальных стадиях достаточно избегать деятельности, спровоцировавшей болезнь де Кервена, чтобы ускорить процесс выздоровления. Чтобы зафиксировать запястье пользуются шинами, ортезами, при боли и воспалении вводя кортикостероиды. При тяжелом течении болезни требуется оперативное вмешательство, в процессе которой расширяют канал, по которому проходят сухожилия.
Писчие спазмы сопровождаются нарушением моторных функций ведущих рук, которые проявляются в процессе письменной активности. Проявляется в виде дискомфорта, тонических спазмов, дрожи, слабости, болевых ощущений. Для постановки точного диагноза исследуют неврологический статус, проводят церебральную магнитно-резонансную томографию. Писчие спазмы возникают у людей, чья профессиональная деятельность связана с написанием большого количества текстов. Причины бывают:
- Первичными – неврологический дефект отсутствует, относятся к категории профессиональных неврозов.
- Вторичными – обусловлены расстройствами нервной регуляции мышечного тонуса при поражения центральной нервной системы и периферических нервов.
В зависимости от клинической формы спазмы бывают судорожными, паретическими, дрожательными и невральными. Болезнь сопровождается спазмами мышц кисти, дисфункцией волокон нервных стволов, мышечной слабостью. При судорожной форме повышается тонус мелких мышц кисти, в руках возникает неловкость и тяжесть.
Синдром щелкающего пальца – патологическое состояние, поражающее сухожилия в кистях рук. В процессе сгибания пораженного пальца к ладоням сухожилия застревают и пальцы начинают щелкать. Причина патологического процесса до конца не изучена. Заболевание проявляется в виде болевых ощущений в пальцах, скованности, щелчков, образования небольших шишек на ладонях рук у основания больших пальцев. В некоторых случаях специфическая терапия не требуется и синдром проходит самостоятельно.
Подагрический артрит развивается при повышении концентрации мочевой кислоты в организме. Подобное нарушение обусловлено дисфункцией почек, избыточным поступлением пуринов вместе с пищевыми продуктами. Когда концентрация мочевой кислоты увеличивается, ее соли откладываются в суставах и внутренних органах. Пораженный сустав перестает функционировать должным образом, наблюдается его постепенная деструкция. Помимо кистей и пальцев рук, патологический процесс поражает нижние конечности, локти, колени, ступни.
Болезнь обостряется в ночное время суток, сопровождается:
- покраснением кожных покровов в месте поражения
- опуханием суставов
- образованием узелков желтого цвета: тофусов – отложений солей мочевой кислоты, которые могут лопаться с последующим развитием сильной боли
- повышением температуры тела
- нарушением аппетита, тошнотой, изжогой, повышением артериального давления
Двигательная активность и прикосновения к суставам усугубляют клиническую картину. В дневное время симптомы уменьшаются, в вечернее – усиливаются. Спустя 3-5 дней симптомы уменьшаются, могут повторяться через 6-9 месяцев. Приступу предшествует чувство покалывания в суставах кистей рук.
Ревматоидный артрит – аутоиммунный процесс, который приводит к прогрессированию воспалительного процесса и разрушение пораженного сустава. Заболевание возникает и в молодом, и в пожилом возрасте, сопровождается интенсивной болью в пораженных участках. Наблюдается симметричное развитие патологического процесса: РА затрагивает одни и те же суставы на обеих конечностях. Сустав деформируется, пальцы искривляются и теряют подвижность.
- симметричным поражением мелких суставов кистей
- утренней скованностью, обусловленной уменьшением объема двигательной активности и изменениями в мышечных тканях
- нарушениями сна
- повышением температуры тела
- повышенной утомляемостью, слабостью, нарушением аппетита, снижением массы тела
- образованием ревматоидных узлов
Ревматоидный артрит может протекать в серопозитивной и серонегативной форме. В первом случае в крови определяются ревматоидные факторы, во втором они отсутствуют на фоне симптомов ревматоидного артрита.
Системная красная волчанка – тяжелая болезнь, при которой иммунитет воспринимает собственные клетки как чужеродные и начинает борьбу с ними. Наблюдается выработка веществ, повреждающих кожные покровы, суставы, кожные покровы. В группу риска попадают женщины. В 50% случаев клиническая картина начинает проявляться в 18-30 лет. Триггером выступает вирусная инфекция при генетических дефектах иммунной системы. Отличается волнообразным течением с последующим вовлечением новых органов и тканей. Пациент жалуется на:
- чувство слабости
- снижение массы тела
- повышение температуры тела
- острое воспаление кожных покровов, суставов
У пациентов с системной красной волчанкой наблюдаются дерматологические и гематологические, нефрологические, неврологические признаки болезни. Нарушается функционирование сердечно-сосудистой системы и органов зрения. Со стороны опорно-двигательной системы болезнь затрагивает запястья и мелкие суставы верхних конечностей. Развивается артралгия, полиартрит, в который симметрично вовлечены суставы. Повреждаются мышцы, развивается диффузная миалгия.
Синдром Рейно – патологической процесс, который сопровождается приступообразными спазмами кровеносных сосудов. Спазмы провоцирует холод, вибрации, сильный стресс. Возникают жалобы на болевые ощущения в месте развития спазмов, нарушения чувствительности, ощущение мурашек. Болезнь отличается приступообразным течением и стадийностью. Затрагивает периферические сосуды: кисти рук, реже – стопы и нос. Симптомы проявляются симметрично на обоих кистях. Наблюдается нарушение притока крови к рукам, кожные покровы бледнеют, нарушается чувствительность. При длительном течении болезни развиваются трофические нарушения.
Для постановки точного диагноза требуется проведение дифференциальной диагностики, чтобы исключить системную красную волчанку и склеродермию. Делают общий анализ крови, проводят ультразвуковую диагностику почек, реовазографию, плетизмографию, исследуют капилляры на ногтевом ложе. В ходе терапии пользуются сосудорасширяющими препаратами, а также средствами для профилактики тромбообразования. При неэффективности консервативных мер показано хирургическое вмешательство.
Отсутствие качественной, своевременной помощи чревато осложнениями:
- присоединением вторичной инфекции
- повышением концентрации лейкоцитов, развитием воспалительного процесса
- гидроартрозом
- гнойным артритом
- периартритом
- дисфункцией почек, мочевого пузыря
- почечнокаменной болезни, подагрического нефрита
Есть вероятность трансформации патологического процесса в хроническую стадию. Тяжелое течение патологического процесса приводит к нарушениям трудоспособности, значительному ухудшению качества жизни.
Если пациента беспокоят боли в кисти руки рекомендовано обращаться к ревматологу. В зависимости от анамнеза и клинических проявлений может потребоваться консультация невролога, травматолога, хирурга, ортопеда.
Для постановки точного диагноза проводят очный осмотр пораженной кисти. Пациента опрашивают, собирают анамнез, в том числе, семейный. Рекомендовано проведение дополнительных диагностических исследований:
- ручного мышечного тестирования
- рентгенографии
- ультразвукового исследования
- магнитно-резонансной томографии
За постановкой точного диагноза рекомендовано обращаться в том случае если:
- болевые ощущений беспокоят более 48 часов
- наблюдаются отек или деформация кисти, ее подвижность ограничена
- боль усиливается в процессе физической активности
- возникают жалобы на нарушения чувствительности
Самолечение чревато усугублением симптомов и прогрессирование первопричинного фактора, вызывающего боль.
Врач подбирает соответствующую схему терапии в зависимости от причины, провоцирующей болевые импульсы. Самолечение недопустимо, поскольку может усугубить клиническую картину. Неправильно подобранная терапия приводит к прогрессированию болезни, увеличивает риск развития осложнений. Основные цели терапии:
- воздействие на первопричину симптома
- нормализация функционирования пораженной кисти
- уменьшение болевых ощущений
Медикаментозная терапия подразумевает использование:
- Обезболивающих и противовоспалительных лекарств. Их применяют в минимальной эффективной доза на протяжении ограниченного времени. При сильной боли совмещают сразу несколько лекарственных форм: внутривенное вливание в сочетании с гелем для наружного нанесения или пероральный прием таблеток совместно с мазью или кремом.
- При прогрессировании аутоиммунного процесса пересматривают рацион, направляют усилия на восстановление микробиома кишечника. По мере необходимости, пользуются кортикостероидами.
- Наружно наносят кремы, мази, гели с обезболивающими веществами.
- При инфекционной природе болезни показано использование антибактериальных средств.
- Для восстановления хрящевой ткани, уменьшения боли и воспаления пользуются хондропротеткорами. Предпочтение отдают комбинированным лекарствам, в состав которых входит хондроитин, глюкозамин, коллаген, активная сера.
- Для уменьшения острого воспалительного процесса пользуются кортикостероидами.
Подбор препаратов, дозировку, кратность и длительность использования определяет врач индивидуально для каждого пациента. Медикаментозное лечение дополняют физиотерапией, средствами народной медицины, умеренными физическими нагрузками. Важно пересмотреть рацион питания. Могут быть использованы новокаиновые блокады.
Для уменьшения боли в кистях рук пользуются физиотерапевтическими методиками: электрофорезом, магнитотерапией, лазерным лечением, УФО. Массаж и лечебные упражнения восстанавливают поврежденные структуры, ускоряют выздоровление. Рекомендовано регулярно выполнять зарядку для кистей рук: вращательных движений, сжиманий-разжиманий, перебираний пальцами мелких предметов, сгибанием и разгибанием фалангов пальцев.
Для профилактики болевых ощущений в кистях необходимо придерживаться рекомендаций:
- Исключить из рациона избыточное количество соли.
- При первых тревожных признака: боли, нарушениях чувствительности, покалывании обращаться за консультацией к врачу, уменьшить нагрузку на кисти.
- Захватывать предметы всей кистью: при захвате пальцами могут повреждаться запястья.
- Отдавать предпочтение умеренной физической активности для разработки и укрепления кистей рук.
- Всю деятельность, сопряженную с использованием компьютера или ноутбука, чередовать с отдыхом. Каждые 60-70 минут приседать, разминать шею, пальцы, встряхивать кисти рук.
- Отказаться от вредных привычек: курение и злоупотребление спиртными напитками провоцирует сужение сосудов и нарушения кровообращения.
- При использовании вибрирующих инструментов пользуются специальными перчатками, которые поддерживают кисти, а также прокладками, поглощающими вибрацию.
- Не допускать переохлаждений, в холодное время года пользоваться перчатками.
- При активной физической активности пользоваться защитой для верхних конечностей.
- Воздерживаться от подъема тяжестей.
- Избегать переохлаждений.
Боль в кистях и запястных суставах – симптом, который не следует оставлять без внимания. Он может указывать как на травматические поражения, так и на опасные аутоиммунные процессы. Терапию доверяют опытному, квалифицированному врачу. Самолечение может усугубить клиническую картину и спровоцировать осложнения.
источник
Среди посттравматических осложнений или повреждений, связанных с профессиональной деятельностью, защемление нерва в руке встречается часто. Состояние сопровождается болью, слабостью мышц конечности, ограниченностью подвижности. При первых симптомах дискомфорта следует обратиться к врачу. Специалист сможет определить причину защемления, назначить тактику лечения, и порекомендует восстановительную гимнастику.
Чаще всего повреждается лучевой нерв в запястье руки. Основными причинами состояния служат следующие факторы:
- несвоевременно выявленные и вылеченные травмы,
- неудачные операции,
- привычный вывих суставов кисти,
- занятия видами спорта, где основная нагрузка приходится на руки,
- длительное пребывание конечности в напряженном состоянии,
- профессиональная деятельность,
- регулярное поднятие тяжестей.
Защемленный нерв запястья не влияет на двигательную функцию всей руки, конечность свободно поднимается-опускается, отводится в стороны.
В области лучезапястного сустава находится участок нервной ветки, который обеспечивает чувствительность, и приводит в движение конечность. Если нерв зажат, появляются следующие признаки:
- ноющая, непроходящая, стреляющая боль, отдающая в плечо, локоть или пальцы,
- мышечная слабость, особенно при попытке захвата или удержания предмета,
- частичная или полная утрата двигательных функций,
- чувство онемения кожи или покалывания в фалангах.
Защемление лучевого нерва в кисти диагностирует хирург. Врач выясняет причину возникновения состояния, присутствие или отсутствие перенесенных травм или костных заболеваний, оценивает двигательную функциональность. Чтобы поставить точный диагноз, доктор назначает ряд таких диагностических процедур, как:
- компьютерная или магнитно-резонансная томография,
- рентгенография,
- электромиография,
- тест-исследование на нервную проводимость.
Благодаря этим методам можно получить такие результаты:
- состояние суставов на руке,
- характер повреждений окружающих мягких тканей, которое могло повлечь защемление,
- скорость перемещения нервных импульсов,
- сократительную способность мышц.
Если защемило нерв в лучезапястном суставе, медики рекомендуют следующие препараты, снимающие невралгическую боль и воспаление:
Для стимуляции обменных процессов в клетках нервов рекомендуется употребление витаминов группы В. Полезен прием хондропротекторов, которые способствуют восстановлению хрящевой ткани суставов кисти. Все препараты должен назначать врач, самолечением заниматься опасно. Если медикаментозное лечение неэффективно, назначается хирургическое вмешательство, цель которого — высвободить защемленный нерв.
Устранить защемление нерва кисти руки или пальца можно с помощью следующих физиотерапевтических процедур:
- магнитотерапии,
- лазеротерапии,
- электрофореза,
- тепловых обертываний озокеритом или парафином,
- индуктотермии,
- массажа,
- остеопатии — воздействия пальцами на активные точки,
- мануальной терапии.
Эффективность лечебного воздействия на лучезапястный нерв следующая:
- снимает мышечный спазм,
- устраняет боль и воспаление,
- способствует регенерации поврежденных тканей,
- восстанавливает подвижность,
- насыщает ткани кислородом,
- улучшает кровообращение и процессы метаболизма.
Процедуры рефлексотерапии должен проводить только специалист, самолечение может спровоцировать осложнения.
В период реабилитации рекомендуется выполнение простых упражнений:
- сжимание-разжимание пальцев в кулак,
- сгибание-разгибание запястья,
- вращательные движения кистью,
- разведение фаланг в стороны и сведение,
- вращение большим пальцем,
- поочередное поднятие фаланг, когда ладонь лежит на твердой поверхности,
- имитация игры на пианино,
- подтягивание запястья к дистальным фалангам, имитируя движения гусеницы.
Чтобы предотвратить невралгию лучезапястного сустава, следует своевременно лечить травмы кисти и инфекционные заболевания. Людям, чьи профессии сопряжены с нагрузкой на руки — поварам, официантам, пианистам, художникам рекомендуется укреплять мышечно-связочный аппарат запястья специальными упражнениями и в рабочее время разминать руки. А также следует контролировать вес, поскольку ожирение негативно сказывается на состоянии суставов. Необходимо избегать переохлаждений, придерживаться диеты и не совершать резких движений руками после периода покоя.
источник
- Травмы, вывихи или переломы.
- Тендинит. Профессиональная болезнь людей, вынужденных совершать однообразные движения. Например, это швеи, пианисты и «труженики клавиатуры».
- Синдром Рейно. Сосуды сужаются, из-за чего к пальцам кровь поступает очень плохо, что приводит к их онемению.
- Системная красная волчанка. Воспаляются суставы кистей, из-за чего появляются боли, отёки и воспаления.
- Ревматоидный артрит. Недуг начинается с незначительных болей в области лучезапястных суставов и в основании пальцев. Когда болезнь прогрессирует и не лечится, то это чревато появлением ревматоидных узелков.
- Подагрический артрит. В суставах скапливаются ураты — соли мочевой кислоты, что приводит к отёкам и сильным болевым ощущениям.
- «Писчая судорога». Это спазм, возникающий тогда, когда человек долго пишет или печатает.
- Синдром «щёлкающего пальца». Проблема возникает из-за постоянного перенапряжения кисти руки. Из-за этого человек не может разогнуть палец, а когда он прилагает усилие, то сначала можно услышать щелчок, а потом – почувствовать боль.
- Асептический некроз. Плохая циркуляция крови в районе костной ткани приводит к постепенному её отмиранию. Такое явление можно часто наблюдать при переломах.
- Деформирующий остеоартроз. В основном, заболевание является следствием переломов пальцев и запястных костей. Ревматоидный артрит и полиартроз могут являться первопричинами.
- Болезнь де Кервена. У большого пальца есть разгибатель, если оболочки его сухожилий воспаляются, то можно услышать хруст, почувствовать боль и увидеть отёк.
- Синдром запястного канала. Постоянное сдавливание срединного нерва провоцирует отёк и воспаление окружающих его тканей, вследствие чего пальцы немеют, снижается их двигательная активность. У недуга есть второе название – «туннельный синдром».
- Перитендинит. Воспаление сухожилий и связок, сопровождающееся болевыми ощущениями, усиливающимися при движении руками или надавливании.
- Бурсит. Возникает при чрезмерных нагрузках на запястья, что приводит к накоплению жидкости в суставной сумке. Из-за этого кисть отекает, появляются болевые ощущения.
Это случается не так уж и редко, причём по любой из обозначенных выше причин, и самой специфичной из них является «писчая судорога», ведь все правши пишут правой рукой. Не исключено, что болевые ощущения возникли по причине травмы или перелома.
Дело в том, что при конкретном заболевании болят обе кисти, если же проблемы возникли только с правой рукой, то это значит, что она подверглась серьёзному воздействию, но человек этого в суматохе не заметил (что маловероятно), либо она является основной (ведущей, рабочей, доминирующей).
То есть, если в процессе трудовой или иной деятельности практически все движения совершаются правой рукой, то это часто провоцирует появление перитендинита, синдрома запястного канала и иных недугов, возникновение которых вызвано внешними факторами.
Если неожиданно появились ноющие боли, которыми оказалась поражена только левая кисть, то это очень нехороший симптом, свидетельствующий о скором инфаркте или сердечном приступе. При этом болевые ощущения возникают под лопаткой и за грудиной слева, а также появляется отдышка и ощущение сжатия груди. В указанной ситуации нужно немедленно вызывать скорую помощь.
Также, боль возникает по причине того, что человек постоянно перенапрягает левую руку, но в целом, причины её появления сопряжены с профессиональной деятельностью, если исключить некоторые заболевания, поражающих кисти обеих рук.
Основными причинами принято считать: перенапряжение, травмы и инфекционные заболевания. Если человек испытывает сильную боль при сгибании/разгибании, то он должен обеспечить кистям полную или частичную неподвижность или снизить нагрузку.
Важно! Имеет смысл вызвать врача или отправиться к нему на приём, поскольку такие явления на пустом месте не возникают. Может статься так, что источником проблемы стала некорректная работа опорно-двигательного аппарата.
Передавливание нервных окончаний и есть истинная причина онемения. Часто это происходит потому, что человек слишком долго находится в однообразном положении: из-за защемления кровь практически перестаёт поступать к кистям. Чтобы ликвидировать это явление, необходимо просто сделать несколько интенсивных движений.
Но иногда процесс сопровождается болью, что может быть симптомом атеросклероза, остеохондроза или сосудистых заболеваний. Немеющие от руки (кистей до локтей) – это признак того, что повреждены запястные каналы. Облитерирующий эндартериит – болезнь, поражающая сосуды конечностей, одним из симптомов которой также является онемение.
Всякое болевое ощущение появляется неспроста, и если это не разовый случай, то стоит обратиться к специалисту (хирургу, травматологу, невропатологу или ревматологу).
Сначала врачи исключают причины, представляющие опасность для жизни, например, травмы позвоночника. После, проводятся мероприятия, позволяющие определить: по какой причине пациент испытывает болевые ощущения.
Если болят пальцы, то не исключено, что это – теносиновит. Проблемы с мизинцами и безымянными пальцами возникают нечасто, а болят и немеют они, в основном, из-за травмы или защемления локтевого нерва. А вот большой, указательный и средний могут доставлять неудобства из-за защемления нервов шейного отдела или запястья.
Отёк – это накопление жидкости в тканях, из-за чего кисти или пальцы увеличиваются в размерах. Такое явление обычно наблюдается в утренние часы, но если отёки не спадают или появляются с завидным постоянством, то причинами этого могут быть:
- Лимфедема.
- Артроз и артрит.
- Ревматизм.
- Сердечная недостаточность.
- Заболевания органов дыхания.
- Аллергическая реакция.
- Побочный эффект от медицинских препаратов.
- Болезнь почек.
- Травма.
- Беременность.
- Неправильное питание.
Если у человека разболелась одна кисть или сразу обе из-за чрезмерных нагрузок, то нужно обязательно сделать перерыв или заняться другой деятельностью. Когда руки отекают, не стоит носить украшения (кольца и браслеты) вплоть до устранения причин отёков.
При любых симптомах желательно посетить врача, ведь только квалифицированный специалист может поставить точный диагноз. Не стоит злоупотреблять болеутоляющими препаратами, поскольку это не решит проблему, а лишь усугубит положение больного. Всякое лечение – это поэтапный процесс и для полного выздоровления требуется:
Если болевые ощущения в кистях рук возникают из-за любых травм, то необходимо повреждённой конечности обеспечить полный покой и позаботиться о приёме противоотёчных и обезболивающих препаратов.
Последствия переломов, растяжений, вывихов и иных повреждений кистей устраняются только медработниками. После пациенту потребуется реабилитация, которая может подразумевать физиотерапию, лечебную гимнастику, массажные процедуры, приём кальцийсодержащих препаратов, корректировку рациона и пр.
В этой ситуации медикаментозное лечение направляется на снятие отёков и купирование болевого синдрома. Разумеется, все препараты назначаются только после диагностики.
Например, подагра лечится с применением поддерживающих лекарственных средств. Но стоит отметить, что лечение подагры не будет успешным, если пациент не пожелает соблюдать диету. Гормональная терапия может быть применена для лечения более серьёзных заболеваний, например, ревматоидного артрита.
Для ликвидации воспалительных процессов и обезболивания могут быть использованы препараты, как для внутреннего, так и для наружного применения, причём первые прописываются тогда, когда лечение мазями и гелями было неэффективным.
В качестве наружных средств лечения могут использоваться любые мазеподобные и гелеобразные противовоспалительные препараты: «Вольтарен Эмульгель», «Фастумгель», «Найз» и пр.
Для снятия боли пациенту назначаются таблетированные препараты:
- «Анальгин».
- «Кетонал».
- «Кеторолак».
- «Найз» («Нимесулид»).
- «Ибупрофен».
- «Диклофенак».
Если боль острая, то пациенту прописываются внутримышечные препараты:
- «Кетопрофен».
- «Кетолак».
- «Мелоксикам».
Лекарственные средства, применяемые перорально на протяжении 10 дней и более, могут навредить желудку. Поэтому врачи рекомендуют использовать дополнительные препараты защищающих органы ЖКТ, например, это может быть «Маалокс» или «Альмагель».
Нередко для этого используются хондропротекторы, хотя, есть люди, относящиеся к ним недоверчиво. В состав хондропротекторов входит глюкозамин и хондроитин.
Приём таких препаратов позволяет укрепить связки и частично восстановить хрящевую ткань, но главное: они способствуют выработке жидкости, благодаря которой суставы функционируют.
Особо популярными являются: «Терафлекс», «Хондролон» и «Дона». Чтобы снять боль и спазмы можно принимать «Сирдалуд», «Баклофен» и «Мидолкам», но только с согласия врача.
Если медикаментозное лечение будет заведомо неэффективным, то проблема может быть решена посредством хирургического вмешательства. Операции проводятся при:
- Инфекционных заболеваниях, например, теносиновитах, бурситах и артритах (требуется произвести зачистку тканей, поражённых инфекцией).
- Неправильно сросшихся костях после переломов.
- Разрывах связок.
При суставных болезнях также назначаются инъекции в сустав, что позволяет «доставить лекарство» прямо к месту назначения. Процедура непростая, но эффективная, а для инъекций могут быть использованы гормональные препараты – «Гидрокортизон» и «Синвиск».
Лечение практически любой болезни должно быть комплексным. Поэтому чаще всего врачи прописывают приём препаратов перорально и применение противовоспалительных и обезболивающих гелей.
Также, пациенту могут быть рекомендованы физиотерапевтические процедуры, например, электрофорез, магнитотерапия и пр. Лечебная гимнастика и массажные процедуры назначаются после выхода из острой стадии.
Важно! Что касается народной медицины, то её рецепты следует применять на практике исключительно после того, как было снято обострение, и только при условии, что врач одобрил применение, к примеру, смеси калины и водки.
источник
Локтевой нерв начинается с пучка плечевого сплетения, а заканчивается возле кисти. Защемление такого нерва в локтевом суставе провоцирует уменьшение его функций, что приводит к слабой подвижности руки и пальцев. Такая болезнь называется нейропатией локтевого нерва. Обычно этому заболеванию подвержены люди, которые в силу своей работы или привычки опираются рукой на твердую поверхность.
Учитывая, что самым распространенным заболеванием локтевого нерва является невропатия, то следует рассмотреть ее причины возникновения. Невропатия (неврит) — это воспаление локтевого нерва, к которому предрасположены люди, работающие в офисе либо в цеху на станке. Такая статистика связанная с тем, что именно у людей этих профессий происходит упор рукой на твердую поверхность. Конечно, существуют и другие факторы, влияющие на возникновение этого неприятного заболевания, среди которых:
- инфекционные заболевания;
- травмы руки;
- отравление алкоголем;
- переохлаждение;
- маленькое содержание минеральных веществ в организме;
- привычка опираться локтем на стол;
- постоянная работа с инструментами;
- частые сгибательные движения руки.
Конечно, неврит локтевого нерва довольно часто встречается в современном мире. Основной причиной его возникновения является работа. Часто сотрудники офисов и заводов жалуются на это заболевание, ведь ощущать симптомы вечером после работы довольно неприятно.
Для лечения суставов наши читатели успешно используют СустаЛайф. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Невропатия локтевого нерва может быть связана и с его повреждением. Такое чаще всего происходит при переломе и вывихе костей плеча и предплечья. Одной из опасных причин может быть, когда этого нерв передавлен опухолью, такое состояние требует хирургического вмешательства.
Любая из причин возникновения этого заболевания является достаточно опасной для здоровья человека. Даже если причина болезни не является патологическим процессом, она может достаточно быстро развиваться, при этом вызывая новые симптомы. Поэтому обнаружив даже малейший намек на невропатию, необходимо проконсультироваться с опытным специалистом, чтобы подтвердить или опровергнуть диагноз.
Когда происходит поражение локтевого нерва, может наблюдаться нарушение его функций. Такие нарушения проявляются чувствительными и двигательными расстройствами. При этом чувствительные расстройства проявляются первыми. Исключением является перелом, в этом случае нарушения возникают одновременно. Существуют конкретные признаки, которые помогут определить начало этого заболевания. К ним относятся:
- Частичное или полное онемение рук на незначительное время. Такой симптом создает неприятные ощущения и часто сопровождается судорогой в руках. Заболевание больше всего проявляется на пальцах, что приводит к их напряжению и в результате онемению.
- Уменьшение работоспособности пальцев рук и кисти в целом. Любая работа руками может сопровождаться ноющей болью.
- Изменение пальцев на руках. Пальцы станут выглядеть неестественно согнутыми в разные стороны, особенно это заметно по мизинцу, который наклонен в сторону. При этом пальцы невозможно сомкнуть в кулак.
- Изменение цветового оттенка кожного покрова пальцев.
- Свисание кисти.
Симптомы этого заболевания могут указывать и на место, где конкретно произошло повреждение. Повреждение в средней трети плеча проявляются теми же вышеперечисленными симптомами, однако при этом сохранена функция разгибательных мышц. При повреждении верхней трети плеча симптомы сохраняются такие же, но больше нарушены функции именно мышц-разгибателей, что проявляется висячей кистью. А повреждения верхней трети плеча вызывает низкую чувствительность тыльной стороны кисти, и особенно выделяется боль в области большого пальца. Для того чтобы убедиться в точности предполагаемого диагноза, пациенту предоставляют комплекс заданий:
- Необходимо развести пальцы в разные стороны, если он не может выполнить задание, то это один из признаков данной болезни.
- Повернув ладони кверху и распрямив пальцы, следует положить на них лист бумаги. Неврит не позволит сделать такое задание.
- Руку требуется положить на твердую поверхность и поцарапать стол мизинцем. Обычно люди, у которых есть невралгия локтевого нерва, не могут этого сделать.
Наличие таких симптомов говорит о том, что произошло явное повреждение локтевого нерва. И если своевременно не обратиться за помощью, они могут вызывать множество проблем у больного. Поэтому нужно как можно быстрей обратиться за медицинской помощью к опытным специалистам, которые помогут решить эту проблему.
Еще одной распространенной проблемой, связанной с локтевым нервом, является синдром кубитального канала. Такой синдром спровоцирован сдавливанием нерва именно в кубитальном канале. Причин этого нарушения достаточно много. Они могут быть связанны и с занятием спортом, когда выполняются множество движений руками, поднятия штанги. К причинам можно отнести и внешние факторы, один из которых — привычка класть локоть на бортик автомобиля, ну и, конечно, сильный ушиб локтя. Среди симптомов такого недуга выделяют следующие:
- явные боли в локтевой области;
- жжение;
- покалывание;
- подергивание пальцев;
- затруднение сгибаний пальцев.
Особенностью проявления этих симптомов является то, что они поначалу проявляют себя только в вечернее и ночное время. Ну а потом проявляют себя постоянно, при этом могут вызывать сильный дискомфорт и неприятные ощущения. Постепенно пропадает чувствительность мизинца и безымянного пальца, после чего могут возникать нарушения двигательной активности, что сопровождается сильной болью. Проверить точность предположения этого заболевания можно с помощью того же комплекса заданий. Этот синдром опасен своим быстрым проявлением боли, которая доставляет ужасные ощущения, поэтому требует строчного осмотра врача.
Когда локтевой нерв сдавливается в области прохождения канала в запястье руки, это свидетельствует о наличии синдрома канала Гийона. Он имеет сходства и с невропатией, и с синдромом кубильного канала, однако имеет и свои особые черты. Это заболевание имеет ряд причин возникновения. Такое состояние может происходить:
- При сильных нагрузках на запястье, которые спровоцированы хватательными и вращательными движениями. Чаще всего наблюдается у людей, что работают руками, к примеру, на фабрике.
- Из-за травмы, которая провоцирует отек и давление на локтевой нерв. Или в результате раздражения, что тоже может вызвать синдром Гийона.
- В результате перелома крючковидной кости, который может повредить локтевой нерв из-за того, что он окажется проткнутым фрагментами кости.
Симптомы этого заболевания достаточно схожи с невропатией локтевого нерва, но при этом имеют свои особенности проявления. Первой из них является то, что этот синдром вызывает сильные ноющие боли в области лучезапястного сустава и ладонной поверхности руки. При этом тыльная сторона руки не испытывает таких проявлений боли и не теряет чувствительность. Синдром Гийона сопровождается и двигательными нарушениями, такими как неполное сгибание пальцев и трудности в их разведении.
Конечно, все проявления заболеваний локтевого нерва имеют некоторую схожесть, что вызывает затруднения в диагностировании. Поэтому при выявлении данных симптомов или при затруднении выполнения вышеперечисленных заданий следует обратиться за квалифицированной медицинской помощью.
Невропатия, как и любое другое заболевание, имеет свои неприятные симптомы, при появлении которых люди обращаются к врачу. Именно врач производит правильную диагностику, после которой назначается лечение. При подозрении на невропатию врач проводит неврологический осмотр больного. Он производится с применением пробы поколачивания. Это позволяет предположить наличие заболевания.
Часто применяются тесты Фромана, которые предполагают выполнения определенных заданий, связанных с движением рук. По результатам этих тестов врач может определить наличие данной болезни. Эти тесты достаточно давно используют в диагностировании заболевания. При этом они всегда дают очень точный результат.
Среди основных методов выявлений этого заболевания можно выделить рентгенологическое исследование, благодаря которому есть возможность выявить всевозможные дефекты кости, которые могут быть возможными причинами продавливания локтевого нерва. Ультразвуковое исследование тоже позволяет увидеть все структурные изменения и выявить области, в которых пережат канал.
Одним из самых точных методов выявлений неврита локтевого нерва является электронейромиография, она дает возможность увидеть уровень поражения всех нервных волокон.
Не стоит бояться похода к врачу и тем более заниматься самолечением, что, скорее всего, вызовет только усложнения неврита. В диагностике неврита нет ничего сложного или опасного. Все процедуры происходят достаточно быстро, при этом сразу выявляются нарушения, которые спровоцировали болезнь. После полной диагностики врач создает уже полную клиническую картину и назначает правильный курс лечения. Благодаря ему уменьшится проявления всех этих неприятных симптомов.
В международной классификации болезней МКБ 10 поражение локтевого нерва стоит под кодом G56.2. Серьезность этого заболевания достаточно высокая, поэтому требует помощи квалифицированного специалиста. Лечение неврита назначается в зависимости от того, что именно стало его причиной.
Когда причиной является перелом кости с повреждениями волокон, то, скорее всего, необходимо произвести операцию, которая поможет восстановить этот нерв. Достаточно опасными являются переломы с полными разрывами волокон. Восстановление таких повреждений производят с помощью сшивания. Для заживления потребуется около 6 месяцев.
Если причиной неврита стало длительное передавливание локтевого нерва, то сперва применяются методы консервативного лечения, которые направлены на восстановление целостности нерва. Довольно часто применяются специальные фиксирующие аппараты, благодаря которым рука фиксируется в необходимом положении и уменьшается ее двигательная активность. Однако этот метод лечения не совсем универсальный, ведь фиксация руки в одном положении доставит множество бытовых неудобств. Поэтому такие аппараты одевают пациенту на ночь.
Для уменьшения воспаления в дополнение с фиксирующими аппаратами назначаются медикаментозные средства. Они обладают противовоспалительными свойствами и уменьшают болезненный синдром. Иногда воспалительный процесс слишком сильный, а медикаменты не справляются, тогда назначают специальные инъекции.
При лечении локтевого неврита часто используют физиотерапию. К ней в этом случае можно отнести массаж, лечебную физкультуру, ультразвук и электрофорез. Такой метод достаточно эффективен и при правильном подходе дает быстрый результат.
К сожалению, пациенты с таким заболеванием не всегда торопятся обращаться вовремя.
Иногда бывает, что невропатия доходит до необратимых процессов, в таком случае необходимо хирургическое вмешательство.
При проведении операции хирург освобождает локтевой нерв от сдавливания. Конечно, не сразу, но больной чувствует улучшение состояния, а после восстановления к рукам возвращаются все прежние навыки.
Таким образом, способ лечения выбирает врач после необходимых исследований. Чаще всего применяют консервативный метод. Результат лечения зависит не только от врача, но и от того, какие усилия прикладывает к этому больной.
Локтевой сустав образован сразу из трех костей: плечевой, лучевой, локтевой, что предполагает его максимальную функциональную нагрузку с одной стороны, и уязвимость к различным травматическим происшествиям и патологиям с другой. Как правило, по причине множества моментов локтевой сустав подвергается неприятностям, которые вызывают болевые ощущения в нем.
Периодически возникающие дискомфортные ощущения в области локтя могут свидетельствовать о наличии множества различных заболеваний. Итак, рассмотрим основные причинные факторы, вызывающие эту боль в суставе:
- наиболее распространенным фактором болевых ощущений являются дегенеративные изменения хрящей и связок, которые поражают сустав и раздражают пролегающие нервные корешки. Тем самым, поражение хряща ограничивают нормальную двигательную активность сустава, способствуя развитию таких заболеваний, как артрит, артроз, остеохондроз, хондрокальциноз, подагра, а также различных опухолевых воспалений локтевого сустава;
- поражения в мышечно-связочной системе — латеральный или наружный эпикондилит (называемый «локоть теннисиста»), тендинит и другие;
- бурсит локтевого отростка — болезнь, характерная при активных методических воздействиях на сумку поверхности локтевого отростка, типичный пример — профессия водителя, а точнее, упор локтем руки в дверь, или, например, проведение досуга, читая лежа на боку, опираясь на руку;
- неврит локтевого нерва, поражения сердечно сосудистой и нервной системы, гемофилия, инфаркт миокарда, при данных формах отклонений в организме чаще происходит онемение верхних конечностей, а также потеря нарушение чувствительности;
- травмы локтя — как правило, локоть часто подвергается травмам различного характера: падение с разной высоты на кисть руки или еще хуже на локоть, а также это обстоятельства спортивной, производственной, дорожно-транспортной сферы и другие. При этих травматических ситуациях, локтевой сустав практически всегда испытывает болезненность различной интенсивности;
- нарушенная целостность прилегающей кости, а именно, вывих или подвывих локтя, при данном обстоятельстве сустав обычно выходит из пределов нормы своего анатомического положения.
Для более ясной картины рассмотрим конкретнее те причинные факторы, которые происходят чаще всего:
- Артрит — это заболевание, характеризующееся воспалительным поражением какого-либо сустава, которое и является одним из проявлений системного недуга соединительной ткани (ревматизм, системная красная волчанка, псориаз, нарушения в обменных процессах, различные аутоиммунные патологии). При ситуациях возникновения боли в локте из-за артрита (10% из всех случаев), пострадавшие также жалуются на воспаления и в других суставах, кроме рассматриваемого сустава. В связи с этим, стоит отметить тот факт, что моноартрит встречается крайне редко. Боль при артрите в воспаленном локте имеет относительно высокую интенсивность и возникает, как правило, чаще при движениях, нежели в состоянии покоя. Выражается артрит наиболее ярче сильной отечностью и припухлостью в локте, кожный покров при этом становится красным или даже багровеет, а местная температура тела возрастает. Для рассматриваемого случая характерной чертой является ограничение подвижности, чаще данные нарушения затрагивают функции сгибания и разгибания, притом, что вращательные движения вполне выполнимы. Стоит выделить также то, что к артриту локтевого сустава нередко присоединяется и бурсит (воспаление околосуставной сумки соединительной ткани).
- Артроз — это заболевание сустава, сопровождающееся дегенеративно-дистрофическими изменениями, которое случается по причине поражения тканей хряща на суставной оболочке. При рассматриваемом случае в локтевом суставе болевой синдром не настолько интенсивно выражается, как при первом случае (артрит). Более того, болевые ощущения дают о себе знать, только при резких движениях с максимально высокой амплитудой: при попытке сильно разогнуть руки в локте, или же наоборот, постараться очень плотно согнуть их. Непосредственно, в эти самые моменты движения в суставе пациенты часто отмечают появления хруста, при котором локоть несколько припухает. При пальпации локтевой области болезненность практически не чувствуется, отсутствует покраснение, повышение температуры кожной поверхности. Это объясняется тем, что при артрозе отсутствует интенсивный воспалительный процесс. С нарастанием течения заболевания подвижность сустава постепенно снижается, больному все сложнее выполнять какие-либо действия верхними конечностями, при этом амплитуда движений, доступных в данный момент резко понижается. При запущенных стадиях болезни, пациенты стараются держать локоть в немного согнутом положении. Как правило, данный случай распространяется на оба сустава, а также может поражать и соседние.
- Вывих локтевого сустава — это нарушение соответствия и расположения поверхностей сустава по анатомическим нормам, которое сопровождается с повреждением суставной капсулы и без него. Клиническая картина при вывихе примерно такая: покраснения кожных покровов в области поврежденного сустава, болевой синдром довольно интенсивного характера, форма сустава деформирована, наблюдается отечность и припухлость. По медицинским данным, чаще присутствуют задние вывихи, передние и боковые встречаются реже. При задних вывихах — форма локтя видоизменяется, предплечья укорачиваются, визуально становится заметным выступ локтевого отростка. Двигательная активность локтем резко ограничивается, появляются боли, довольно сильно выраженного характера. Попытка разгибательного движения становится пружинящим и как бы с некоторым сопротивлением. При передних вывихах — предплечья удлиняются, по сравнению с другой рукой, визуально наблюдается западение отростка локтя. При боковых вывихах предплечье как бы смещается вовнутрь или, наоборот, кнаружи. Как правило, передние и боковые вывихи чаще сопровождаются раздражением нерва, что и служит причиной потери чувствительности в верхних конечностях, особенно в области кисти.
До обращения за квалифицированной медицинской помощью, вам следует выполнить несколько манипуляций, которые, прежде всего, направлены на облегчение состояния.
- Обеспечения полного покоя поврежденному суставу, дополнительно можно зафиксировать эластичным бинтом.
- Приложите холодный компресс для профилактики отека мягких тканей на полчаса.
- Для устранения сильных болей используйте гель или мазь, активным компонентом которого является нестероидный противовоспалительный препарат (Индометацин, Диклофенак и другие). Втирайте 2–3 раза в сутки.
- При необходимости обратитесь в травматологический пункт.
Если боль в локтевом суставе не стихает, срочно обратитесь к врачу (травматолог, ревматолог, невролог), который назначит вам индивидуальный курс лечения. Консервативное лечение заключается в следующих моментах:
- Медикаментозная терапия — назначение курса препаратов, которые способны улучшить кровообращение в суставах и активизировать нервную проводимость; применение обезболивающих препаратов группы НПВС (нестероидные противовоспалительные средства). Данный лекарственный метод должен проходить с дополнительным применением препаратов для нормальной работы желудочно-кишечного тракта.
- Физиотерапевтические процедуры, массаж, курс упражнений лечебной физкультуры, рефлексотерапия.
Помните, ни в коем случае нельзя недооценивать суставные боли, в нашем случае если болит локтевой сустав. Потому что именно болевой сигнал служит началом серьезнейших патологических нарушений в организме человека.
источник