Чтобы точно знать, что делать, если опух палец на руке, важно выяснить причину такого неприятного симптома. К сожалению, причинных факторов распухания одного или нескольких пальцев достаточно много и выяснить истину самостоятельно достаточно трудно. В таком случае важно вовремя обратиться за специализированной медицинской помощью, ведь данный отек может указывать на серьезные проблемы со здоровьем.
Рассмотрим основные причины, почему опухают пальцы на руках, и как можно заподозрить неладное и распознать тяжелую патологию.
Пожалуй, это самая распространенная причина опухания и покраснения пальца на руке. Данный тип воспаления носит инфекционный характер и часто сопровождается образованием гноя в мягких тканях фаланг. Инфекционные агенты, а чаще всего это стафилококки, стрептококки, энтерококки, проникают внутрь тканей пальца через минимальные повреждения кожи (ссадины, порезы, занозы, уколы иглой, выдергивание заусенцев, травмы при маникюре, пр.). Иногда можно наколоть палец при разделке рыбы. Очень часто входные ворота инфекции остаются незамеченными, а пациенты жалуются, что опух палец на руке без причины.
Из-за особенностей анатомического строения гнойное воспаление распространяется не по площади поверхности кожи, а вглубь мягких тканей и может осложняться повреждением сухожилий, мышц, суставов и костей фаланг.
Панариций сопровождается рядом характерных симптомов:
- больной палец, не только опух, но и болит;
- боль имеет дергающий, распирающий характер, беспокоит не только при движении, но и в покое;
- кожа над пораженным участком краснеет, в некоторых случаях начинает синеть, становится гладкой, как бы натянутой, блестит и на ощупь она горячая;
- иногда страдает и общее самочувствие человека, появляется слабость, повышается температура тела;
- в центре покраснения можно заметить белый гной, в некоторых случаях гной скапливается и просматривается под ногтевой пластиной;
- как правило, в воспалительный процесс вовлечен всего один палец (указательный, мизинец, др.) – тот, который стал входными воротами для инфекции.
В зависимости от глубины распространения воспаления и тяжести состояния, выделяют следующие виды панариция:
- кожный – поражается только кожный покров;
- подкожный – воспаление локализируется в подкожной жировой клетчатке;
- сухожильный – в патологический процесс втягиваются сухожилия мышц пальцев;
- суставной – гнойное поражения межфаланговых и/или пястно-фаланговых сочленений;
- подногтевой – гной скапливается под ногтевым ложем, такой панариций чаще всего развивается из-за попадания занозы под ноготь или вследствие дурной привычки грызть ногти;
- околоногтевой (паронихий) – воспаление околоногтевого валика пальца, основная причины – выдергивание заусенцев;
- костный – в патологический процесс втягивается костная ткань фаланг пальцев руки, развивается нечасто и, как правило, в качестве осложнения подкожной формы панариция.
Что делать, если палец опух из-за панариция? Лечение включает комплекс консервативных и хирургических методик. Пациенту обязательно назначаются противовоспалительные, антибактериальные и обезболивающие препараты. Также проводят хирургическую обработку гнойного очага. Панариций скрывают, гной ликвидируют, а рану дренируют и промывают антисептическими растворами.
Важно знать! При развитии панариция категорически запрещены любые согревающие процедуры, компрессы и мази. Такое «лечение» с большой вероятностью приведет к более глубокому и обширному гнойному поражению тканей и развитию осложнений, например, костной или сухожильной формы болезни.
Если опух палец у ребенка, то скорее всего причина кроется именно в развитии панариция, ведь малыши, как никто другой, склонны к привычке откусывать заусенцы и грызть ногти.
На втором месте среди причин опухания пальцев рук находятся заболевания мелких суставов кистей.
Если опух сустав на пальце руки, нужно исключить развитие артрита. В случае единичного поражения думать нужно о простом инфекционном воспалении сустава, но если одновременно опухает несколько сочленений, скорее всего, у человека присутствует одно из ревматологических заболеваний, например, ревматоидный артрит.
При ревматоидном артрите одновременно поражается несколько суставов кистей рук, а также прочие сочленения в организме (коленные, голеностопные, лучезапястные, локтевые, пр.). Патологический процесс носит симметрический характер, то есть одновременно страдают и припухают суставы на обеих верхних конечностях. Нехарактерным местом локализации воспаления при ревматоидном артрите считаются дистальные межфаланговые суставы, пястно-фаланговый сустав большого пальца, проксимальный межфаланговый мизинца, крестцово-подвздошные сочленения и поясничного отдела позвоночника (так называемые «суставы исключения»).
Для ревматоидного артрита характерен болевой синдром. Суставы болят как в покое, так и при движении, болезненность усиливается при пальпации и поперечном сжатии сочленений. Характерна утренняя скованность поврежденных пальцев, которая проходит спустя несколько часов.
Болезнь имеет длительное течение, причем периоды обострения и распухания суставов пальцев рук сменяются ремиссией и затиханием всех симптомов. Со временем формируются специфические деформации кистей рук, которые часто становятся причиной утери работоспособности и инвалидности, особенно у детей при развитии ювенильного ревматоидного артрита.
Если систематически опухают суставы на пальцах рук, причиной тому могут быть и другие формы артритов, например, воспаление сустава при подагре, псориазе, системной красной волчанке, склеродермии, дерматомиозите и прочих системных заболеваниях соединительной ткани.
Еще одной частой причиной отека суставов на пальцах рук является деформирующий остеоартроз. Это дегенеративное поражение внутрисуставных хрящей с дальнейшим разрушением прочих компонентов сустава и развитием выраженной деформации сочленений. Время от времени артроз обостряется развитием реактивного синовита (воспаление суставной капсулы), именно в этот период и возникает отек мелких суставов кистей и усиливается боль при движениях.
Со временем в патологический процесс втягивается все больше суставов, которые разрушаются и приводят к типичным деформациям. На пальцах появляются узловатые образования – узлы Бушара и Гебердена.
Как лечить суставные болезни, знает врач-ревматолог. Именно к нему нужно обращаться в случае развития подобной проблемы.
Это также достаточно распространенная причина опухания указательного и других пальцев на руках. В основном травмы пальцев носят характер ушибов, вывихов и переломов. Для дифференциальной диагностики применяют рентгенографию, с помощью которой можно точно определить вид травмы и назначить подходящее лечение.
Если причина отека сустава – это травма, то опухоль появляется сразу после воздействия травмирующего фактора, одновременно возникает боль и невозможность совершать активные и пассивные движения из-за нее. Палец может покраснеть или посинеть. В таком случае снять опухоль поможет холодный компресс, который также снизит интенсивность болевого синдрома.
Новообразования на пальцах рук встречаются не так уж и часто, но знать о такой возможности просто необходимо. Опухоли могут быть как доброкачественными, так и злокачественными (рак), поражать они могут как мягкие ткани пальца, так и кости.
Чаще всего встречаются новообразования кожи пальцев рук (базалиома, меланома). Среди новообразований мягких тканей следует назвать саркому, липому, хондрому, хондросаркому. Кость фаланги пальца может пострадать вследствие развития остеосаркомы, а также метастатических опухолей.
Рожа – это инфекционное поражение кожи и подкожной клетчатки, которое вызвано попаданием в мягкие ткани бета-гемолитического стрептококка через микротравмы. Это заразное заболевание, лечением которого занимается инфекционист, а при осложнениях – хирург.
Важно! Рожистое воспаление лечат только в стационаре, в домашних условиях терапия не рекомендована.
Характерные признаки рожистого воспаления пальца (эризипелоида):
- общее недомогание – головная боль, тошнота, рвота, лихорадка;
- покраснение пораженной кожи (эритематозная форма рожи), которая имеет четкие границы и резко отличается от здоровых участков;
- форма покраснения неправильная, напоминает «языки пламени» или «географическую карту»;
- воспаленный кожный покров отечен и возвышается над здоровыми участками;
- зона гиперемии сильно чешется и болит;
- в случае развития буллезной формы на фоне гиперемии появляются серозные или серозно-гнойные пузырьки;
- если имеет место флегмонозная форма, наблюдается гнойное расплавление поверхностных мягких тканей руки;
- гангренозная – наиболее тяжелая форма рожи, при которой наблюдается некроз (отмирание) кожи, а иногда и подкожной жировой клетчатки.
Это воспаление сухожилия пальца руки и/или его синовиальной оболочки (сухожильного влагалища). Чаще всего страдают сухожилия мышц-сгибателей пальцев. Внешне тендовагинит проявляется болью, особенно при попытке движений, отеком и припуханием пальца, ограничением двигательной функции больной фаланги.
Причины патологии многочисленны. Среди них стоит знать о таких, как осложнение при панариции, травмы, артриты, аутоиммунные поражения, бруцеллез, туберкулез, постоянное травмирование и перегрузка сухожилия у людей с определенной стереотипной работой (швеи, машинистки, программисты, пр.).
Иногда ношение таких украшений, как кольца, могут стать причиной опухания пальца руки. Очень часто после тяжелой физической работы, в жаркую погоду, при усиленном питьевом режиме, после злоупотребления алкоголя, при ожирении, при беременности пальцы рук у людей становятся склонными к появлению отеков. Если до этого не снять кольцо, оно начнет сдавливать мягкие ткани и сосуды пальцев, из-за чего состояние усугубляется, а отек увеличивается.
Как правило, чтобы избавиться от такого симптома, необходимо снять украшение. Если этого не получается сделать сразу, нужно немного отдохнуть, придать конечности возвышенное положение, подержать руку в холодной воде, смазать кожу жирным кремом. Как правило, этого достаточно, чтобы избавиться от кольца. Но иногда его приходится разрезать, чтобы освободить палец.
Если пальцы отекли без ведомых на то причин, нужно обязательно обратиться за помощью к врачу. Ведь такой симптом может указывать на развитие тяжелых заболеваний сердца, почек и других органов. Поэтому медлить с обращением к специалисту нельзя. Вовремя поставленный правильный диагноз – залог успешного лечения.
источник
Если у вас опух палец на руке, то это, скорее всего, обыкновенный отек. Врач во время осмотра, руководствуясь данными лабораторных исследований, поставит точный диагноз.
Существует несколько причин того, почему опухают пальцы на руках.
-
Нарушение циркуляции крови происходит в процессе сдавливания пальцев или рук (ношение колец, браслетов и прочее). Можно исправить ситуацию. Следует снять давящие предметы и подержать руки некоторое время поднятыми вверх.
- Малоподвижный образ жизни. Обычно у полных людей происходит давление жировыми капсулами на стенки сосудов, нарушается отток крови. Здесь один выход – похудеть или больше двигаться.
- Гормональная перестройка в климактерический период и перед началом менструации.
- Большое количество выпитой жидкости, например, в жаркое время.
- Алкогольная зависимость.
- Физическая нагрузка на руки, шею. По этой причине может отекать большой палец.
- Во время сна конечности неудобно располагались.
- Пользование компьютерной мышью длительное время. Это может быть причиной того, что опух большой палец на руке.
- Увеличение лимфатических узлов в подмышечной впадине (при отсутствии ран на конечностях). В этом случае следует незамедлительно обратиться к онкологу.
-
Рожистое воспаление кожи.
- Фурункулы, карбункулы.
- Наличие ран на пальцах и руках.
- Укус насекомого, животного или человека. В этом случае возможен летальный исход (смерть). Срочно приложите лед и идите на прием к врачу.
- Панариций (гнойное воспаление) сопровождается болью дергающей, отеком и покраснением пальца. Может возникнуть из-за вросшего ногтя, после неудачного маникюра, грибка. Во избежание осложнений (тендовагинит, флегмона, сепсис) следует не затягивать самолечение, а обратиться к врачу.
- Артрит (воспаление сустава) бывает острым и хроническим. Появляются неприятные ощущения, ограниченность движения из-за отека.
- Полиартрит сопровождается сильной болью, отеком, покраснением, ограничением движений в области сустава. Что в этот момент происходит? Постепенно суставы пальцев рук воспаляются и деформируются так, что человек не способен выполнять элементарную работу. Если заметно, что опух палец на руке, обратитесь к врачу, иначе будет поражение всех суставов. Этому заболеванию подвергаются чаще женщины.
- Подагрический артрит сопровождает резкая боль и отек, повышение температуры, слабость, утомляемость. Если пациент ушиб палец на руке (опух он), то обратите внимание на эту причину.
- Артроз и остеоартроз, когда происходит разрушение суставов.
- Аллергическая реакция.
- Переломы костей пальцев, рук (плеча, предплечья), суставов. В этом случае отек сопровождается болью, нередко гематомой (синяк) и повышением температуры местной или всего тела. Свяжите концы платка на шее и зафиксируйте конечность, продев кисть в платок, приложите лед, обернув его тряпкой. Сделайте рентгеновский снимок.
Что делать, если опух палец на руке? При нарастающих отеках следует незамедлительно обратиться к врачу.
Полиартрит. Главные задачи – снять боль, уменьшить отек, сохранить подвижность суставов. Можете выполнять упражнения самостоятельно: сжимайте и разжимайте пальцы, вытягивая их. Выпрямленными большими пальцами делайте круговые движения. Упражнения повторяйте каждый день. Делайте попеременно холодные и горячие компрессы для уменьшения боли.
Панариций. В начальной стадии заболевания подержите палец в теплой ванночке с марганцем от 5 до 7 минут. Помогут горячие солевые растворы. Наложите повязку с препаратами «Диоксидин» или «Левомеколь». Хороший эффект дает мазь Вишневского. В запущенной стадии показано хирургическое вмешательство. Врач удаляет ноготь, используя местное обезболивание. Выясняет, почему опухают пальцы на руках. Затем назначает перевязки, антибактериальную и медикаментозную терапию в зависимости от причины возникновения заболевания.
Укусы насекомых, животных и человека. Сразу рану следует промыть мыльной водой. Для промывания ран также используют раствор фурацилина и перекись водорода.
Применяется в помощь к медикаментозному лечению.
При артрите, когда опух палец на руке, попробуйте такой рецепт: лист лопуха разомните до выступления сока. Гладкой стороной приложите к больному месту, прибинтуйте. Когда лист высохнет, поменяйте его. Все повторите три раза. Затем наложите повязку с кашицей, изготовленной из золотого уса. Всем известна сила этого растения. Делается это лекарство так: лист золотого уса перемелите в мясорубке и залейте водкой (1:1). Настаивайте два дня, несильно отожмите. С такой повязкой ходите несколько часов, затем на ночь приложите мазь: в 100 г спирта (70%) добавьте 50 мл масла камфорного, перемешайте, добавьте 50 г горчицы (порошок). Взбейте два яичных белка, смешайте с приготовленной массой. Повторяйте несколько дней (до трех недель).
Если пациентка ушибла палец на руке (опух незначительно), рекомендуют сделать компресс на несколько часов с настоем ромашки, сока алоэ (можно приложить лист и прибинтовать его) или из сырого картофеля, натертого на терке.
- Занозы следует удалять незамедлительно.
- Ранки обрабатывайте антисептиком (спирт, зеленка, йод).
- При ОРЗ и инфекционных заболеваниях не пренебрегайте постельным режимом, чтобы избежать воспаления суставов.
- Больше двигайтесь, занимайтесь спортом, закаляйтесь.
- Не злоупотребляйте спиртными напитками, курением.
- Уменьшите количество потребления сахара и соли.
Женщина ударила по пальцу молотком. Сразу появилась резкая боль. После того как пациентка ушибла палец на руке, опух он через некоторое время. Она помяла капустный лист, приложила к больному месту и завязала бинтом. Меняла повязки каждые 30 минут. На следующий день отек спал.
Берегите себя и будьте здоровы!
- Установите причины
- Как снять опухоль на пальце
- Если палец опух из-за перенапряжения
Любые травмы – это всегда неприятно, особенно для человека активного и работающего. От простуды можно выпить чай, при температуре – быстродействующие таблетки. А вот что делать, если опух палец на руке или ноге, и мешает жить и работать?
Палец опух, покраснел, при этом очень болит. Прежде чем предпринимать какие-либо действия, разберитесь, в чем кроется причина. Опухоль может возникнуть:
- после какой-либо травмы – ушиб, защемление, перелом и т.д.;
- при заражении инфекцией открытой раны, например, пореза или ссадины;
- при внутреннем воспалении сустава;
- вследствие общего отека;
- при продолжительном однообразном движении – например, нажимание клавиши или рычага.
В каждом из указанных случаев нужно использовать совершенно разные методы устранения опухоли.
Несколько советов для снятия опухоли на пальце:
- если палец был травмирован, прежде всего, нужно исключить вероятность перелома. Сломанный пальчик опухает очень быстро, становится горячим, в том месте, где сломана или треснула кость, образуется гематома синюшного цвета. Сгинать его либо очень больно, либо вообще невозможно. В данном случае лучше всего немедленно обратиться к врачу. Если такой возможности нет – примотайте к больному пальцу шину из карандаша, ручки или линейки. Главное, чтобы длина не превышала длину пальца. Приматывать нужно достаточно туго, чтобы палец был полностью обездвижен. Это предохранит от смещения поврежденную кость. Хирург, когда вы к нему доберетесь, посоветует сделать рентген и, руководствуясь снимком, поставит точный диагноз. Перелом пальца обычно не требует накладывания гипса, чаще всего достаточно просто тугого бинта, покоя на пару недель;
- если на пальце есть ранка и он опух, значит, в нее попала инфекция, начался абсцесс – скапливание гноя. Тут помогут любые средства дезинфекции. Обработайте ранку перекисью водорода, можно попарить палец в растворе соли или соды – они хорошо вытягивают гной. Помогают примочки из кашицы капустного листа или тертого картофеля. После удаления гноя промойте ранку раствором фурацилина, смажьте стрептоцидовой мазью и забинтуйте. Продолжайте промывать, смазывать и перевязывать палец до тех пор, пока опухоль не уйдет. Если ссадина неглубокая, но обширная и мокнущая, ее лучше не смазывать мазью, а присыпать порошком стрептоцида;
- если воспалился сустав, самый простой способ убрать опухоль – приложить повязку с мазью Вишневского. Она имеет неприятный запах, но очень хорошо и быстро помогает в таких случаях. Поможет также смазывание мазью «Троксевазин» или любой другой, содержащей такое активное вещество, как гепарин. Наши бабушки лечили опухшие суставы примочками из отвара одуванчиков, календулы, ромашки. А еще – медовыми лепешками. Приготовить их очень просто. Смешайте свежий мед с мукой в таких пропорциях, чтобы получилось плотное тесто. Сделайте из него небольшие лепешечки, приложите их к больному месту, сверху наложите повязку из хлопчатобумажной ткани. Делать процедуру лучше на ночь, в течении 2-3 недель. Опухоль должна уйти. Но не стоит забывать, что причина воспаления суставов лежит в каком-либо внутреннем заболевании – подагре, аллергии, авитаминозе.
Лечение ушибов пальца: Как лечить ушиб пальца?
Раны нет, перелома тоже, отеки исключены, но пальчик все равно распух? Дайте ему покой. Приложите к пальцу лед, поднимите его вверх, чтобы обеспечить отток крови. Холодный компресс можно держать не более 20 минут, чтобы не нарушать кровообращение и не обмораживать кожные покровы. И не забывайте делать ежедневную профилактическую гимнастику, если ваша работа связана с набором текста на клавиатуре или другими монотонными и повторяющимися движениями пальцев.
Палец на руке может опухнуть по ряду причин, многие из которых опасности не представляют. Однако в некоторых случаях отечность, особенно когда она сопровождается болью, указывает на серьезное заболевание, лежащее в основе состояния.
Причины отеков пальцев, когда целесообразно вызвать врача:
- Остеоартроз
Если на пальцах увеличились суставы (трудно надеть кольцо), причиной может быть остеоартрит. Это возрастная форма артрита из-за амортизации тканей суставов. Артроз часто, но не всегда, сопровождается болью и жесткостью. К опухоли и болезненности пальцев приводят и другие формы артрита. Рекомендуется пройти 12-дневный курс детоксикации печени, помогающий облегчить боль в суставах и способствующий устойчивой потере веса. - Кистевой туннельный синдром
Кистевой туннельный синдром развивается когда нерв, проходящий от предплечья к ладони, оказывается зажатым в запястье. В результате появляется опухоль, сопровождающаяся болью, жжением, покалыванием, онемением в руке и пальцах. Симптомы нередко развиваются медленно в течение долгого времени. Исследования показывают, что кистевой туннельный синдром в 3 раза чаще бывает у женщин, чем мужчин. - Лимфедема
Это болезнь, идущая с отеком конечностей, возникает, когда жидкость лимфы (выводящая отходы, бактерии и вирусы из организма) фильтруется неадекватно. Пальцы рук и ног, а также сами конечности опухают. Кожа ощущается жестче и толще, чем обычно. Лимфедема бывает связана с операцией или лучевой терапией рака молочной железы. В редких случаях она вызывается аномальным ростом лимфатической системы. - Болезнь Рейно
Это сужение артерий из-за холодной погоды или стресса. После того как человек согревается или успокаивается после стресса, наблюдается отек вместе с покалыванием и болью. Состояние это распространенное и вероятней у женщин, чем мужчин. Бледно-синеватый цвет пальцев или рук, прежде чем они отекут, еще один показатель болезни Рейно. - Преэклампсия
Отекание характерно для будущих мам. Но опухоль рук и лица, особенно когда при нажатии пальцем на кожу остается заметный след, это красный флажок преэклампсии. Состояние характеризуется высоким кровяным давлением, и если его не лечить, это может привести к серьезным осложнениям, как для мамы, так и для ребенка. Чаще всего преэклампсия случается с беременными женщинами старше 40, при двойне или тройне, у страдающих ожирением. - Жаркие летние дни
Тепло заставляет кровеносные сосуды расширяться. В мягкие ткани поступает больше жидкости, что и вызывает отечность.
Этот тип отека проходит, если размять руки и двигаться. Однако, если вы заметили, что отечность только в руках и пальцах (а в ногах ее нет), сопровождается болью, это признак не просто перегрева. Проконсультируйтесь с врачом. - Слишком много соли
Соленые жареные продукты — причина опухоли пальцев. Организму нужен определенный баланс соли и воды. Если есть много соли, тело компенсирует это путем сохранения большего количества воды, чем и объясняется отек.
Небольшой отек, вызванный соленой пищей проходит самостоятельно в течение дня. Хотя это может длиться дольше, в зависимости от того, как много лишней соли в организме. Если вы снизили количество соли в рационе, но отек сохраняется, обратитесь к врачу.
Суставная патология занимает лидирующие позиции среди всех болезней скелета. Это обусловлено тем, что подвижные сочленения костей очень часто подвержены различным неблагоприятным воздействиям, в частности, повышенной нагрузке. Повседневная жизнь человека не обходится без двигательной активности, а значит, состояние суставов имеет первостепенное значение для каждого.
Нередко можно встретить людей, у которых болят пальцы рук. Если такой симптом становится практически постоянным, то возникают существенные ограничения в бытовой и профессиональной деятельности, ведь функция кисти играет особую роль в жизни человека. Проблемы с пальцами на руках заставляют пациентов искать способы улучшить свое состояние. Узнать, что делать в такой ситуации можно лишь обратившись к врачу. Он определит происхождение симптомов и сформирует оптимальную программу лечения.
Когда распух палец или болят суставы рук, прежде всего нужно узнать, что спровоцировало такое явление. Поиску причин необходимо придавать первостепенное значение на этапе диагностики, поскольку от этого будут зависеть все остальные мероприятия. Чаще всего пальцы рук и суставы кистей могут поражаться при следующих состояниях:
- Артриты (ревматоидный, ревматический, подагрический, при системных болезнях соединительной ткани).
- Остеоартроз.
- Травмы (ушибы, растяжения, переломы).
- Воспаление пальца (панариций).
Многие заболевания возникают на фоне обменно-метаболических нарушений в организме, которые отражаются на состоянии суставного аппарата. Довольно часто изменения в пальцах кисти возникают у людей, занимающихся ручным трудом: компьютерщики, пианисты, швеи и др. Задача врача заключается в дифференцировке возможной патологии, чтобы установить единственно верный диагноз.
Если болят пальцы рук, то нужно установить причину такого симптома. В этом помогает формирование полной клинической картины заболевания.
Чтобы делать предположение о той или иной патологии, следует определить, какие симптомы есть у конкретного пациента. Первый этап – это выявление жалоб. Пациенты, как правило, указывают на те признаки, которые их наиболее беспокоят, иногда забывая о других проявлениях. На первое место выступают болевые ощущения, приобретающие определенные особенности:
- Ноющие, колющие, стреляющие, тянущие.
- Затрагивающие несколько суставов или один палец.
- Постоянные или возникающие периодически.
- Умеренные, слабые или выраженные.
- Длительные или кратковременные.
В основном боли усиливаются при выполнении какой-то ручной работы, могут сохраняться в покое, отмечаться в ночное время. Когда идет речь об определенном заболевании, то появляются и другие симптомы, на которые следует обратить внимание.
Воспалительные изменения в мелких суставах кисти могут иметь различное происхождение. Далеко не всегда они провоцируются инфекционными агентами – гораздо чаще в процесс вовлечены метаболические, иммунные и сосудистые факторы. При этом будут наблюдаться явления полиартрита, когда болит несколько суставов рук, а не один палец. Если предполагается ревматоидный процесс, то наблюдаются такие характерные особенности:
- Симметричность поражения.
- Скованность в пальцах по утрам более получаса.
- Ревматоидные узелки над суставами.
- Специфические деформации кистей (в виде плавников моржа, бутоньерки, пуговичной петли).
- Иногда появляются кожные высыпания.
При системной красной волчанке наряду с пальцами рук, поражаются и более крупные суставы: коленные, голеностопные, лучезапястные. Тогда наблюдается яркая гиперемия на лице или симптом «бабочки», сосудистые изменения (сетчатое ливедо), поражаются почки (люпус-нефрит), сердце (эндокардит).
Болят пальцы рук и при подагре, когда в организме накапливается избыток мочевой кислоты. В этом случае заметны следующие симптомы:
- Острый артрит большого пальца стопы.
- Тофусы – отложение солей под кожей (в области ушных раковин, локтей, кистей, век).
- Уратные камни в почках.
В то же время любой артрит проявляется местными признаками воспаления, которые включают покраснение, повышение кожной температуры, отек и нарушение функции. Наблюдается болезненность при поперечном сдавливании кисти, ограничиваются активные и пассивные движения.
Если болят пальцы кисти, следует подумать о возможности полиартрита. О его происхождении можно судить по дополнительным признакам.
Нередко причиной суставных болей в области кисти становится артроз. Это заболевание имеет дегенеративно-дистрофическую природу и поражает не только хрящ, но и подлежащую кость, сухожилия, связки и мышцы. Хотя им чаще страдают люди пожилого возраста, но даже молодые не лишены риска суставных изменений. Остеоартроз проявляется такими симптомами:
- Хруст и трение в пальцах.
- Скованность в кисти, которая продолжается не более 30 минут.
- Деформации суставов (узелки Гебердена и Бушара), «веретенообразные» пальцы.
- Снижение двигательной активности.
Поэтому, когда опухают суставы у людей, чья работа связана с ручным трудом, этот процесс длится постепенно, а признаков активного воспаления нет, нужно подумать об остеоартрозе.
Пальцы рук часто подвержены травматическому воздействию, что случается в бытовых или спортивных условиях. Суставы могут болеть при ушибах, вывихах, растяжении связок, разрывах мышц или переломах. Если повреждается один палец, то симптомы будут иметь локальный характер. Отмечается болезненность в пораженной зоне, заметны ссадины или кровоподтеки. Вывихи сопровождаются выраженной деформацией сустава, вынужденным положением пальца. Иногда наблюдаются сочетанные травмы с открытыми ранениями, кровотечением. Тогда могут присутствовать и общие признаки – бледность кожи, слабость, учащение пульса.
Если палец руки покраснел и болит, то нужно исключить и хирургическую патологию. Она может развиться из-за проникновения инфекции. Тогда развивается гнойное воспаление тканей, которое называется панарицием. Существует несколько разновидностей заболевания, в зависимости от пораженных тканей: кожный, около- и подногтевой, суставной, сухожильный, костный. Чаще всего появляются следующие симптомы:
- Выраженные пульсирующие и тянущие боли в пальце.
- Кожа красная, блестящая, напряжена, ее температура повышена.
- Мягкие ткани отечны, болезненны при пальпации.
- Можно увидеть скопление гноя.
- Повышается температура тела.
- Возникает общая слабость, недомогание.
Панариций нужно своевременно лечить, поскольку все может закончиться ампутацией и даже риском для жизни.
После того как установлен верный диагноз, необходимо выработать оптимальную лечебную тактику. Только врач может сказать пациенту, что делать при том или ином заболевании. Не стоит самостоятельно предпринимать какие-либо действия – это может привести к осложнениям или другим нежелательным последствиям. Учитывая клиническую ситуацию, применяют консервативные или оперативные методики.
Любое заболевание начинают лечить с применения медикаментозных средств. Современные препараты обладают высокой эффективностью и хорошей переносимостью, своим действием они могут охватить различные звенья патологии. Исходя из диагноза, пациентам рекомендуют прием следующих лекарственных средств:
- Нестероидные противовоспалительные (Ларфикс, Диклоберл).
- Антибиотики (Аугментин, Цефаксон).
- Дезинтоксикационные (Реополиглюкин, Гемодез).
- Хондропротекторы (Терафлекс, Дона).
- Препараты кальция.
При ревматоидном артрите или красной волчанке потребуется применение глюкокортикоидов или цитостатиков, в случае повышения мочевой кислоты – противоподагрических препаратов. В любом случае конкретный препарат назначит врач.
Медикаментозная терапия проводится в соответствии с общепринятыми рекомендациями и стандартами лечения.
При остеоартрозе и хронических артритах показано проведение курса физиопроцедур. Они улучшают состояние тканей, усиливают кровообращение, ускоряют регенерацию. В комплексе с медикаментозными средствами, выздоровлению будут способствовать такие методики:
- Электрофорез.
- Лазеротерапия.
- Волновое лечение.
- Магнитотерапия.
- Парафинолечение.
- Бальнеотерапия.
Следует помнить, что при остром характере воспалительного процесса, особенно при наличии гноя, многие физиопроцедуры противопоказаны.
Консервативная терапия артритов и артроза не обходится без лечебной физкультуры. Она показана и в комплексе реабилитационных мероприятий после травм и операций на суставах. Используют специальные упражнения для разработки кисти и отдельных пальцев. Их выполняют в период ремиссии, когда нет острых проявлений заболевания. При этом интенсивность гимнастики наращивают постепенно, а занятия сочетают с элементами массажа.
Некоторые заболевания приходится лечить хирургическими методами. Оперативное вмешательство показано при панарициях, тяжелых травмах. В зависимости от показаний, проводят эвакуацию гноя, остановку кровотечения, сшивают поврежденные ткани. При переломах могут потребоваться элементы остеосинтеза и послеоперационная иммобилизация.
Когда болит палец на руке или беспокоят суставы кисти, нужно сначала выяснить, из-за чего возникают подобные симптомы. Для этого потребуется консультация врача, который и определит, что делать при выявленной патологии.
От повышенной температуры можно выпить жаропонижающие препараты, при сильной головной боли – обезболивающие. Но что делать, когда опухает палец на руке? Ведь это неприятное явление доставляет массу дискомфорта человеку. Согнуть фаланг не получается, ощущается постоянная ноющая или дергающая боль. А для активного человека эта большая проблема. Так что же делать, если опух палец на руке? И чтобы дать ответ на данный вопрос, для начала необходимо выяснить причину, по которой данный недуг может возникнуть.
В большинстве случаях отек пальца на руке наблюдается при его травматическом повреждении. Это может быть как легкий ушиб, так и перелом. Для последнего характерны такие симптомы, как:
- отек пальца;
- резкая боль;
- подкожное кровоизлияние;
- гиперемия и т.д.
Такая травма требует срочного обращения к специалисту (травматологу). Он проведет рентгенологическое исследование и наложит гипс, который будет способствовать правильному сращиванию костей и хрящей.
Получить травму пальца можно в различных ситуациях. Например, при падении, ударе, неосторожной работе с твердыми предметами на огороде или саду и т.д. Поэтому если у вас наблюдается отечность пальца, то проанализируйте свои последние действия. Возможно, именно травма и является основой причиной появления отека.
Стоит отметить, что при травматическом повреждении, опухание пальца практически всегда сопровождается болевым синдромом. При этом кожный покров на поврежденном фаланге может отличаться от здоровых пальцев повышенной температурой.
Когда отек пальцев рук наблюдается без видимых причин, то вполне вероятно, что в данном случае имеет место быть суставное заболевание. Например, артроз или артрит, для которых характерно развитие воспалительного процесса в суставах и близлежащих тканях. Стоит отметить, что помимо отека кожных покровов, при таких заболеваниях наблюдаются и другие симптомы:
- резкая боль в суставах при сгибании пальца;
- судороги;
- покраснение кожных покровов;
- повышенная температура кожи на поврежденном участке и т.д.
При проявлении подобных признаков, следует также незамедлительно обратиться к специалисты. Так как развиваются суставные заболевания очень быстро, при этом лечению они практически не поддаются. Если вовремя обнаружить проблему, то имеется шанс «заморозить» процесс развития болезни.
Порезы и ссадины для нас привычное дело, ведь мы постоянно куда-то спешим. А в спешке получить травму подобного рода можно очень быстро. И даже если травма незначительная, ее все равно нельзя оставлять без должного внимания, так как имеется риск проникновения в открытую рану инфекции. Все это может стать причиной развития гнойного процесса, который сильно затруднить лечение.
Основные симптомы при получении пореза или ссадины следующие:
- покраснение кожных покровов;
- боль при сгибании пальца;
- отечность тканей;
- появление ощущения пощипывания при проникновении в рану воды.
Стоит отметить, что если вы часто готовите на кухне, то боль вы можете ощущать и при попадании на рану соли и других специй. При этом боль моментально проходит при промывании рук в теплой воде.
Поэтому при получении пореза или ссадины, сразу обрабатывайте поврежденную поверхность антисептическими средствами.
Если у вас опух палец, внимательно осмотрите его и убедитесь в отсутствии в нем занозы. Если таковая у вас имеется, то обязательно проведите процедуру по ее удалению. В противном случае, палец и дальше будет опухать, появиться дергающая боль и начнется процесс гниения.
Помните, что при удалении занозы следует использовать стерильные инструменты. Это необходимо для того, чтобы исключить вероятность занесения инфекции.
Ношение неправильно подобранных по размеру колец может приводить к нарушению кровообращения и застою крови в сосудах фаланга, что и становится причиной появления отека пальца. При этом выраженная отечность может наблюдаться при попытке снять кольцо.
Однако палец может увеличиваться в размерах и при правильно подобранном кольце. Как правило, такое явление наблюдается у людей, которые ведут малоподвижный образ жизни, употребляют в пищу много соленостей, а также страдают от ожирения.
В данных случаях можно наблюдать не только отек пальца, но нарушение функциональности дыхательной и сердечно-сосудистой систем. А это может послужить развитию многочисленных заболеваний. Поэтому необходимо незамедлительно предпринимать какие-либо меры по устранению причины опухания пальца.
Причин, по которым может опухнуть палец на руке, множество. В любом случае, это явление е считается нормальным и может даже свидетельствовать о развитии различных патологических процессов. Поэтому оставлять без внимания данный симптом ни в коем случае нельзя. И если вы не смогли самостоятельно установить причину его появления, обратитесь за помощью к врачу.
Если же причиной появления отека на пальце стало получение травмы, то прежде чем начинать его лечить дома, следует убедиться, что нет перелома. Для этого следует сделать рентгенологический снимок. Но перед этим следует оказать себе первую помощь. Возьмите обычный карандаш и зафиксируйте его бинтом к пальцу. Это поможет избежать возможных осложнений.
Если же причиной опухания пальца стало получение пореза или ссадины, то вам следует хорошенько обработать рану специальными антисептическими средствами, которые предотвратят развитие вторичной инфекции. Если таковых средств у вас под рукой не окажется, вы можете прибегнуть к помощи народной медицины.
В данном случае хороший эффект дает кашица, приготовленная из тертого сырого картофеля. Возьмите картофелину, натрите ее на мелкой терке. Получившейся кашицей обработайте поврежденную поверхность, а поверх обмотайте палец промытым под проточной водой капустным листом и зафиксируйте его при помощи бинта или пластыря.
Такой компресс нужно оставить на 10-12 часов, поэтому лучше делать его на ночь. А утром снимите лист капусты и обработайте рану перекисью водорода или раствором фурацилина.
В том случае, если у вас на пальце образовалась мокнущая рана, то ее можно обработать 1 таблеткой стрептоцида. Размельчите ее до порошкообразного состояния (если есть готовый порошок, используйте его) и насыпьте ее на рану.
Ну а если причиной отека пальцев на руках стало суставное заболевание, то вам необходимо сначала установить причину развития болезни. А для этого вам нужно будет посетить специалиста и пройти специальное обследование.
Если отек сильный, устранить его в домашних условиях можно при помощи любой мази наружного применения, в составе которой содержится активное вещество гепарин. Он обладает противовоспалительным действием и способствует улучшению кровообращения.
Кроме того, вы можете опять-таки прибегнуть к помощи народной медицины. Самым эффективным в данном случае является компресс из натурального пчелиного меда. Для того чтобы его сделать, вам нужно 1 ст.л. меда смешать с ½ ст.л. пшеничной муки. В итоге у вас должна получиться густая кашица, которую нужно приложить к поврежденному пальцу и зафиксировать бинтом.
Прикладывается такой компресс на 3-6 часов. После его необходимо снять, приготовить новую «порцию» и снова приложить. Через несколько дней отек должен полностью сойти.
При наличии воспалительных процессов в суставах, можно принимать противовоспалительные нестероидные препараты, способствующие снятию воспаления и болевого синдрома. Однако принимать их следует только по назначению врача. Так как курс их приема и дозировка назначаются в каждом случае индивидуально.
Если же палец на руке набух просто так (вы не получали травму и не страдаете от суставных болезней), то не трогайте его и дайте ему полный покой. Если вам нужно срочно снять отечность, то вы можете воспользоваться простыми методами – поднимите руку, на которой отек палец, вверх и подержите ее так в течение 5-10 минут, или же приложите к опухшему фалангу холодный компресс на такое же время.
Если вы выбрали второй способ, помните, держать компресс более 10 минут нельзя, так как это может привести к нарушению кровообращения, что спровоцирует появление еще большего отека, и обморожению.
Довольно часто причиной появления отека верхних конечностей провоцирует жаркая погода. При длительном воздействии солнца, наш организм устает, что и показывает вот таким образом. Чтобы устранить подобный симптом в этом случае, требуется хороший отдых. А чтобы ускорить процесс устранения отека, руки можно поместить в холодную воду, а затем поднять их вверх на 10-15 минут.
Когда палец опухает по причине ношения кольца, чтобы устранить данный симптом, вам потребуется сначала устранить причину, то есть, снять кольцо. Естественно, что не каждый захочет резать свое любимое украшение. Поэтому мы вам советуем воспользоваться следующими методами.
В теплой воде хорошенько намыльте руки мылом, после чего аккуратно медленными движениями попытайтесь снять кольцо. Если этот способ решить вашу проблему не смог, тогда воспользуйтесь чем-нибудь жирным и скользким, например, растительным маслом или вазелином. После обработки этими средствами пальцев, начинайте медленно стягивать кольцо с пальца.
Не делайте при этом резких движений, это может только усугубить сложившуюся ситуацию. Если не один из этих методов вам не помог, тогда не остается ничего, как резать кольцо. Для этого вам нужно обратиться к врачу.
Также часто причиной появления отека на пальцах рук становится укус насекомых. В данных случаях требуется сразу же промывание поврежденной поверхности мыльным раствором или фурацилином.
Хоть мы уже и говорили о суставных заболеваниях, артрит мы решили выделить отдельно. Ведь от этого заболевания страдает огромное количество людей и как с ним справиться знают не все. К сожалению, вылечить до конца это заболевание невозможно даже при использовании самых современных медицинских технологий.
Но вот устранить его симптомы вполне возможно. И для этого не нужно приобретать дорогостоящие препараты. Можно воспользоваться средствами народной медицины. Самым популярным из них является компресс из лопуха.
Возьмите целый лист лопуха, промойте его под проточной водой, а после начинайте разминать до выступления сока (но не рвите его!). Затем гладкой стороной листа приложите его к больному месту и зафиксируйте при помощи бинта.
Убирать лист не стоит до тех пор, пока он полностью не высохнет. Проводить данную процедуру нужно 3 раза подряд.
После этого на больное место следует приложить кашицу, приготовленную из золотого уса. Приготовить его можно по следующему рецепту: лист золотого уса измельчите до кашеобразного состояния и залейте водкой в соотношении 1:1.
Стоит отметить, что такая кашица должна настаиваться 2 дня в темном прохладном месте, поэтому лучше делать ее заранее. Кашицу из золотого уса нужно прикладывать днем, а на ночь нужно обрабатывать болезненный участок мазью домашнего приготовления.
Сделать ее можно так: возьмите 100 мл спирта, смешайте его с 50 мл касторового масла и 50 г горчичного порошка. При помощи миксера взбейте 2 яичных белка до стойкой пены и соедините с полученной смесью. Крем готов.
Помните, что когда отекают пальцы рук, требуется обратить внимание в первую очередь на свое здоровье. Ведь такой симптом может указывать не только на развитие суставных заболеваний, ушибы и травмы, но также и на нарушение сердечно-сосудистой системы и функциональности почек.
А такие отклонения могут привести к развитию серьезных заболеваний, на лечение которых вам придется опустошить свой семейный бюджет и уделить немало свободного времени.
Если вы столкнулись с тем, что у вас опух палец на руке без причины и болит, то после прочтения данного материала, вы сможете правильно установить причину, определиться с лечением, а также избежать подобное явление в дальнейшем.
В любом случае, отек и боль свидетельствует о наличии воспалительного процесса. Причин, по которым могут распухнуть пальцы рук, достаточно много. Вы можете самостоятельно диагностировать именно ваш случай, но лучше обратиться за консультацией к специалисту. Эффективность лечения полностью зависит от правильности поставленного диагноза и выполнения дальнейших рекомендаций врача.
Отек большого пальца или указательного пальца руки крайне неудобен, помимо болезненных ощущений, выполнение элементарных манипуляции вызывает сложности. Так если опух большой палец, который отличается от других своим строением (лишь две фаланги), расположением и функцией, то хватательная функция руки будет заметно нарушена. Прежде чем лечить припухлость пальцев, необходимо точно определить причину возникновения данного отека.
Наиболее распространенные причины, из-за которых может возникнуть отек одного или нескольких пальцев:
Часто причиной того, что палец опух и болит, является его травматическое повреждение. Это может быть как легкий ушиб, так и вывих сустава, или даже перелом. Сопутствующие симптомы, как правило, это сильная дергающая боль, локальное повышение температуры или всего тела, возможно появление гематомы, деформация пальца. До обращения к травматологу желательно зафиксировать конечность, возможно приложить лед. После рентгенологического исследования накладывается гипс для правильного сращивания костей и хрящей.
При любых нарушениях и гормональном сбое у женщин проблемы отражаются внешне, т.е. может опухнуть не только палец, но и другие части тела. Диагностировать подобный отек можно самому, но лечить рекомендуется после посещения эндокринолога.
Существует вероятность, что отек пальцев может быть симптом заболеваний внутренних органов, таких как почки, печень или сердце. Сам по себе отек ничто иное как скопление избыточной жидкости в организме. Особенностью таких отеков является отсутствие болезненных ощущений, симметричность расположения, регулярное возникновение, общая слабость. Понять какой имен орган дал сбой, может только врач после проведения ряда анализов.
Артрит пальцев рук — тяжелое прогрессирующие заболевание суставов, способно привести к инвалидности. В результате патологических процессов гиалиновый хрящ теряет упругость и запасы влаги, что отображается на подвижности пальцев, а также вызывает сильную боль и изменению формы кисти. Развитие заболевания возможно из-за механического износа суставного хряща (в силу возраста), травмы (переломы, трещины). Также провоцировать артрит могут тяжелые условия труда, которые предполагают высокую подвижность кистей рук. Характерные симптомы: припухлость больных суставов, покраснение кожи, слабость рук, ближе к ночи суставы начинают болеть больше. При обнаружении артроза срочно необходимо обратится к врачу, так как суставные болезни развиваются быстро, вылечить полностью практически невозможно, но есть шанс приостановить процесс развития болезни.
Такой диагноз как артроз представляет собой дегенеративно-дистрофическое заболевание межфаланговых суставов, появляется при сбое кровообращения и питания хрящевой прослойки внутрисуставных поверхностей костей. Клиническая картина включает в себя гиперемию кожного покрова, при движении пальцев возникает хруст и ноющие боли, происходит искривление пальцев и потеря чувствительности. При артрозе больная кисть деформируется из-за истощения соединительной хрящевой ткани. Наибольший процент данного заболевания встречается у женщин, возраст которых за 40 лет. Артроз носит хронический характер. При обращении к врачу на ранней стадии заболевания есть вероятность полного излечения, но лечить придется долго и основательно.
Подагра или «болезнь королей» возникает из-за неумеренности в спиртных напитках и еде. Данное заболевание способно вызвать не только болевые ощущения, но и скованность движений. Метаболические нарушения являются первоисточником этой болезни. При подагре кристаллические вещества, в частности соли мочевой кислоты, накапливаются в суставах. Симптомами приступа болезни могут быть:
- Сильная боль в ночное время
- Распух и покраснел один или несколько суставов
- Места поражения суставов становятся горячими, очень чувствительными
- Общее недомогание
Как лечить подагру знают только врачи. Назначенное лечение должно быть комплексным и включать в себя диету. Успешность выздоровления зависит от соблюдения указаний лечащего специалиста и вашего настроя.
- Аллергическая реакция. Часто при контакте с агрессивными моющими средствами может возникнуть покраснение и отечность пальцев. Подобный отек проходит самостоятельно при устранении аллергена.
- Ношение колец не по раз меру. Нарушение кровообращения в пальце способно вызвать небольшой отек. Снять украшение можно с помощью масла, также хорошо намылив руки можно освободиться от давящего кольца.
- Ссадины, порезы, укусы насекомых. Даже весьма незначительное нарушение кожного покрова, при отсутствии антисептической обработке способно привести к опуханию или развитию гнойных процессов.
- Мышечное перенапряжение. Из-за выполнения ненормированной монотонной работы также могут отекать пальцы. Первое, что необходимо — дать рукам отдых, сделать легкую гимнастику для кистей, хорошо помогают контрастные ванночки. Пересмотрите ваш режим работы, чтобы избежать повторного появления.
- Жаркая погода. Нередко летом при отсутствии свежего воздуха, проветривания в помещении может появиться припухлость рук. Чтобы ускорить процесс снятия отечности необходимо отдохнуть, принять контрастный душ, можно прикладывать холодный компресс к рукам, но не больше 15-20 минут с использованием ткани, чтобы не допустить обморожения.
- Тату. Если вы решились наколоть себе татуировку на руках, то первое время возможны такие последствия как покраснение, набухание. Во время заживления татуировки очень важно соблюдать рекомендации мастера тату и правила гигиены.
Внимательное отношение к здоровью будет лучшей профилактикой отеков. Уделите внимание образу жизни и рациону питания. Здоровье и красоту ваших рук можно сохранить при должном внимание и заботе.
источник
Автор статьи: Наталья Федорова
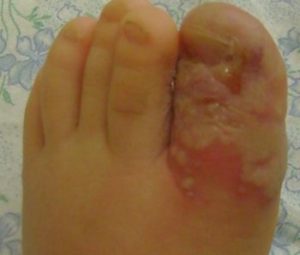
Воспалительный процесс и нарыв на пальце провоцируют различные возбудители, проникающие в мягкие ткани. Наиболее часто эти неприятные состояния вызывают стафилококки.
Нарыв на пальце вызывающий отёк, покраснение и гнойное воспаление околоногтевого валика называют паронихией. Когда воспалительный процесс развивается дальше и переходит на другие участки пальца, говорят о панариции.
Легкая форма нарывания пальца, или паронихия возникает, когда болезнетворные микроорганизмы попадают в кожный покров. В течение заболевания выделяют инфильтративную и гнойную стадии.
Паронихия начинается с покраснения и отёка кожи около ногтя. Затем возникает болевой синдром, появление межклеточной жидкости, содержащей микробы. По мере того как накапливается инфильтрат, образуется пузырёк, содержимое которого становится гнойным.
Выделяют такие виды паронихии:
1. Паронихия острого и хронического характера – в зависимости от продолжительности.
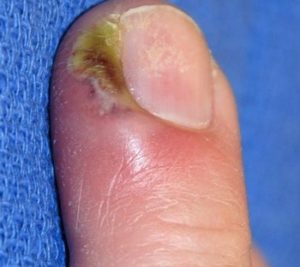
Острая паронихия возникает внезапно, ей свойственна сильная болезненность в области нагноения. Обычно этот вид паронихии вызывает бактериальная инфекция – золотистый стафилококк после травмирования верхней фаланги (повреждения кутикулы).
Хроническая форма проявляется постепенно: сначала краснеет кожа около ногтя, палец отекает, возникает болезненность этого участка.
2. Паронихия поверхностная (субэпидермальная) и глубокая, поражающая толщу ногтевого валика около основания ногтя.
Эти разновидности различаются локализацией и клиническим течением. При субэпидермальной паронихии гной скапливается под эпидермисом рядом с краевой частью ногтевого валика.
Панариций возникает, когда паронихию лечат неправильно.
Различают следующие его разновидности:
| Вид панариция | описание |
| Кожный панариций | Возникает на тыльной стороне пальца. При таком заболевании происходит скопление гноя под эпидермисом, вследствие чего образуется пузырёк с мутной жидкостью, нередко с примесью крови. Кожный покров краснеет, болевой синдром маловыраженный, иногда ощущается жжение. Увеличение пузырька указывает на то, что воспалительный процесс развивается в более глубоких тканях, происходит прогрессирование заболевания. |
| Околоногтевой панариций (паронихия). | описана выше |
| Подногтевой панариций | Воспалительный процесс в тканях под ногтевой пластиной. Развивается, когда гной проникает под ноготь. Причиной развития такого заболевания может быть попадание занозы под ногтевую пластину или укол. |
| Локализация подкожного панариция | Ладонная поверхность пальца. Воспаление возникает под кожным покровом. Образуемый там гной не может прорвать достаточно плотную кожу в этой части пальца и выйти наружу, поэтому воспалительный процесс уходить вглубь – поражаются сухожилия, суставы и костная ткань. |
| Костный панариций возникает при поражении кости пальца. | Это происходит, когда инфекция напрямую проникает в костную ткань (открытые переломы с инфицированием) или, когда гнойный процесс переходит на кость с окружающих её тканей. |
| Суставной панариций называют гнойным артритом межфалангового сустава | Возникает это заболевание при прямом проникновении инфекционных агентов в суставную полость, а также из-за продолжительного течения подкожного панариция. Этот вид панариция проявляется резким ограничением двигательных функций сустава, боль при пальпации и движении пальца. |
| Сухожильный панариций ещё называют тендовагинитом. | Это довольно тяжёлое заболевание, приводящее к продолжительному ограничению функционирования кисти. При таком панариции возникает отёк, палец принимает согнутое положение, движения ограничиваются. Сухожильный панариций отличается от других его разновидностей сильным болевым синдромом. |
Одной из самых частых причин воспалительного процесса пальца в области ногтя является неверное выполнение педикюра и маникюра.
Неосторожные действия могут повредить кутикулу и спровоцировать воспалительный процесс с дальнейшим скоплением гноя вокруг ногтя.
Обычно такое воспаление вызывают стрептококковые и стафилококковые микроорганизмы, которые живут на кожном покрове каждого человека.
На развитие воспалительного процесса влияют определённые условия, такие как:
- снижение иммунных сил организма
- наличие тяжёлых сопутствующих заболеваний крови
- нарушений метаболизма.
- грибок на ступнях или ногтях.
Большинство случаев развития панариция происходит после травмирования кожи на пальцах. Причем воспалительный процесс может возникнуть даже из-за небольших травм – ссадин, царапин или заноз, трещин из-за слишком сухой и подвергающейся шелушению кожи. В кожу проникает инфекция, что даёт начало гнойному воспалению. По этой причине даже незначительные ранки сразу должны подвергаться обработке спиртосодержащими растворами или йодом.
Заусенцы тоже могут стать причиной воспаления и образования гноя в тканях пальца около ногтя.
Они возникают из-за недостатка витаминов в организме или травм кожного покрова и являются открытыми ранками. В них также может проникнуть инфекция, после чего образуется нарыв.
Вросший ноготь на ноге тоже часто бывает причиной развития воспаления и нагноения области около ногтевой пластины.
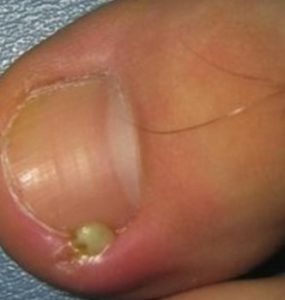
Есть люди, склонные к этой проблеме. Наиболее подвержен врастанию ноготь большого пальца на ноге. На это влияет особое расположение и размер околоногтевого валика, а также рост самого ногтя.
Также неправильно сделанный педикюр на ногах может способствовать врастанию: если углам ногтевой пластины с обеих сторон мешает расти околоногтевой валик, они врастают в мягкие ткани.
Поэтому необходимо правильно обрабатывать ногтевые пластины во время педикюра:
- контролировать длину ногтей и не отращивать их;
- не придавать ногтям квадратную форму, спиливать углы;
- регулярно проводить ножные ванночки, способствующие размягчению кожного покрова и ногтей;
- убирать омертвевшие частички кожи в зонах возможного врастания ногтей.
Первым признаком врастающего ногтя является болевой синдром в околоногтевом валике возле края ногтевой пластины. Затем боль распространяется на всю фалангу. В связи с тем, что такие ощущения терпимы, большинство людей не обращает на эту проблему особого внимания. Но потом замечают, что кожный покров вокруг ногтя воспалился. Если не принять меры, ситуация станет более серьёзной, начнётся нагноение около ногтевой пластины.
При образовании нарыва лучше обратиться к врачу, чтобы избежать осложнений.
Заноза может послужить причиной нарыва под ногтем, если попадёт в эту область.
На этом участке мелкие занозы заметить трудно. Механическому воздействию они не подвергаются, поэтому в таких ситуациях развивается сильный воспалительный процесс.
Если возможно самостоятельное удаление занозы, после её извлечения следует использовать средства для купирования воспаления. Так ситуация быстро придёт в норму. В отдельных случаях при устранении занозы может потребоваться помощь врача.
В большинстве случаев паронихии и панарицию подвергается большой палец на ноге, на руках воспалится может любой палец.
По поражению одновременно нескольких ногтей можно судить о работе иммунных сил организма – её снижении. Также воспалительный процесс более чем на двух пальцах ноги может свидетельствовать о наличии грибка стопы или ногтей.
Но чем бы ни был вызван панариций, характерными симптомами будут:
При обнаружении у себя этих признаков лучше обратиться к хирургу для назначения правильного лечения и недопущения осложнений.
Нарыв в запущенной форме очень опасен : гнойный воспалительный процесс может распространиться вглубь: к сухожилиям, костной ткани, суставу пальца. Палец частично ли в полной мере может лишиться своей функции.
Более того, воспаление может затронуть кисть, предплечье.
Тяжёлая форма панариция при сопутствующих заболеваниях, таких как сахарный диабет, может привести к таким осложнениям:
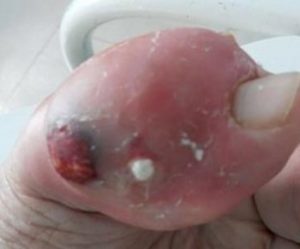
- сепсису (заражению крови) – довольно грозному состоянию, которое без квалифицированной помощи может привести к летальному исходу;
- флегмоне кисти – острому гнойному воспалению клетчаточной ткани кисти;
- тендовагиниту – гнойному воспалительному процессу в сухожильных влагалищах, наиболее тяжёлому состоянию, при котором происходит длительная потеря двигательности поражённого пальца;
- остеомиелиту – тяжелому гнойному процессу костной ткани, требующему незамедлительного хирургического вмешательства, иногда полной ампутации пальца.
Чтобы при появлении первых симптомов нарыва на пальце ноги или руки нормализовать ситуацию, следует знать правила первой помощи, а также предостережения.
Чего нельзя делать ни в коем случае, так это прокалывать пузырь с гноем, для того, чтобы избавиться от него, потому что в большей доле вероятности, полностью удалить всю гнойную жидкость не получится, и от такого воздействия не будет никакого эффекта.
Это довольно опасно – если ввести иглу слишком глубоко, можно спровоцировать заражение крови и инфекция разнесётся по всему организму, а это чревато серьёзными последствиями.
Что делать можно: тёплую ванночку с веществами, обладающими противовоспалительными свойствами: солью, мылом или отваром ромашки. Стопу следует опускать в такую жидкость несколько раз в сутки, что значительно снизит проявление неприятных симптомов. После процедуры следует промакнуть конечность полотенцем, затем разрешается сделать луковый компресс или использовать вместо него листья алоэ.
После трёх суток без улучшения состояния или ухудшении ситуации самолечение отменяется. Это говорит о том, что гнойное воспаление перешло на более глубокие ткани. В таких случаях проблему без врачебной помощи решить не удастся.
При нарыве пальца на ноге и на руке более эффективны медицинские препараты, нежели народные способы лечения.
- Одним из таких лекарств является «Димексид». Его назначают, когда больному нельзя применять тёплые ванночки. Этот препарат отличается мощными антисептическими свойствами, хорошим проникновением через кожу. Часто «Димексид» применяется врачами при гнойных перевязках.
Раствор наносится на ватный тампон и накладывается на воспалённую область пальца. При возникновении побочных реакций препарат отменяется.
- При умеренно тяжёлом воспалении врач может выписать антибиотики, принимаемые внутрь.
- При накоплении гноя около ногтевой пластины хирург обезболит этот участок и устранит жидкость.
- При хронической паронихии, вызванной грибковой инфекции, врач назначит местные препараты против этого вида грибка. К таким средствам относят «Клотримазол», «Кетоназол» и другие.
Лечение может быть довольно длительным – от нескольких недель до нескольких месяцев. В осложнённых случаях потребуется прием внутрь противогрибковых препаратов или стероидов.
При лечении нагноения, вызванного стрептококками или стафилококками, всегда назначаются антибактериальные препараты.
- При подкожном панариции антибиотики применяются при продвижении воспалительного процесса вглубь, но при отсутствии гнойного разложения тканей.
Наибольший эффект наблюдается от препаратов цефалоспоринового или пенициллинового ряда.
- В начале развития суставного панариция применяют внутрисуставные уколы с антибактериальными препаратами широкого спектра действия. Но при тяжёлой форме этого заболевания и при отсутствии эффекта от инъекций единственным методом лечения будет оперативное вмешательство, при котором тоже применяют антибиотики.
Эта группа препаратов назначается и при флегмоне кисти или пальца, если после операции присутствуют очаги воспаления и гноя. В таких случаях антибиотики применяются для недопущения инфицирования соседних тканей.
Препараты широкого спектра действия при таком состоянии назначаются в довольно высокой дозе.
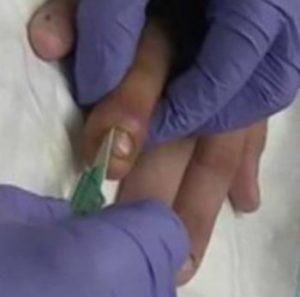
Это такие антибиотики как «Ампициллин», «Оксациллин», «Клоксациллин», «Эритромицин», «Метициллин», «Хлорамфеникол». Для локального воздействия поражённый участок прокалывают пенициллиновым раствором на новокаине. Дозировка определяется врачом индивидуально.
Если консервативное лечение было начато поздно и не принесло результата, появляются осложнения, устранить которые возможно только при помощи оперативного вмешательства.
Для этого выполняется дренаж гнойной жидкости под местной анестезией. В случае, если кожный покров в области нарыва приобрёл белый или жёлтый цвет, местная анестезия не проводится, так как этот признак свидетельствует о повреждении нервных волокон.
Варианты выполнения хирургического вмешательства:
| 1. Оперативное вмешательство при поверхностной паронихии проводится методом подрезания без использования местного обезболивания отслоенного кожного покрова с последующим его иссечением и удалением гнойной массы. Затем накладывается антисептическая повязка на 5 дней. Это время необходимо для эпителизации раневой области. |
| 2. При глубокой паронихии у краевой части основания ногтя делают разрез 10 мм в направлении к ладони. Кожа, покрывающая основание ногтевой пластины не разрезается, а отодвигается, очищается и отворачивается со стороны повреждения. Если ногтевая пластина на основании отслаивается из-за гнойной массы, её аккуратно иссекают. При случайном повреждении этого участка, растущий ноготь будет деформироваться. |
| 3. При повреждении всего ногтевого ложа или его средней части проводят два разреза 10-15 мм. Участок кожного покрова в форме трапеции отворачивают от основания. Отслоенную из-за гноя часть ногтя удаляют, устраняют гной. Под кожный лоскут кладётся специальная полоска из резины, на которую нанесён вазелин, кожа возвращается на своё место. На палец накладывается антисептическая повязка. По прошествии суток после операции палец опускают в тёплый раствор с добавлением перманганата калия, резиновая прокладка меняется и оставляется ещё на сутки. В случае прекращения гнойного воспалительного процесса резиновая полоска уже не используется, а на раневую поверхность накладывается повязка с мазью. |
Для более быстрого заживления разрезов и для профилактики вторичного инфицирования назначается курс антибиотиков и антисептиков.
Лечение ногтевого и подкожного панариция дома возможно только в начале заболевания и под пристальным наблюдением врача. При отсутствии эффекта от мазей, ванночек и усилении признаков заболевания, единственным способом избавления от гнойного воспаления будет оперативное вмешательство.
Лечение в поликлинике может проводиться при таких видах панариция как подкожный, кожный и ногтевой. При переходе гнойного воспаления на суставы, сухожилия и костную ткань пациент направляется
в хирургическое отделение больницы.
При наличии на воспалённом пальце руки или ноги пузырьков, наполненных прозрачной жидкостью или с примесью гноя и крови, с большей долей вероятности причиной панариция являются возбудители герпеса.
Наиболее часто герпесная инфекция на пальцах встречается у детей, при наличии таких пузырьков и на других частях тела – в ротовой полости, на губах.
При подозрении на герпесное воспаление пальца лечение нужно проводить следующим образом:
1. На протяжении недели на воспалённую область наносить мазь «Ацикловир». После такого лечения кожный покров придёт в норму через 1 или 2 недели.
2. На место воспаления можно накладывать повязку, для того, чтобы уменьшить риск распространения герпесной инфекции на здоровые части тела, особенно слизистые оболочки.
Если применение мази не принесло результата и воспалительный процесс лишь усиливается, необходимо записаться на приём к врачу для выбора дальнейшей тактики лечения.
Народные способы эффективны только на начальной стадии воспаления и нарыва на пальце ног и рук.
- Для этого используются примочки с настоем трав, обладающих антисептическими свойствами: ромашки, календулы.
Для получения средства понадобится 200 мл кипятка и 1 ложка сухого сырья. Трава засыпается в ёмкость с жидкостью и оставляется на некоторое время. В охлаждённом настое пропитывается ватный тампон и накладывается на поражённое место, фиксируется.
- Не менее эффективны тёплые ванночки с добавлением марганцовки или соды и соли.

Количество марганцовки должно быть таким, чтобы жидкость приобрела бледно-розовый цвет. В этот раствор опускается палец с нарывом, через некоторое время его вынимают, промакивают полотенцем и на поражённый участок наносят мазь с последующим накладыванием повязки.
- Для получения соле-содовой ванночки необходимо в 200 мл воды растворить по ложке соды и соли. Такие ванночки разрешено выполнять поочерёдно.
- Луковый компресс
Компресс с луком – достаточно эффективное средство в лечении панариция. Для того, чтобы его приготовить, нужно взять ¼ часть луковицы, натереть на крупной тёрке и выложить на марлю так, чтобы получился слой толщиной 1 см.
Компресс накладывается на палец, накрывается плёнкой, после чего фиксируется повязкой. Держать такой компресс на поражённом участке следует в течение 2 часов, затем проводится ванночка с содой и солью и луковая масса заменяется свежей.
Такое чередование нужно проводить 2 раза в сутки. При отсутствии эффекта в течение 3 дней, необходима консультация врача.
За пальцами ребёнка нужно следить особо тщательно, так как именно дети чаще, чем взрослые, имеют привычку грызть ногти и отрывать заусенцы, что может привести к возникновению воспалительного процесса на руках.
При появлении красного пятнышка возле ногтя на пальце у ребёнка, следует сразу же намазать его раствором йода. Также можно приложить ватный диск, смоченный в настойке календулы. Хорошо помогут и примочки. Это необходимо для купирования воспалительного процесса в самом начале его развития.
При появлении нарыва ни в коем случае нельзя самостоятельно пытаться лечить его или протыкать иглой. Лучшим решением будет обращение к врачу, он проведёт необходимые манипуляции. Так как у детей воспалительный процесс и образование гноя происходит очень быстро, обычно применяют хирургическое лечение.
Главной профилактической мерой для таких состояний является избегание повреждений и травмирования кожи на пальцах: ушибов, порезов.
Важно также соблюдать ежедневную гигиену ног. Подробнее про паронихий можно ознакомиться в видео.
Пользование услугами профессионального мастера по педикюру убережёт от неправильной обработки ногтевых пластин, и её последствий: возникновения повреждений кожного покрова, врастания ногтя и воспаления.
Ношение удобной обуви тоже исключит эти неприятные ситуации.
Лечение хронических заболеваний, которые могут спровоцировать воспаление пальцев ног, также немаловажно. При сахарном диабете необходим постоянный контроль уровня сахара в крови. Повышение иммунитета позволит укрепить организм, активизировать силы для борьбы с инфекциями.
источник
 Нарушение циркуляции крови происходит в процессе сдавливания пальцев или рук (ношение колец, браслетов и прочее). Можно исправить ситуацию. Следует снять давящие предметы и подержать руки некоторое время поднятыми вверх.
Нарушение циркуляции крови происходит в процессе сдавливания пальцев или рук (ношение колец, браслетов и прочее). Можно исправить ситуацию. Следует снять давящие предметы и подержать руки некоторое время поднятыми вверх. Рожистое воспаление кожи.
Рожистое воспаление кожи.
