В процессе тренировок у всех появляются мозоли, но далеко не все знают, что с ними нужно обращаться бережно. В этой статье автор предлагает несколько проверенных решений для этой проблемы.
Статья была написана для тех, кто занимается CrossFit, но в принципе будет актуальна для любого человека, использующего свои руки во время тренировки. Занимаешься ли ты воркаутом, пауэрлифтингом, гимнастикой или чем-нибудь еще, где тебе нужно за что-то хвататься, что-то держать — тебе нужно научиться следить за своими руками.
Три неизбежные вещи, с которыми столкнется любой, кто тренируется на турниках:
1. Смерть
2. Налоги
3. Мозоли
(Для тех, кто не понял шутки, то здесь идет отсылка к цитате Бенджамина Франклина — «В этом мире неизбежны только смерть и налоги.» Полная версия фразы в оригинале — «Our new Constitution is now established, and has an appearance that promises permanency; but in this world nothing can be said to be certain, except death and taxes»)
Из-за огромного тренировочного объёма на ладонях наших рук образуются мозоли. Иногда они ещё и рвутся. Просто вбей в Google «мозоли от турника» и увидишь тысячи не очень приятных картинок. Например такую:
Вопреки расхожему мнению, мозоли не делают тебе чести. На самом деле они лишь результат неправильной работы и ведут к тому, что ты не сможешь нормально тренироваться пару недель. Поверь мне, оно того не стоит.
* В рамках нашей бесплатной массовой онлайновой образовательной программы 100 дневный воркаут мы записали видео на эту тему *
Сегодня я попытаюсь помочь тебе в этом вопросе, отметив шаги, к которым тебе стоит прислушаться чтобы сохранить мозоли, не дать им порваться, и позаботиться о своих руках, уже после того как ты порвал их в лохмотья.
Прежде чем начать, давай уясним одну простую вещь, у тебя будут мозоли. Тебе придется много работать руками и в качестве защитной реакции, кожа на них станет тверже. Прими эти «наросты» с распростертыми объятиями, потому что они символизируют ту тяжелую работу, которую ты выполнил. Каждое подтягивание и каждый выход силой заработали тебе право с гордостью носить мозоли.
Теперь перейдём к практическим советам!
1. Увлажнение. Используй лосьон, любой лосьон, чтобы ладони были мягкими. Почему? Потому что сухая кожа будет чаще трескаться, ломаться, рваться, и мешать тренироваться.
2. Удаление. Когда речь заходит о контроле за мозолями, есть три простых варианта: бритва, пемза, наждачная бумага. Выбери один и используй регулярно. Это самое важное, что ты можешь сделать до тренировки.
1. Хват. Лучше используй пальцы, а не ладонь для хвата. Натирание ладоней как раз и вызывает появление мозолей. Только этот способ требует большей силы кистей, предплечий и особенно пальцев. Поначалу будет тяжело, но потом все окупится. Вот картинка для наглядности:
2. Магнезия. Магнезия повышает трение. Чем выше трение, тем выше шансы сорвать мозоль. Поэтому, если и используешь магнезию, то делай это с умом, а не как ребята на видео:
3. Перчатки. Используй перчатки, которые подходят для твоих тренировок. В этом плане можно выделить 2 варианта:
* когда происходит вращение руки вокруг перекладины (выходы силой например),
* когда перекладина в руке находится в статичном положении (например, подтягивания или статические упражнения).
В первом случае тебе нужны перчатки с защитной мягкой прокладкой у фаланг пальцев и на ладони, именно она защищает от возникновения мозолей. Так же у твоих перчаток для тренировок не должен быть слишком большой коэффициент сцепления с поверхностью, потому что чем выше трение, тем выше шанс сорвать мозоль!
Во втором случае тебе достаточно перчаток, обеспечивающих хорошее сцепление с перекладиной, потому что таким образом снизится нагрузка на кожу.
4. Кровь. Если мозоли кровоточат, то лучше сразу остановиться и прекратить свою тренировку. Обработай рану, перебинтуй её и сделай 100 приседаний в качестве наказания за то, что не следовал предыдущим советам.
Есть ещё идеи, как можно бороться с этой напастью? Пиши в комментариях свои методы и мы включим их в статью! Общими усилиями мы сможем победить 
источник
Многие годы пытаетесь вылечить СУСТАВЫ?
Глава Института лечения суставов: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день.
На боль в пятке по утрам или после отдыха жалуется каждый 8 человек, чаще всего это женщины. Они не могут встать с постели и сразу начать активно двигаться, приходится ходить медленно, пока боль не пройдет. Чтобы избежать тяжелых последствий, не стоит списывать болезненные ощущения в пятках на простую усталость ног. Нужно выяснить причину их появления и устранить ее, ведь прогрессирующее заболевание может закончиться полной потерей трудоспособности.
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Из 26 костей стопы пяточная — самая крупная и наиболее нагруженная, она испытывает давление всей массы тела. Через нее проходит множество кровеносных сосудов и нервных волокон. Боль может возникать как на ограниченном участке, так и охватывать всю стопу, быть общей и диффузной. Основные причины ее появления связаны с перенапряжением стопы, когда на ее середину приходится слишком сильное давление, которое может вызвать следующее:
- длительная ходьба, бег или долгое стояние на ногах;
- лишний вес;
- занятия танцами или легкой атлетикой;
- усиленная тренировка на тренажерах для мышц ног;
- неудобная обувь, сужающаяся книзу или не обеспечивающая достаточную амортизацию.
У пожилых людей боль может появиться из-за утончения жировой подушки на пятке или при развитии плоскостопия, когда свод стопы опускается, а ткани, соединяющие ее с пяткой, натягиваются и в них появляются микротрещины. Такие проблемы наиболее часто возникают у тех, кто от рождения имеет высокий свод стопы.
У детей пятки могут болеть при недостатке в организме кальция и магния.
Основная причина боли при заболеваниях опорно-двигательной системы — воспалительный синдром. На пятки больно наступать утром после сна чаще всего из-за воспаления фасции жесткой соединительной ткани, проходящей вдоль ступни и связывающей пяточную кость с другими костями.
Такая патология называется подошвенный (или плантарный) фасциит. Больному трудно не только делать первые шаги утром, но и ходить после длительного сидения, подниматься по лестнице. Локализуется боль в области 3–4 см от передней части пятки, это место мягкое на ощупь.
За ночь во время сна и покоя фасция укорачивается за счет срастания поврежденных участков, но при первых шагах ткани начинают натягиваться и разрываться вновь до тех пор, пока фасция не удлинится. Это вызывает боль, которая может быть легкой, утихающей после минутного хождения, или острой и изматывающей, когда на пятку невозможно наступить. Чаще всего боль ослабевает в течение дня, а утром все повторяется.
Если фасциит не лечить, допускать постоянные надрывы костных тканей, они разрастутся и образуют пяточные шпоры или костный остеофит. Нарост на пятке имеет форму шипа или крючка размером 0,5–1 см, который постоянно давит на мягкие волокна, вызывая их воспаление, огрубение кожи и острую резкую боль, пик которой приходится на утро, когда надо вставать с кровати после отдыха. Болеть могут пятки на обеих конечностях.
Такие же симптомы характерны для начальной стадии следующих заболеваний:
- болезни Бехтерева;
- подагры;
- травмы позвоночника (поясничного отдела);
- воспалительного процесса в ахилловом сухожилии;
- реактивного артрита.
Лечение всех перечисленных состояний назначает врач. При фасциите консервативная терапия может продолжаться 6–12 месяцев. Больной лечится в домашних условиях. Для выздоровления необходимо делать следующее:
- Регулярно выполнять упражнения для растяжения ахиллового сухожилия — по несколько раз в день.
- На ночь надевать на стопу шину, чтобы предотвратить сокращение фасции. В тяжелых случаях накладывают гипс на голени или надевают ортез.
- Во время ходьбы пользоваться подпяточником для уменьшения нагрузки на пятки.
Для облегчения состояния применяют обезболивающие препараты с противовоспалительным эффектом, например Адвил или Ибупрофен. Если боль не проходит, делают уколы стероидов, но эти инъекции имеют много побочных эффектов, могут привести к разрыву подошвенной фасции и не поддающемуся исправлению плоскостопию.
Если существует прямая угроза разрыва связки при необратимых дистрофических изменениях в тканях голеностопа, больному предлагают фасциотомию — удаление части измененной ткани фасции, чтобы она не тянула кость при ходьбе, и самого костного выроста. Операция может вызвать осложнения, в т. ч. травмы или разрыв прилегающих нервов, поэтому ее назначают в крайних случаях.
Хирургия все чаще отступает на задний план; лечение пяток осуществляют аппаратными методами. Особое место среди них занимает экстракорпоральная ударно-волновая терапия (УВТ), которая воздействует непосредственно на костную и хрящевую ткань, отложения кальция. Ударные волны проникают глубоко в волокна пятки и активизируют процессы восстановления и обновления клеток, улучшают метаболизм.
Через 5–7 процедур костные наросты на пятках распадаются, в обрабатываемой области начинают прорастать микрососуды, ткани получают питание, воспаление и отеки спадают. Для некоторых пациентов сеансы оказываются слишком болезненными, поэтому, прежде чем начать лечение, следует обсудить с врачом всю потенциальную пользу и риски. Одновременно с УВТ специалист может назначить такие физиотерапевтические средства:
- Ультразвуковой фонофорез. На болезненную зону пятки наносят лекарство, а затем воздействуют на нее ультразвуковым излучателем в течение 2–5 минут. Лечение не устраняет костный нарост.
- Лазерная (квантовая) терапия. Луч проникает глубоко в ткани пятки, клетки активизируются, улучшается кровоток, шпоры рассасываются, устраняется болевой синдром. Во время процедуры пациент чувствует только приятное тепло. Лазер применяют курсами.
- Магнитотерапия. Воздействие постоянного и переменного магнитных полей низкой частоты улучшает питание тканей пятки. Метод больше всего подходит пожилым и ослабленным людям с начальной стадией фасциита или для его профилактики.
Применение нетрадиционных средств необходимо согласовать с лечащим врачом. Народные методы помогают снять воспаления и боль в пятке утром следующими способами:
- Компрессы. Их накладывают на пятку ночь и укутывают ногу. Используют капустные листья с медом, теплую глину, тертый сырой картофель или бишофит, разведенный в воде (1:1). Количество процедур — 10–14.
- Ножные ванны. С солью Эпсома или с добавлением масел — эвкалипта, розмарина и можжевельника, которые способствуют расслаблению. Процедура длится 15020 минут.
- Контрастные ванночки.
- Массаж. Его можно делать самостоятельно, втирая круговыми движениями в ступни противовоспалительную мазь. После надевают теплые носки. Наибольшую пользу процедура принесет перед сном.
- Разминание пяток с помощью скалки, дверного порожка или других предметов.
Не рекомендуется стучать по больному месту, т. к. это еще больше травмирует мягкие ткани. Нельзя необдуманно применять средства, которые могут навредить ногам, например, уксусную эссенцию, т. к. ей можно сжечь кожу.
Полезно носить специальные ортопедические стельки. Лучшие — те, которые изготовлены индивидуально по слепку. Прокладка должна прилегать к ступне по всей площади — только тогда она восстанавливает высоту свода.
Пожилые люди нередко отказываются лечить пятки, считая боль в них естественной спутницей возраста. Если ничего не предпринимать, через 6–10 месяцев она может пройти сама, но потом вернется. Лечить фасциит нужно обязательно, применяя одновременно несколько методов.
Прежде всего нужно избавиться от причин, приводящих к перегрузке стопы: сбросить лишний вес, подобрать удобную обувь с каблуком не выше 3–4 см, а тем, кому приходится весь день находиться на ногах, рекомендуется посещать бассейн.
Простое профилактическое средство от болей в пятках — массажный коврик. Его резиновые шипы разной высоты действуют на стопу так, что мышцы ее сокращаются и при этом укрепляется весь голеностопный сустав, тренирует сухожилия и улучшает кровообращение. Шипы массируют биологически активные точки на ступне, благодаря чему повышается тонус всего организма.
Для растяжки мышц стоп полезно делать такие упражнения:
- Сидя на стуле, сгибать и разгибать стопы в течение 1-2 минут.
- Поднимать пальцами ног разбросанные мелкие предметы и складывать их в коробку.
- В положении сидя или стоя руками или лентой потянуть на себя стопу до максимального сгибания и задержаться в таком положении на 15 секунд.
- В течение 5-20 минут в день ходить на носках и на внутреннем и внешнем краях стопы.
- Вращать стопами по 10 раз в каждую сторону.
Перед выполнением упражнений делают разминку, растягивая и разогревая область икроножных мышц. На выполнение лечебной гимнастики не требуется много времени и усилий, и она помогает устранить боль в пятках, если делать ее регулярно.
Выполняя какую-то работу, нельзя долго находиться в одной позе, т. к. это тоже может спровоцировать дискомфорт в суставах ног. Лечение пяток при повышенных нагрузках проходит медленно, поэтому следует снизить активность. Однако важно не отказываться от нее совсем.
Тем, кто занимается бегом, специалисты рекомендуют менять спортивную обувь после 600–800 км пробега, а во время тренировок, чтобы не допустить рецидива, не наступать на неровные поверхности. Если в обуви жесткие задники, для лучшей фиксации под пятки помещают силиконовые вкладыши, повышающие комфорт при ходьбе.
Чтобы ноги не подводили до глубокой старости, о них необходимо заботиться. И если появилась боль в пятке утром, не надеяться, что она сама пройдет, — обратиться за квалифицированной помощью.
В результате самолечения фасциита больной может получить такие осложнения:
- усиление болей в пятках при первых шагах после сна;
- отек голеностопного сустава;
- артрит или артроз сустава большого пальца.
Первые результаты лечения ощутимы уже через месяц. Но если за 1,5 месяца терапии ваше самочувствие не улучшилось, врач подберет другие методы. Для успеха необходимо как можно раньше начать курс, выполнять рекомендации и быть терпеливым.
Боль в суставах пальцев рук – довольно частая проблема, особенно у людей старше 40 лет, которые столкнулись с износом костей в связи с профессиональной деятельностью или болезнью.
Но пальцы рук могут болеть и у молодых людей, особенно у спортсменов после перенесённых травм или чрезмерных нагрузок.
Суставная болезнь приводит к ослабеванию функциональных способностей пальцев. В результате можно потерять работу или поставить крест на спортивной или любой другой профессиональной карьере.
Чтобы вернуть здоровье кистям рук, нужно знать их анатомию, возможные причины появления боли, а также способы лечения.
На руке 5 пальцев. Из них 4 – имеют 3 фаланги:
И только большой палец состоит из проксимальной и дистальной фаланг.
Все они имеют на своих концах суставные поверхности, в местах которых происходит сочленение с другими конечностями.
Каждая фаланга состоит из тела – средней части и двух концов – суставные поверхности, при этом проксимальные – длиннее дистальных.
В зависимости от причины, на руках могут болеть все пальцы или область 1 узла. Причём ощущения распространяются не только на суставы, но и на ткань: подушечки, ложе под ногтями.
Причин, болезней и факторов, почему могут болеть пальцы на руках, много. Часть из них:
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
- Синдром Рейно. Переохлаждение тела, стрессы или физические травмы в дальнейшем могут отразиться на чувствительности подушечек пальцев. При этом боль распространяется на всю кисть.
- Панариций. Неосторожное обрезание кутикулы с занесением в рану инфекции, а также занозы, могут повлечь развитие панариции. Боль обычная, но при надавливании на рану – острая, ощущается в районе кончиков пальцев — ногтей и подушечек. Травмированный палец краснеет, опухает, иногда в области нарыва скапливается гной. В редких случаях панариций приводит к повышению температуры тела.
- Остеоартроз начинает развиваться в результате изнашивания суставного хряща. Проявляется болью и онемением большого и среднего пальцев, реже – остальных.
- Подагрический артрит. Боль при подагрическом артрите острая, порой нестерпимая, похожа на ощущения от ожога. Распространяется на все косточки пальцев рук. Сопровождается локальным повышением температуры, воспалением, онемением кожи.
- Вывих пальца руки. При вывихе резкая боль локализуется в области выпирания сустава. Ощущения усиливаются при попытке пошевелить травмированным пальцем.
- Синдром карпального канала чаще всего проявляется ночными приступами. Кисти рук опухают, немного синеют. Больной испытывает жгучие, покалывающие боли. Особенно сильно болит палец на руке при сгибании. Причём боль ощущается во всех пальцах, кроме мизинца. Если руки припухают, в этот момент они могут неметь.
- Полицитемия. Если у вас немеют кончики пальцев рук, возможно, в крови увеличилось число лейкоцитов, тромбоцитов, эритроцитов, что привело её к вязкости и тугому прохождению по сосудам.
- Болезни сосудов. При заболевании сосудов нарушается кровообращение, которое приводит к болезненным ощущениям в пальцах. Помимо этого, в руках появляется слабость, тяжесть. Кожа на кистях становится бледной, пальцы немеют.
- Псориатический артрит. Редкое заболевание, поражающее все суставы чаще всего одного пальца на руке. Сопровождается воспалением и ноющей болью.
- Ревматоидный артрит. При ревматоидном артрите происходят воспалительные процессы в суставах, которые сопровождаются отёками. Боль распространяется симметрично на двух кистях ощущается при сгибании пальцев.
- При повреждении шейного отдела – ущемлении нервных волокон боль может отдавать в область всей кисти, включая 5 пальцев. Наблюдается онемение правой или левой руки в зависимости от локализации травмы.
Если болит сустав большого пальца на руке — это артроз:
При большей части болезней общая симптоматика проявляется в виде дискомфорта, неприятных ощущениях в суставах рук.
Дополнительно могут быть: покраснения, опухоли, надрывы, онемение, потеря чувствительности кожи и ещё реже – частичная или полная утрата функциональности пальцев.
Перед тем как определить болезнь, потребуется проведение визуальной диагностики у участкового терапевта, который выявит проблемный очаг, назначит сдачу анализов, направит к конкретному специалисту:
- ревматологу;
- травматологу;
- невропатологу;
- хирургу;
- гематологу.
Если боль вызвана не в результате надрыва и попадания инфекции в рану, дополнительно проводится ультрасонография или ультразвуковое исследование.
Ни в коем случае нельзя оказывать первую помощь самому себе. При любом проявлении боли в суставах рук нужно идти к терапевту, а в случае с ушибом или вывихом пальца – к травматологу.
Если боль невыносимая и не терпит, пока вы дойдёте до врача, можно принять обезболивающее средство – Ибупрофен. Пить более сильные средства не рекомендуется. Если врачу понадобится проводить местную анестезию или давать вам наркотическое обезболивающие перед вправлением сустава, оно может не подействовать.
При травме пальца вместо обезболивающего средства можно приложить лёд, завёрнутый в несколько слоёв ткани.
Лечение зависит от того, по какой именно причине болят суставы на пальцах рук:
- Подагрический артрит лечится медикаментозно и с помощью специальной диеты, которая исключает в первую очередь соль, во вторую – все пуриносодержащие продукты. Схему лечения назначает врач. Она будет зависеть от стадии заболевания.
- Лечение вывиха зависит от характера повреждения. Обычно врач даёт больному выпить обезболивающее средство и дополнительно проводит местную анестезию. Вправляет сустав, накладывает гипс или шину на 20 дней. Если вывих с раздробленной костью или рваными связками, к лечению подключается хирург.
- Синдром карпального канала (он же туннельный) при раннем диагностировании можно купировать без хирургического вмешательства. Для этого на ночь делается повязка для фиксации лучезапястного сустава в нейтральном положении. В аптеках можно купить специальные физиологические шины на липучках, чтобы не заниматься перевязкой и экономить время. При возможности носить повязку или манжет, днём – не снимать. Для устранения болевых синдромов пить Нурофен или Нимесил. Во время лечения необходимо снизить нагрузки на руки вплоть до смены работы. В случае сильных болей врач прописывает и прокалывает инъекции кортикостероидных препаратов, которые собственноручно вводит прямо в карпальный канал. Серьёзные случаи не обходятся без хирургического вмешательства.
- Лечение псориатического артрита производится препаратами нестероидной группы, которые нужно принимать полгода. При назначении схемы врач подбирает таблетки с минимумом побочных эффектов: Целебрекс, Мелоксикам, Нимесулид, Диклофенак, Вольтарен. Помимо препаратов, лечение может включать внутрисуставные инъекции глюкокортикостероидов. Схема лечения и дозировка назначаются индивидуально, в зависимости от сложности и переносимости препаратов.
- Комплексное лечение ревматоиднного артрита состоит из базисной и противовоспалительной терапии, специальной диеты, физических и механических воздействий, физиотерапевтического метода.
- Если болят суставы пальцев как побочный эффект из-за старого повреждения шейного отдела, лечить нужно именно его. Можно попробовать походить на сеансы физиотерапии и массажа, чтобы устранить отёчность и восстановить двигательную способность задействованных суставов. Возможно, повторно придётся одеть шейный бандаж, принимать обезболивающие препараты, пройти курс гормонотерапии с помощью уколов в триггерные точки. В более серьёзных случаях может потребоваться хирургическое вмешательство и стационар.
- Остеоартроз, болезни сосудов, Панариций, Политицемия, Синдром Рейно и другие заболевания лечатся также по индивидуальной схеме, которую прописывает компетентный врач.
В зависимости от болезни, если вовремя не оказать лечение, могут возникнуть следующие осложнения:
- постоянные нестерпимые боли, которые с каждым годом будут всё сильней;
- деформация пальцев и кистей;
- потеря чувствительности кожи;
- онемение;
- частичная или полная потеря функциональности пальцев;
- трофические язвы;
- гангрена.
При худшем развитии болезни это грозит ампутацией пальцев или кистей.
Рука – самая подвижная часть тела. Без неё невозможно писать, выполнять рабочие и бытовые задачи. Элементарно без пальцев сложно поесть, сходить в туалет, помыться, закрыть за собой дверь.
Недееспособный человек не может сам себе заработать денег на жизнь, вынужден перебиваться маленькими инвалидными пенсиями, быть обузой для других членов семьи. Поэтому пальцы и руки нужно беречь смолоду, чтобы не лишать себя в будущем полноценной жизни.
В профилактических целях от различных болезней нужно проводить суставную гимнастику кистей. Разминать подушечки.
Укрепить пальцы и кисть можно с помощью эспандеров. Занятия проводить ежедневно или не менее 2 раз в неделю, по 2–5 минут. Это позволит в бытовом плане спокойно носить тяжёлые пакеты из магазинов без получения травм суставов пальцев, которые в дальнейшем дадут о себе знать.
Горячие ванночки и скрабирование в косметологии благотворно влияют не только на кожу рук, но и на суставы пальцев. Усиливается приток крови к тканям, прогреваются косточки.
Зимой нужно обязательно носить тёплые перчатки во избежание обморожения рук. Все повреждения дезинфицировать, чтобы не допустить развития сепсиса, гангрены и ампутации пальцев.
Для улучшения работы сосудов можно включить в рацион витамин группы PP — никотиновую кислоту.
- Возможные причины боли при поднятии руки вверх
- Методы лечения
- Заключение
Если у вас болит плечо при поднятии руки вверх – причины этого могут быть самые разные (травмы, различные заболевания суставов и мышц). Боль в плечевом суставе – это лишь симптом, который может быть как довольно «безобидным» (например, при легкой травме, где причина проблемы ясна), так и признаком серьезной болезни. Соответственно, и лечение в каждом конкретном случае будет индивидуальным; принципы терапии сильно зависят от патологии.
Боль в плече может возникнуть у любого человека, независимо от возраста, т. к. именно на суставы конечностей (в том числе плечевые) приходятся основные нагрузки в течение дня.
Бывает, что болевые ощущения разной интенсивности возникают только при подъеме руки вверх, а при опускании руки, отведении в сторону, а также в покое – боль отсутствует. Часто плечо болит при нагрузке любого рода.
Выяснить причину боли и поставить точный диагноз может врач-ревматолог, артролог, ортопед, травматолог или невролог. Именно эти доктора занимаются диагностикой, лечением травм и заболеваний с поражением суставов.
Далее вы узнаете: основные причины боли в плече при поднятии руки вверх и методы лечения.
Все возможные причины условно делят на 3 группы:
Данная проблема возникает от длительной нагрузки на сустав при выполнении тяжелой физической работы, падении на вытянутые руки, травме плеча при ДТП, занятиях спортом.
При подвывихе, вывихе, растяжении или разрыве связок, переломе плечевой кости – сильные резкие боли бывают не только при поднятии или другом движении рукой, но и в покое.
Часто на боль во время поднимания рук жалуются спортсмены-любители и профессиональные спортсмены, занимающиеся бодибилдингом, метанием диска или другими видами спорта. Такие боли также характерны для людей, у которых работа связана с тяжелыми физическими нагрузками – грузчиков, строителей, фермеров.
Пример данных патологий: анкилозирующий спондилоартрит, подагра, остеоартроз, гидроксиапатитовая артропатия, ревматоидный, ювенильный или другие виды артритов, болезнь Лайма и др.
В эту группу входит большинство «общих» болезней организма, протекающих с поражением суставов: рецидивирующий полихондрит, красная волчанка и др.
При болезни Шульмана (поражении мышц, подкожной клетчатки) возникает нарушение процесса сгибания плечевого и других суставов, вызванное воспалительным поражением мышц, сухожилий, синовиальных оболочек. Это затрудняет движения, вызывая боли при поднятии руки вверх или любом другом действии.
При данных патологиях воспалительный процесс развивается в сухожилиях плеча. При хроническом течении эти заболевания приводят к разрушению сухожильных волокон и близлежащих тканей. Воспаление возникает вследствие чрезмерной двигательной активности в плечевом суставе, переохлаждении, при разной длине конечностей, ряде инфекций, приеме некоторых лекарств и т. д.
Характерные признаки этих патологий – тихий треск или хруст в суставе при движении. Активные движения во время обострения сопровождаются болью, пассивные – безболезненны. Сначала болевые ощущения умеренные, затем их интенсивность нарастает – сильная приступообразная боль возникает даже от малейшего движения рукой.
Это воспаление синовиальной полости, сочетающееся с дистрофической трансформацией сухожилия. При разгаре заболевания острая боль вынуждает резко ограничивать любые движения. Она ощущается в области шеи, надплечья, плеча.
Бурсит – это воспаление синовиальной полости, которое сопровождается обильным образованием и накоплением воспалительной жидкости (экссудата). Возникает после травм, длительного механического раздражения, отложения солей, инфицирования сумки через порезы, раны и т. д.
Это воспаление мышц, связок и других мягкотканых элементов, окружающих плечевой сустав. Возникает вследствие перенапряжения мышц плечевого пояса при выполнении непривычных для рук движений или необходимости долго удерживать руки в вытянутом поднятом положении (например, во время покраски потолка, штукатурки стен). Резкая боль, когда поднимаешь руки вверх, появляется утром следующего дня.
Это комплексная патология плечевого сустава с развитием нейродистрофического синдрома без изменений хряща и самого сустава. Характеризуется воспалением, истончением и разрушением околосуставных мышц, сухожилий, связок, эпителия синовиальной сумки. Развивается при перегрузке мышц плечевого пояса, травмах; как проявление некоторых заболеваний (преимущественно остеохондроза позвоночника).
В околосуставных тканях нарушается сосудистое сообщение и питание тканей. Из-за истончения, потери эластичности суставной капсулы, появления микротрещин, формируется синдром «замороженного плеча» с развитием стойкой контрактуры. Вследствие этого поднятие руки выше горизонтального уровня и остальные движения сильно затруднены, сопровождаются сначала тупой ноющей, а потом резкой невыносимой болью. Иногда невозможно даже причесаться или поднести ко рту ложку.
Миозит – это воспаление мышц. Возникает от переохлаждения, вирусных или паразитарных инфекций, длительного нахождения в неудобной позе, токсического воздействия, занятий спортом (особенно у нетренированных лиц). Постоянная ноющая боль усиливается при нажатии на воспаленную мышцу или попытке движения рукой. Возможны небольшой отек, покраснение кожи над суставом, небольшое повышение температуры тела – субфебрилитет.
Боль как в правом, так и левом плече, шее, затылочной области головы характерна для шейного остеохондроза позвоночника. При грыже межпозвоночного диска с защемлением нерва боль иррадиирует в соответствующее сдавлению плечо, возникая как прострел при поднимании руки вверх.
Боль в левом плече при поднимании руки может быть симптомом опасного заболевания – инфаркта миокарда.
Но в общем случае причины, симптомы и лечение болей в правом и левом плече – идентичны.
Учитывая сложную структуру плечевого сустава и множество заболеваний, которые могут проявляться болезненным поднятием руки вверх, самостоятельно причину дискомфорта выяснить невозможно.
Когда вы находитесь в такой ситуации – прежде всего, необходимо проконсультироваться с терапевтом, который в зависимости от предполагаемого диагноза направит к узкопрофильному специалисту, например к ревматологу. Для точного определения патологии он назначит ряд лабораторно-инструментальных исследований (анализы крови, рентген, УЗИ, МРТ и другие), отталкиваясь от конкретной ситуации. Только после установки диагноза врач назначит адекватное комплексное лечение.
Часто лечение боли в правом или левом плече при поднимании руки аналогично избавлению от болезненных ощущений при любом действии рукой, т. к. они вызываются одними и теми же причинами или болезнями.
Какие методы терапии применяют при болях в плече при поднятии руки?
Конкретное лечение назначает врач, которое зависит от вашей патологии и индивидуальной ситуации. В таблице ниже я перечислила методы терапии, которые применяют часто при проблеме болей в плече:
(если таблица видна не полностью – листайте ее вправо)
Введение новокаина в область пораженного сустава.
Озокерит, парафинотерапия, ультрафонофорез, электрофорез, магнито- и лазеротерапия, радоновые ванны, грязевые аппликации, ультразвук, массаж.
Комплекс лечебных упражнений направлен на разработку сустава, предотвращение развития контрактур.
Альтернативные методы лечения
Иглорефлексотерапия, мануальная терапия.
Натирания, мази, компрессы, употребление настоев или отваров трав.
Эффективна только в дополнении к традиционному лечению.
Виды: субакромиальная декомпрессия, эндопротезирование, артроскопия.
Проводится только в запущенных случаях.
Не стоит терпеть, когда болит плечо, если вы поднимаете руку вверх, дольше недели, и заниматься самолечением – это часто заканчивается усугублением симптоматики с развитием осложнений. Только своевременно обратившись к ревматологу, артрологу или другому узкому специалисту, можно избавиться от патологии с помощью путем правильного комплексного лечения.
источник
Сегодня все больше людей в развитых странах отказываются от некогда модных вредных привычек и предпочитают вести здоровый образ жизни – они правильно питаются, соблюдают режим дня, занимаются физическими упражнениями. Но бывают случаи, когда простая физическая нагрузка приводит к болям в такой важной зоне человеческого тела, как грудная клетка.
Многие не обращают внимания на данный симптом и продолжают занятия, порой даже увеличивая нагрузку. Правильно ли это?
Грудная клетка может болеть после отжиманий, либо брусьев, либо других упражнений.
Для лечения суставов наши читатели успешно используют СустаЛайф. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Болевые ощущения могут наблюдаться также в левой лопатке (подробнее здесь), левом плече и левой части нижней челюсти. Боль можно охарактеризовать как сжатие, давление в груди, потому и название недуга.
Если после курения болит грудная клетка, нужно изменить свой образ жизни.
При надавливании грудная клетка болит при болезнях позвоночника и ребер.
О причинах болей в грудной клетке и спине читайте здесь.
Болит в области грудной клетки от 5 до 10 минут после прекращения занятий на брусьях, либо отжиманий, либо другого упражнения. Если у человека возникают подобные симптомы, необходимо как можно скорее проконсультироваться у специалиста и на время отложить физические нагрузки.
Боль в грудной клетке после физической нагрузки характеризуется четким началом и концом, длится несколько минут и прекращается после завершения упражнений. Очаг боли может локализоваться за грудью, в левой стороне грудной полости. Боль зачастую давящая, сжимающая, может быть умеренной либо сильной.
В некоторых случаях болевые ощущения могут проходить наряду с одышкой либо нехваткой кислорода, ознобом, перебоями сердцебиения.
Зачастую причиной болевой реакции тела становится стенокардия, и не просто стенокардия, а стенокардия напряжения. «Стенокардия» дословно с латыни переводится как «сжатие сердца».
Данная патология является одной из форм ишемической болезни сердца (ИБС). Стенокардия напряжения характеризуется приступами сильной боли, которая появляется после занятий спортом либо пережитого сильного эмоционального стресса. Но есть еще такая форма, как стенокардия покоя, которая проявляется внезапными приступами боли, когда человек не занимается спортом.
Данная патология имеет 4 функциональных класса:
- 1 ФК – человек нормально переносит занятия спортом. Приступы появляются только в случаях перенапряжения.
- 2 ФК – у человека ограничивается физическая активность. Грудная клетка начинает болеть при движении уже после прогулки более чем на 0,5 км, при подъемах по ступенькам.
- 3 ФК – ограниченность физической активности особо выражена. Болевые ощущения в грудной клетке появляются при прогулке по ровной местности до 0,5 км.
- 4 ФК – приступы начинаются во время прогулок на расстояние до 100 метров.
В большинстве случаев прекращение физических нагрузок избавляет человека от болевых ощущений, но возобновление упражнений вновь провоцирует болевой приступ.
Если приступ длится дольше обычного и в области груди болит волнообразно и с большей интенсивностью, боль не снимается обезболивающим или противовоспалительным препаратом, следует незамедлительно вызывать скорую помощь, потому как подобные симптомы характерны для развития инфаркта миокарда.
Очень часто квалифицированный специалист может диагностировать стенокардию напряжения исходя только из жалоб пациента. Чтобы диагноз получил подтверждение, существует несколько способов обследования:
- Электрокардиограмма (ЭКГ) – один из самых простых, доступных и информативных методов постановки диагноза патологии. Самыми информативными результатами ЭКГ будут те, которые снимались непосредственно в процессе приступа.
- Нагрузочная проба – обследование, объединяющее в себе велоэргометрию, холодовую пробу и пр. При этом пациенту созданы условия физической нагрузки, в процессе которых растет потребность сердечной мышцы в кислороде, что дает возможность установить наличие ИБС во время физических упражнений.
- УЗИ сердца – проводится с целью оценки функционирования сердечных клапанов, определения сбоев сердечного ритма, что может определенным образом влиять на развитие ишемии сердца.
- Метод коронарной ангиографии – наиболее точный метод для определения ишемической болезни сердца. Этот способ диагностики может назначаться лечащим врачом на основании пройденного обследования.
Если человек после отжиманий или пробежки ощущает, что у него болит за грудиной, следует в обязательном порядке пройти обследование. Не стоит заниматься самолечением или пускать все на самотек: чем раньше будет выявлена проблема, тем эффективнее и дешевле будет лечение.
Если верить данным статистики, то количество пациентов, главной проблемой которых являются воспалительно-дегенеративные изменения костно-хрящевых сочленений, в прошлом году резко возросло.
Подобного рода болезни не только вызывают дискомфорт, но и существенным образом ограничивают возможности человека к перемещению и выполнению элементарных движений, что так необходимы ему в повседневной жизни.
К сожалению, многие из тех, у кого болят суставы рук и ног, что делать с данной проблемой не знают. Поэтому большинство пациентов обращается к специалистам уже с довольно-таки запущенными патологическими процессами, что сложно поддаются медикаментозной терапии, нуждаются в оперативных вмешательствах или являются причиной инвалидности.
В настоящее время боли в суставах рук и ног, причины которых могут быть самые разнообразные, волнуют практически каждого второго жителя нашего государства, который достиг 55-ти летнего возраста.
Кто-то, естественно, списывает эти болезненные ощущения на плохую погоду, магнитные бури, в общем, все то, что к истинной причине развития патологического состояние не имеет никакого отношения.
Врачи предупреждают, что боли в сочленениях – это лишь верхушка айсберга, которая скрывает под собой более серьезные изменения в организме и порой является первым сигналом о возникновении тяжелых патологий, таких как:
- Остеоартроз – наиболее частая причина появления болей в суставах верхних и нижних конечностей. Это дегенеративное заболевание начинается еще в молодом возрасте, хотя первые его серьезные симптомы начинают волновать пациентов после 50-ти лет.
Подробнее о том, что такое остеоартроз — смотрите в видео:
Болезнь поражает преимущественно крупные суставы ног и проявляется крепитацией и болями при движениях, особенно после сна, которые на протяжении дня уменьшаются.
Со временем остеоартроз приводит к истиранию суставных поверхностей и становится причиной инвалидности многих больных. Поэтому важно уметь различать первые проявления заболевания, чтобы немедленно обратиться к врачу и получить надежду на выздоровление.
Ревматоидный артрит. Если у пациента болят и припухают мелкие суставы рук и ног, тогда, скорее всего, причина заболевания кроется в ревматоидном артрите. Распознать данное заболевание несложно. Как правило, оно поражает мелкие суставы кисти и стопы, которые отекают, кожа над ними краснеет, а любые движения сопровождаются болью средней интенсивности. Болезненные ощущения могут возникать периодически, но чаще волнуют пациента на протяжении всего дня.
Подробнее об артрите смотрите в видео:
Ревматоидный артрит по своей природе является весьма опасным заболеванием, поэтому в длинный ящик его лечение откладывать не стоит.
При ревматизме, когда болят мелкие суставы рук и ног, лечение должно быть исключительно специализированным с учетом общего состояния больного, интенсивности болевого синдрома, наличия деформаций, данных лабораторных и физикальных методов исследования.
Подагра. На третьем месте в рейтинге заболеваний, которые являются причиной того, что болят и опухают суставы рук и ног, находится подагра. Эта болезнь представляет собой разновидность нарушения обменных процессов в организме, когда в избытке вырабатываются соли мочевой кислоты. Последние в свою очередь оседают в виде кристаллов в суставах и провоцируют их воспаление.
Больше информации о подагре вы узнаете из видео:
На ранних этапах развития заболевания пациенты жалуются на ноющие боли в суставах рук и ног, их припухание и покраснение.
Классическим вариантом проявления подагры является возникновение резко болезненного образования ярко-красного цвета в области плюснефалангового сочленения первого пальца стопы.
Больные с подобного рода проблемой страдают от распирающей, режущей ночной боли, которая, как правило, утихает лишь на утро. Ухудшению состояния способствуют неправильный образ жизни, погрешности в питании и вредные привычки.
К слову, существует немало других состояний, когда болят суставы пальцев рук и ног, крупные суставы конечностей, а также позвоночные сочленения. К примеру, если у человека высокая температура тела и нарастают симптомы интоксикации, он обязательно будет чувствовать, что у него болят суставы и мышцы рук и ног, ощущать скованность движений и дискомфорт во всем теле.
Нередко подобные жалобы становятся причиной обращения к врачу у женщин, что находятся в интересном положении. Почему болят суставы рук и ног при беременности, если это физиологический процесс?
Виной всему гормональные перестройки и изменения в организме женщины, а также отечность суставов ног в третьем триместре беременности, связанная с давлением плода на внутренние органы и сосуды.
Практически каждая вторая новоиспеченная мамочка жалуется на то, что у нее после родов болят суставы рук и ног. Такие болевые ощущения в первые дни после рождения малыша расцениваются врачами скорее, как вариант нормы, нежели проявление заболеваний опорно-двигательного аппарата. Дело в том, что, избавившись от «лишнего груза», организм родившей женщины начинает восстанавливаться: сокращаются мышцы, становятся на место смещенные суставы, перераспределяется кровь.
Все это не может не отобразиться на состоянии сочленений, которым не остается ничего другого, как реагировать умеренной болью на такие резкие изменения.
Как правило, в послеродовом периоде у женщин возникает ноющая боль в суставах рук и ног, а также позвоночнике, лобковом сочленении и тому подобное.Такое состояние не нуждается в медикаментозной коррекции, так как все его проявления со временем исчезают бесследно сами по себе.
Врачи устали повторять, что если у пациента начали болеть суставы на руках и ногах без видимых на то причин, ему немедленно необходимо показаться врачу, а не ждать, когда проблема исчезнет сама по себе. Как правило, сначала нужно записаться на прием к участковому терапевту, который после детального обследования решит, к какому специалисту лучше перенаправить больного. Проблемой воспаленных или пораженных патологическим процессом дегенеративной природы суставов занимается врач-ревматолог, реже остеопат или же ортопед.
Лечение состояний, связанных с болевыми ощущениями в суставах, зависит от природы основного заболевания и должно назначаться исключительно врачом. В большинстве случаев медикаментозная терапия базируется на приеме нестероидных противовоспалительных средств, что эффективно устраняют боль и снимают отечность пораженных участков. При подагре пациентам целесообразно рекомендовать диету (исключаются мясные блюда, рыбные бульоны, копчености), правильный образ жизни и препараты, которые способствуют изгнанию кристаллов мочевой кислоты из организма человека. Более запущенные формы заболеваний нуждаются в хирургическом лечении, длительной реабилитации и последующей профилактике рецидивов.
Диета при артрозе и артрите нужна как один из домашних способов лечения. Подробнее читайте в этой статье…
В любом случае, игнорировать боли в суставах верхних и нижних конечностей нельзя. Насторожить пациента должны еще первые сигналы болезни: потрескивание в сочленении при движениях, быстрая утомляемость, щелчки или единичные прострелы.
Важно помнить, что большинство дегенеративных процессов начинаются еще в молодом возрасте и долгое время протекают практически бессимптомно.
Поэтому единственным правильным решением будут периодические профилактические осмотры у специалиста с целью ранней диагностики болезней суставов и их своевременной терапии.
- Причины болей в плечевых суставах
- В каких случаях стоит немедленно обратиться к врачу
- Способы лечения и профилактика
Боль в любой части тела неприятна и неожиданна. Это ощущение ежесекундно не дает покоя, то усиливаясь, то ослабевая, завладевая мыслями, сея тревогу, создавая ощущение дискомфорта. Плечо подвержено постоянным нагрузкам и испытаниям, поэтому если вас беспокоит боль в плечевом суставе — лечение нельзя откладывать. Иначе может случиться так, что любое движение — будь-то приготовление пищи, стирка, глажка или игры на свежем воздухе приносят болезненные ощущения и не дают расслабиться. Что же является причиной этих симптомов и что предпринять, если ноющая боль в плечевом суставе не проходит продолжительное время?
В суставах плеча проблемы возникают по многим причинам: нагрузка, как следствие перенесенных вирусных заболеваний, недостаток или переизбыток минералов, витаминов и так далее. В любом случае боль имеет причину и следствие, ваша задач распознать начавшиеся изменения в организме и не допустить хронического развития болезни. Стоит отметить несколько наиболее важных причин.
Тендинит. Это заболевание, вызывающее раздражение и боль, зачастую сопровождает людей, взваливающих на себя непомерные физические нагрузки (распилка дров, копание, и прочие интенсивные виды работ). Вызвано оно трением сухожилий о кость.
Бурсит. Заболевание, симптомы которого вызваны большими физическими нагрузками, но сопровождающееся обширными расстройствами. Резкая боль в данном случае вызвана отеком суставной сумки, огибающей сустав по типу мягкого мешочка.
Остеопороз. Другими словами, нарушение обмена кальция в костях. В данном случае износ сустава происходит быстрей и как следствие — острая боль.
Так же она может быть связана с давлением нервного плечевого сплетения на подключичную артерию. Следствие – анемия, отечность, а также слабость в руке.
Сильная боль может развиться вследствие отложения солей кальция в сухожилиях, расположенных под ключицей и лопаткой. Ноющая, иногда резкая боль появляется при отведении руки от туловища на 40-90 градусов.
Для лечения суставов наши читатели успешно используют СустаЛайф. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
В правом плечевом суставе возникает дискомфорт, как правило, у правшей, ввиду увеличенной нагрузки именно на правую руку. Но распределение нагрузки равномерно не всегда помогает, так как заболевание уже присутствует и требует определенных мер лечения.
Здесь приведен лишь небольшой список заболеваний связанных с нарушением функциональности плечевого комплекса, но информация направлена на то, чтоб обратить ваше внимание на болезненные ощущения и своевременно отреагировать на дискомфорт.
Существует множество способов профилактических действий лечения болей в плечевом суставе, но в некоторых случаях требуется осмотр врача, и ни в коем случае не стоит откладывать визит в поликлинику.
Необходима немедленная помощь врача, если:
Для того чтоб приступить к лечению или принятию профилактических мер, нужно для начала понять причину: почему болит рука в плечевом суставе. После посещения врача, сдачи анализов, рентгеновского снимка или прохождения УЗИ вы получите диагноз, на основании которого и будет происходить лечение. Результаты регулярного последовательного лечения плюс профилактики не заставят себя ждать. Это могут быть и лекарства, прописанные врачом, и физиопроцедуры. В любом случае, прибегнув дополнительно к нетрадиционной народной медицине в сочетании с предписанием доктора, лечебный эффект можно усилить. Если болит сустав плеча, это значит, что в организме начали происходить процессы, о которых вы даже не знали.
В домашних условиях не пренебрегайте профилактикой. Это могут быть и эфирные масла, компрессы (теплые и холодные попеременно), отвары из трав имеющих противовоспалительные свойства, мази и легкая, несложная физкультура. Наш организм совершенен и сигнализирует нам, когда проблему надо решить незамедлительно.
Итак, если у вас болит плечевой сустав: что делать, как быть, к кому обратиться — ответы на эти вопросы вы уже получили, осталось только внимательно прислушиваться к изменениям в своем организме и серьезно подойти к лечению. Регулярно посещайте вашего лечащего врача, вовремя проходите обследование и предотвращайте возможное развитие болезни.
Про такой проблеме как боль в плечевом суставе: причины — множественны, лечение – существует, профилактика – не помешает. Будьте здоровы и берегите суставы. Ноющие суставы — хуже, чем больные зубы. И не вырвешь их.
- Тазобедренный сустав болит: причины, что делать?
- Боли в суставах пальцев рук — есть ли спасение от этой напасти?
- Обзор современных мазей от боли в суставах: правда и вымысел
- Боль в плечевом суставе: симптомы, диагностика и лечение
- Болит плечевой сустав — что делать, как лечить?
источник
Травмы во время тренировок – это не только удел новичков. Иногда и матёрые спортсмены вынуждены делать перерыв в тренировках, чтобы избавиться от болевых ощущений из-за травмирования.
Особенно часто от тяжёлых нагрузок страдают кисти рук. Подъём тяжестей, неправильный жим или хват могут привести к травме запястий.

Лучезапястные сустав и кисти рук обычно принимают на себя весь основной удар, при занятии бодибилдингом или силовыми упражнениями. Особенно часто они не выдерживают при отжиманиях от пола, жиме из положения лёжа (и аналогичных упражнениях), жиме из положения стоя. Добавляют масла в огонь ещё и различные растяжки, подтягивания, подъёмы штанги и гантелей на бицепс.
Травма получается тогда, когда внутренний выступ сустава в кисти подвергается слишком сильной нагрузке. Такое происходит не только в силовых видах спорта, но и в гольфе, теннисе, бадминтоне и других. Существуют даже специальные термины, описывающие такой тип травм: «рука теннисиста», «запястье гольфиста» и так далее.
Ну, во-первых, нужно прекратить тренировки или, по крайней мере, свести их к комфортному минимуму. Во-вторых, если имеются симптомы растяжения или, что ещё хуже, разрыва связок, то приложите к воспалению холод, зафиксируйте руку и бегом к доктору.
Врач посоветует вам способы избавления от неприятных ощущений. Растяжение обычно полностью проходит за 7-10 дней при соблюдении всех рекомендаций и отсутствии нагрузки на больное запястье.
Важно! Проверенный способ при котором в течении 3 дней болевые ощущения кистей рук уйдут. Для этого нам потребуются мягкие массажные мячики, которые вы можете приобрести в спортмастере. Раза 3-4 в день мы сжимаем эти мячики, тем самым прогоняем кровь через кистевой сустав и разминаем пальцы.
Эти массажные мячики без проблем помещаются в руке и легко справляются с болезненными ощущениями в запястье

- Обзаведитесь эластичными бинтами для запястий. Самый простой и эффективный способ поддерживать здоровье кистей. Надевайте их на каждую тренировку, которая предполагает включение повышенных нагрузок на руки и запястья в частности;
- Оптимизируйте ширину хвата. Во время жима лёжа слишком широкий хват может привести к перенапряжению запястий. Сильные нагрузки заставляют руки разъезжаться в разные стороны, а спортсмен при этом старается, наоборот, свести руки;
- Во время жима из положения лёжа следите за большим пальцем. Он должен охватывать гриф, а не быть со всеми остальными пальцами;
- Держите кисти в правильном положении во время приседаний. Во время приседаний кисть должна находиться с предплечьем на прямой линии. Гриф располагайте на спине, не на руках!;
- Выполняйте тренинг сгибателей и разгибателей запястий. Делайте сгибания и разгибания со штангой;
- Не используйте прямой гриф при сгибаниях на бицепс, если у вас имеются проблемы с запястьями. Лучше возьмите штангу с EZ-грифом и подберите для себя комфортный хват;
- Сразу после посттравматического восстановления воспользуйтесь толстой перекладиной. Такой способ поможет правильно распределить нагрузку на руки.
источник
Боль в запястьях — частый спутник тех, кто много времени проводит за компьютером (программисты, копирайтеры, журналисты, любители поиграть и многие другие). Она мешает не только продуктивно работать, но и заниматься спортом. Сегодня мы предлагаем вам советы и упражнения, которые помогут укрепить запястья и избавят вас от болевых ощущений, а также более серьёзных неприятностей.
Сейчас у меня много работы, времени на тренировки мало — моё правое запястье сразу же даёт о себе знать: выполнение упражнений с упором на ладони (различные планки, отжимания, бёрпи и другие подобные упражнения) даются мне с трудом, так как рука начинает болеть буквально через 10–15 секунд.
Эти упражнения я начала выполнять неделю назад и уже чувствую облегчение. Надеюсь, что это поможет и вам.
Синдром запястного канала (карпальный туннельный синдром, англ. carpal tunnel syndrome, CTS) — неврологическое заболевание, проявляющееся длительной болью и онемением пальцев кисти. Относится к туннельной невропатии. Причиной заболевания является сдавление срединного нерва между костями и сухожилиями мышц запястья.
Синдром запястного канала наиболее часто встречается у женщин старшего возраста. Это заболевание считается профессиональным у работников, выполняющих монотонные сгибательно-разгибательные движения кисти (например, при сборке машин). Также этим заболеванием страдают сурдопереводчики и мотогонщики, пианисты, а также боулеры, барабанщики и нередко художники со стажем.
Широко распространено представление, что длительная ежедневная работа на компьютере, требующая постоянного использования клавиатуры, является фактором риска развития синдрома запястного канала. Существует исследование, в котором синдром запястного канала выявлен у каждого шестого обследованного, работающего на компьютере. Большему риску подвергаются те пользователи, у которых при работе с клавиатурой кисть разогнута на 20° и более по отношению к предплечью. В то же время другие научные исследования указывают на отсутствие достоверных различий в частоте возникновения этого синдрома в группе постоянно работающих с клавиатурой при сравнении с общим населением.
Часто его называют туннельным синдромом, хотя это некорректно — существует множество других туннельных синдромов (синдромов сдавления нерва в узком канале), это лишь один, наиболее известный из них.
Колени вместе или на ширине плеч, седалищные кости должны лежать на пятках. Вытяните руки вперёд и положите их на пол ладонями вниз, наклоняясь вперёд с выдохом. Живот и грудная клетка должны касаться бёдер. Плечи отведены немного назад, лопатки стремятся вниз, включая в работу вращающую манжету плеча.
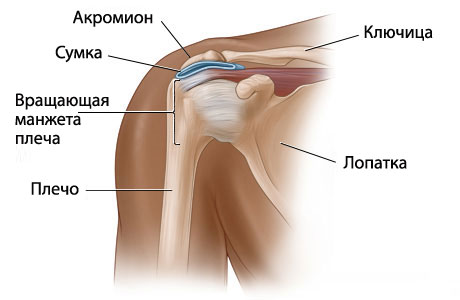
Держите запястья прямо, не отклоняя их в сторону мизинца. Осторожно надавите подушечками и основами пальцев на пол. Обратите внимание на то, что при этом ваши запястья должны немного приподняться. Это выводит кости запястья на один уровень с лучевой и локтевой костями. Чередуйте нажим ладонями на пол и подъём запястий со вдохом, а на выдохе расслабляйте руки. Затем в положении сидя поднимите правую руку, ладонь обращена к вам, пальцы смотрят вверх. Аккуратно возьмитесь второй рукой за пальцы и легонько потяните вниз от себя, задержитесь в таком положении на 30 секунд и смените руку.
На видео показана техника выполнения позы ребёнка, но без учёта дополнения с запястьями.
Во время выполнения этой позы сфокусируйтесь на своих руках. Нужно сформировать своеобразный «внутренний треугольник» с пальцами, стремящимися друг к другу по направлению к вершине. Сосредоточьтесь на нажатии основания треугольника, который находится между подушечкой указательного и большого пальцев и внутренней частью запястий. Это позволяет снять давление с самой маленькой гороховидной кости в руках или ногах, которая расположена со стороны мизинца.
Базовая техника выполнения.
В варианте со штангой можно взять более лёгкий вес, а упор на запястья можно делать с колен, не перенося вес на руки. Перенос веса можно делать постепенно, когда почувствуете, что боли уже нет.
Офисный вариант: просто встаньте возле стола и попробуйте согнуть запястья, сделав упор о поверхность стола ладонями вверх так, чтобы угол между ладонью и рукой составлял 90 градусов.
источник