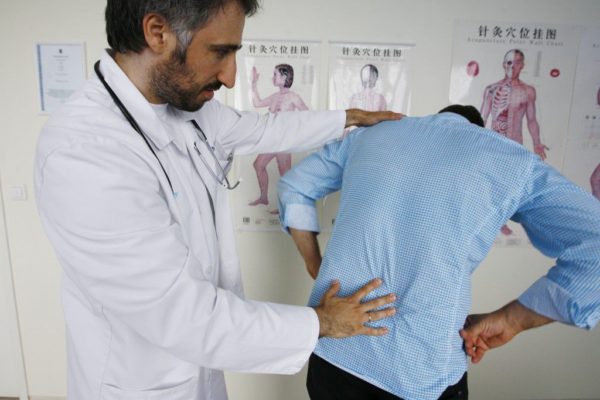
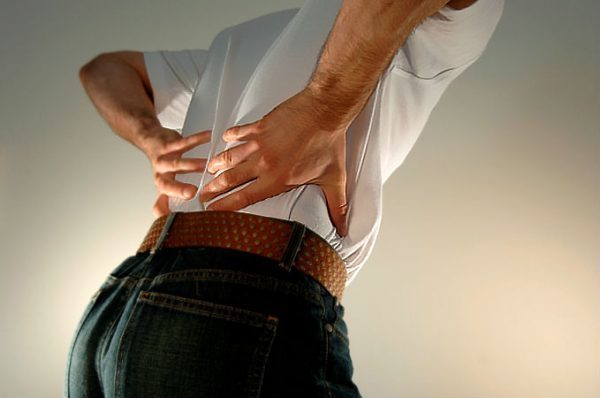
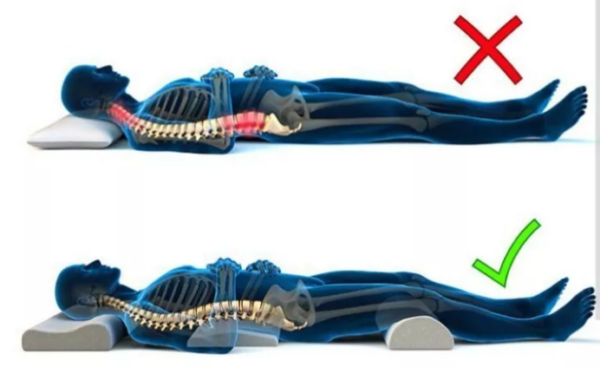
В российской неврологии боль в спине часто объясняют протрузией или грыжей. Но весь мир думает по-другому, а я стараюсь донести до вас современные мировые взгляды простым языком.
В нашем теле с годами происходят изменения. Кожа малыша нежная, упругая. В 30 лет, как бы мы ни прибегали к косметическим процедурам, она уже не такая. А представьте моряка, который всю жизнь провел в плаваниях: его кожа грубая и морщинистая.
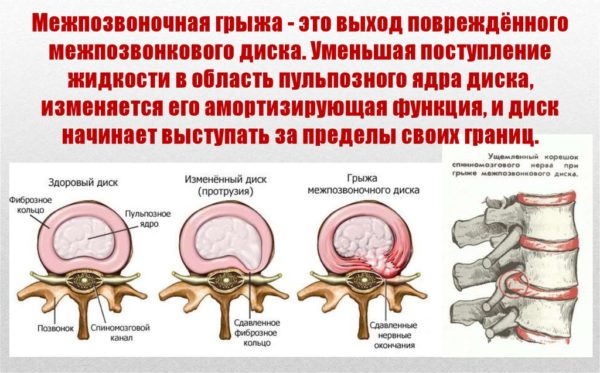
То же самое происходит с нашим позвоночником. В большинстве случаев протрузии и грыжи — естественные возрастные изменения. Если в вашей жизни много провоцирующих факторов, например, ношение тяжелых грузов, то вероятность заполучить большую грыжу увеличивается.
Многочисленными исследованиями установлено, что протрузии дисков встречаются у здоровых людей: в 20 лет — до 40% обследованных (напомню, это пациенты без боли в спине), в 70 лет — до 90%. Кроме того, выраженность изменений на МРТ не связана со степенью болевого синдрома: при большой грыже боли может не быть совсем, а при маленьких протрузиях у пациента может быть сильная боль (потому что причина не в протрузиях, а в другом).
Конечно, вызывает! Примерно в 1-4% от всех случаев боли в спине.
Грыжа приводит не только к боли, но и к другим расстройствам: нарушению чувствительности, изменению рефлексов, иногда снижению мышечной силы. Все это грамотный врач определяет в ходе неврологического осмотра. Если сила мышц достаточная, рефлексы при постукивании молоточком симметричные, не ослабленные, чувствительных нарушений нет, то крайне маловероятно, что боль в спине обусловлена грыжей.
Кроме того, сдавливая спинномозговой корешок на определенном уровне (если Вы почитаете результаты МРТ, увидите, что описаны протрузии и грыжи на уровне, например C3-C5 или L5-S1), грыжа вызывает не просто снижение чувствительности где попало, а в определенных сегментах, и строго определенные изменения рефлексов. Невролог соотносит уровень поражения с данными МРТ.
Все причины боли в спине можно разделить на 3 группы: неспецифические, специфические и корешковые.
Неспецифические — до 85%, обусловлены мышцами, связками, сухожилиями, мелкими суставами.
При неврологическом осмотре нет никаких настораживающих симптомов и признаков поражения нервных корешков, боль усиливаются при движении, уменьшаются в покое, чаще всего связана с неправильным двигательным стереотипом.
Острая боль возникает после неудачного поворота, наклона, вынужденной позы, например, сон в неудобном положении — и наутро невозможно повернуть шею. Хроническая боль часто обусловлена тем, что человек дает слишком большую нагрузку на одни группы мышц и совсем не нагружает другие.
Длительная работа в сидячем положении, ношение ребенка на одном боку — это неверные двигательные стереотипы. Можно бесконечно пить таблетки, но пока вы не поменяете свою двигательную активность, высока вероятность, что боль вернётся. Конечно, активность должна быть с умом.
ни рентген, ни МРТ не нужны, только осмотр врача. Почему? Там либо ничего не обнаружат, либо найдут протрузии/грыжи, не имеющие отношения к делу.
Специфические — до 10%: перелом позвоночника, туберкулез, остеомиелит, абсцесс, стеноз позвоночного канала, новообразование, анкилозирующий спондилит и другие.
Кроме боли в спине могут быть другие симптомы (повышение температуры, похудение) да и сама боль имеет необычные характеристики, например, не зависит от движения или усиливается в покое, ночью.
Анализ крови, рентген, МРТ, ПЭТ-КТ — все зависит от предполагаемой причины.
Корешковые — до 4% (по некоторым данным до 10%), вызваны сдавлением нервного корешка вследствие грыжи.
Может понадобиться МРТ позвоночника, но необходимость в каждом случае определяет врач.
Задача врача — определить, к какой из 3 групп причин относится боль, от этого будет зависеть дальнейшая тактика.
Существует система «красных флагов» ? — симптомов, которые должны вызвать у врача диагностическую настороженность:
- возникновение боли с новыми, необычными характеристиками в возрасте менее 20 или более 55 лет;
- боль, не зависящая от движения, боль в покое;
- усиление боли в ночное время;
- нарастающий со временем характер боли;
- отсутствие облегчения боли или ее усиление после пребывания в лежачем положении;
- локализация боли в грудном отделе позвоночника или в грудной клетке;
- длительное недомогание, лихорадка, необъяснимая потеря массы тела.
- перенесенная в недавнем прошлом травма спины;
- наличие в анамнезе онкологических (злокачественных) заболеваний;
- персистирующая инфекция;
- остеопороз;
- длительный прием кортикостероидов (в том числе в виде ингаляций);
- применение антикоагулянтов;
- внутривенное употребление наркотических препаратов;
- иммунодефицит (в том числе ВИЧ-инфекция), прием иммуносупрессивных препаратов.
- наличие у пациента очаговой неврологической симптоматики (слабость конечностей, онемение, нарушение мочеиспускания и дефекации);
- болезненность при пальпации и перкуссии позвоночника, усиление боли при натуживании;
- выраженная деформация позвоночника;
- пульсирующее образование в брюшной полости.
Наличие этих симптомов (особенно совокупности) у пациента с болью в спине должно заставить врача получше подумать о причине боли и исключить серьезную патологию.
С проведением МРТ при боли в спине есть 2 крайности: делать ее всем подряд «на всякий случай» и не делать исследование тогда, когда оно действительно нужно. Разбираемся вместе с вами.
Если боль в нижней части спины возникла у пациента младше 50 лет, она не иррадиирует в ноги, не сопровождается лихорадкой и неврологический симптоматикой (слабость мышц, нарушение рефлексов и чувствительности, нарушение мочеиспускания и дефекации), в прошлом не было опухолей, то с вероятностью 99% боль носит неспецифический характер и связана с вовлечением мышц, связок, сухожилий, мелких суставов.
Чтобы приблизить эту вероятность к 100% мы оцениваем пациента в динамике и смотрим, уменьшается ли боль после лечения или нет. Если сделать такому пациенту МРТ позвоночника, никакой важной информации мы не получим.
Даже если будут найдены грыжи или протрузии, это ни на что не повлияет.
Во-первых, у пациента без неврологический симптоматики грыжи и протрузии являются случайной находкой и не связаны с болью в спине. Эта мысль так трудно приживается в умах пациентов и коллег, но тем не менее это так.
Во-вторых, находки на МРТ в виде немых, молчащих грыж и протрузий никак не повлияют на лечебную тактику.
Но как же не пропустить другую серьезную патологию? Для этого есть красные флаги ?, которые мы уже обсудили. Врач анализирует все эти настораживающие симптомы (в совокупности, а не по отдельности), после чего принимает решение о необходимости МРТ.
источник
Тянущая боль в пояснице время от времени возникает даже у полностью здоровых людей. Однако данный симптом нередко указывает на развитие патологического состояния.
При частых приступах болезненных ощущений человеку рекомендуется пройти обследование у лечащего врача.
Болезненные ощущения в спине возникают даже из-за безобидных причин. Если человек долгое время пребывал в неудобной позе или же спал на жестком, то в скором времени подобный дискомфорт пройдет сам по себе. При частых и продолжительных болевых приступах следует обязательно обратиться к врачу.
Далеко не всегда тянущая боль в спине указывает на развитие патологического процесса. Нередко причиной подобных последствий становится избыточная масса тела, а также чрезмерная нагрузка на спину. Спровоцировать дискомфорт способно пребывание в неудобной позе – стирка белья вручную, прополка грядок, длительная уборка дома. Распознать такую боль просто – она возникает только при движении и не сопровождается дополнительным недомоганием.
Еще одной причиной, почему тянет и болит поясница, является беременность. В процессе вынашивания в организме женщины происходят серьезные изменения. Увеличивающийся в размерах плод давит на позвоночный столб, что и вызывает болезненные ощущения. После рождения ребенка дискомфорт исчезнет.
Причины тянущей боли в пояснице не всегда обусловлены естественными причинами. Чаще всего дискомфорт возникает вследствие патологических изменений в организме. Среди основных причин подобного недомогания можно выделить:
- Остеохондроз позвоночника. Заболевание позвоночного столба, при котором происходят дегенеративные изменения в тканях. Дискомфорт обостряется после чрезмерной физической нагрузки, работы с тяжелыми предметами. Боль обычно отдает в конечности, при поднятии ног значительно усиливается. Если наклонить голову вперед, дискомфорт становится более явным.
- Межпозвоночная грыжа. Распространенная патология позвоночного столба. Интенсивность болезненности зависит от размера новообразования. Оно давит на близлежащие ткани, из-за чего нервные окончания сокращаются. Это приводит к мощным болезненным ощущениям. Если не получить лечение, человек становится инвалидом.
- Нижнедолевая пневмония. При воспалительных процессах в плевре легкого инфильтрат начинает сдавливать нервные окончания на позвоночном столбе. Из-за этого у человека возникают болезненные ощущения, которые значительно усиливаются при кашле. Патология отягощается общим недомоганием, снижением аппетита, повышением температуры тела.
- Миозит поясничных мышц. В таком случае тянущая боль в поясничном отделе возникает спустя несколько дней после переохлаждения или длительного пребывания на сквозняке. Патология сопровождается повышением температуры тела, мышцы воспаляются и доставляют дискомфорт.
- Сердечно-сосудистые заболевания. Патологии в работе сердечного клапана провоцируют появление тянущей боли в левой части поясницы. Чаще всего подобный признак характеризуется хронической патологией сердца.
- Заболевания почек. Такие болезни, как нефропатия, почечная колика вызывают боль. Также спровоцировать ее появление способны нефрит, травматическое повреждение органа, нарушения мочевыделительного пути.
- Патологии пищеварительной системы. Вызвать тянущие ощущения в пояснице способны дискинезия желчевыводящих путей, панкреатит, гастродуоденит.
- Гинекологические отклонения. Доказано, что спровоцировать дискомфорт в спине способны патологии яичников, шейки матки, маточных труб. Матка увеличивается в размерах, давит на близлежащие ткани. Это и приводит к крайне неприятным ощущениям.
- Глистная инвазия. По мере развития гельминты распространяются на весь организм, постепенно образуют клубни. Из-за большого объема они сдавливают нервные окончания, после чего начинают вызывать дискомфорт в пояснице.
- Заболевания онкологического характера. Спровоцировать резкие тянущие боли в любых сторонах поясницы способны раковые новообразования в легких, кишечнике, почках.
У женщин тянущие боли в спине разные – кратковременные, длительные, постоянные. В зависимости от ряда особенностей врачу и удается выявить ту либо иную патологию. Краткосрочный дискомфорт обычно оказывает на последствия травм или чрезмерных физических нагрузок. Постоянный же – свидетельствует о более серьезных патологиях, таких как мочекаменная болезнь, воспаление придатков, остеохондроз или другое.
Регулярные или длительные боли требуют обязательного обращения к лечащему врачу. После подробной диагностики врач выявит возможную причину и назначит требуемое лечение. У беременных женщин болезненные ощущения возникают чуть выше или ниже поясницы. Такой дискомфорт возникает из-за массы живота, которая неравномерно распределяется на позвоночный столб.
Если тянущая боль внизу спины мучает вас постоянно, это веский повод обратиться к лечащему врачу. Отсутствие терапии становится причиной возникновения опасных осложнений. В будущем боль начнет усиливаться, что обязательно отразится на дееспособности человека. В будущем возможны следующие последствия:
- Становление хронической формы болезненных ощущений. Сама по себе боль не пройдет.
- Необходимость хирургического вмешательства. Если не приступить к терапии, медикаментозные методы уже не помогут.
- Потеря работоспособности. Из-за того, что человек вынужден постоянно лежать, он не может работать.
- Формирование патологий позвоночного столба. Длительное игнорирование боли приводит к искривлению позвонка. Также патологический процесс затрагивает внутренние органы человека, что негативно сказывается на чувствительности и эрекции.
Советуем посмотреть видео: Как Избавиться От Боли В «Пояснице» (МГНОВЕННО!)
Если тянущая боль отдает в поясницу очень часто, это веский повод обратиться к лечащему врачу. Для начала рекомендуется посетить терапевта, который проведет первичный прием и назначит ряд необходимых диагностических мероприятий. Дополнительно требуется консультация:
- Врача-невролога. Он оценит состояние позвоночного столба и нервной системы.
- Врача-уролога. Выявит патологии мочевыводящего пути.
- Врача-гинеколога. Позволяет диагностировать заболевания женских половых органов.
источник
Боль в пояснице бывает острой и хронической, причем у каждого вида боли свои симптомы. Острая боль возникает прерывисто, один или несколько раз, тогда как хроническая представляет собой болезненные ощущения, продолжающиеся более трех месяцев.
Врач — невролог, городская поликлиника г. Оренбурга. Образование: Оренбургская государственная медицинская академия, Оренбург.
Пульсация в пояснице может быть вызвана различными болезнями, среди которых:
- заболевания костно-мышечной структуры поясничного отдела;
- проблемы с нервными окончаниями;
- болезни внутренних органов.
Спондилез позвоночника – хроническое заболевание, при котором деформируется надкостница позвонков и передняя продольная связка позвоночника.
Ирина Мартынова. Закончила Воронежский государственный медицинский университет им. Н.Н. Бурденко. Клинический ординатор и невролог БУЗ ВО \»Московская поликлиника\».Задать вопрос>>
Для этого заболевания характерны боли, локализующиеся в месте поражения, боли в мышцах спины из-за ограничения подвижности поврежденного участка позвоночника.
- излишняя нагрузка на позвоночник;
- малая подвижность;
- нарушение кровообращения.
Диагностика и лечение
Такие симптомы являются причиной для визита к неврологу. Для диагностики назначаются рентгенография, КТ или МРТ.
Для лечения назначают НПВС, массаж, лечебную гимнастику, в крайнем случае проводится оперативное вмешательство.
Данное заболевание поражает межпозвонковые диски и связки, приводит к их дегенерации и возникновению воспалительных процессов, в наиболее тяжелом случае — к срастанию позвонков.
Боль локализуется в области крестца, может распространяться на ноги. В мышцах поясницы возникает боль, как при переутомлении, мерзнут и немеют ноги.
На поздней стадии заболевания возникают проблемы мочеиспускания и потенции у мужчин и нарушение менструального цикла у женщин.
- Травмы.
- Неправильная осанка.
- Малоподвижный образ жизни.
- Сильные нагрузки.
Диагностика и лечение
Диагностикой и лечением данного заболевания занимается невропатолог или вертебролог. Для диагностики используются:
- Рентген позвоночника.
- КТ.
- МРТ.
- Допплерография.
- Миелография.
На основании полученных данных врач дифференцирует остеохондроз от схожих заболеваний.
В зависимости от тяжести заболевания назначается консервативное лечение или оперативное вмешательство. Лечение проводят миорелаксантами, противовоспалительными и обезболивающими препаратами, также назначают препараты, способствующие восстановительным процессам. Совместно с лекарственными средствами назначаются физиотерапевтические процедуры, массаж и лечебная гимнастика.
При легких повреждениях происходит небольшой разрыв мышечных волокон, при сильных — наблюдается более серьезное повреждение мышечных волокон, частичное или полное повреждение сухожилий.
Локализация болевых ощущений — точно в месте травмы. Ноющая или резкая боль возникает и усиливается при движении и исчезает в состоянии покоя, ее характер может зависеть от степени повреждения.
Возможно появление отека или воспаления в поврежденном месте.
- Резкие движения.
- Подъем тяжестей.
- Удар.
- Слабая мышечная система.
Диагностика и лечение
Назначить лечение при растяжении спины в зависимости от тяжести симптомов может и терапевт, однако провести точную диагностику сможет только невропатолог. Диагностика при слабых болях ограничивается осмотром, при более сильных — назначаются комплексные анализы и лабораторные исследования.
Для лечения назначают противовоспалительные и обезболивающие мази или препараты, лечебный массаж.
Травмы позвоночника приводят к повреждению костей, позвоночного столба или спинного мозга. Тяжелым случаем является перелом позвоночника, который может стать причиной паралича.
Если не поражена центральная нервная система, боль локализуется в месте травмы.
При повреждении спинного мозга наблюдается онемение поврежденного участка и конечностей, нарушение функционирования двигательного аппарата, спастический паралич.
- Автомобильная авария.
- Падение.
- Резкие вращательные движения.
- Удар.
- Большие нагрузки.
Диагностика и лечение
Такими проблемами, в зависимости от симптомов, занимается врач-травматолог или невролог. После опроса больного обычно назначается местный рентген, КТ или МРТ для выявления повреждений. При травмах позвоночника без повреждения ЦНС назначается строгий постельный режим с дополнительной фиксацией (при возможном повреждении позвоночного столба). При сложных повреждениях проводится операция. В случае легкой травмы или после стабилизации при тяжелой назначается реабилитационная терапия, включающая массаж, физиотерапевтические процедуры и гимнастику.
При подозрении на повреждение позвоночника для оказания первой помощи необходимо обездвижить больного до прибытия специалистов.
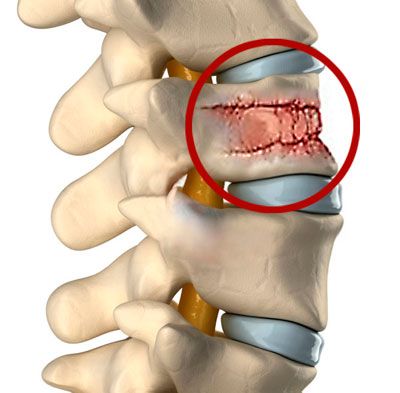
Данное заболевание характеризуется смещением межпозвоночного диска. Чаще всего проявляется в области поясницы — на наиболее нагруженном участке спины. Приводит к нарушениям осанки, проблемам с мочеиспусканием и дефекацией.
Симптоматика зависит от тяжести заболевания. На начальных стадиях болезни наблюдаются временные ноющие боли в поясничном отделе, усиливающиеся при движении. При прогрессировании болезни боль становится резкой, начинает распространяться на нижнюю часть двигательного аппарата. Также возможно появление онемения ног, боли в мышцах от перенапряжения вследствие ограниченной подвижности.
Возникают проблемы с выделительной системой.
Диагностика и лечение
Диагностикой и лечением этого заболевания занимается невролог. Он проводит неврологический тест, назначает рентген, КТ, МРТ, электромиограмму. В зависимости от тяжести заболевания назначается терапевтическое или оперативное лечение. В первом случае выписывают обезболивающие препараты, ЛФК, лечебный массаж, щадящий режим.
Оперативное вмешательство проводится в крайнем случае. Назначается микрохирургическая операция, эндоскопия или удаление грыжи лазером.
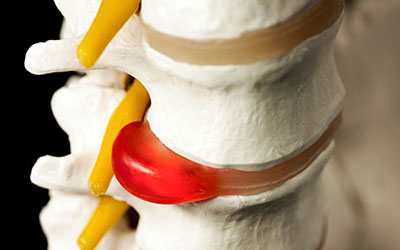
Данное заболевание возникает при сдавливании корешков нерва вследствие сужения межпозвоночного расстояния или смещения межпозвоночных дисков.
Боль не имеет четкой локализации и может охватывать всю спину, причем может носить как хронический, так и периодический характер. Обычно проявляется как неожиданная жгучая боль. Наблюдается усиление боли при резких движениях.
Также могут присутствовать дополнительные симптомы в виде отека или покраснения, головной боли, усиленного потоотделения, онемения конечностей и проблем с координацией.
- Травма.
- Остеохондроз.
- Чрезмерные нагрузки.
- Нарушение осанки.
- Межпозвоночная грыжа.
- Инфекция.
- Опухоли.
Диагностика и лечение
Для правильного назначения лечения невропатологу требуются результаты рентгена, МРТ, КТ или миелографии. Врач определяет источник и причину боли и назначает лечение. Обычно назначаются обезболивающие препараты, комплексы витаминов, расслабляющие мази.
Если причиной защемления нерва стал остеохондроз или смещение межпозвоночного диска, назначается соответствующее лечение.
Миозит спины — заболевание мышц, при котором происходит их воспаление, нарушение функциональности, кровообращения. Различают острое и хроническое протекание данного заболевания. Наиболее подвержены хроническому миозиту люди, занимающиеся сидячей работой, и спортсмены.
Боль локализуется в пораженном участке спины и усиливается при пальпации. При гнойном миозите характер боли становится интенсивным и пульсирующим, появляется отек, повышение температуры. При хроническом течении болезни неприятные ощущения беспокоят человека после долгого неудобного положения во время сна или работы. Инфекционный миозит наблюдается во время или после заболевания дыхательных путей, боли сопровождаются повышенной температурой. Паразитарный миозит характеризуется отеком и периодическими болями, связанными с жизненным циклом паразита.
Оссифицирующий миозит развивается на фоне травмы и локализуется в месте повреждения.
- Перенапряжение мышц.
- Нарушение кровообращения.
- Травмы.
- Сквозняки, переохлаждения.
- Паразиты.
- Инфекционные заболевания.
Диагностика и лечение
Диагностику проводит ревматолог, она включает осмотр пациента, анализы крови, МРТ, электромиографию, биопсию мышц. Лечение зависит от причины заболевания, однако в любом случае назначают постельный режим и болеутоляющие препараты. Могут использоваться противопаразитарные, антибактериальные и противовоспалительные препараты.
Также эффективны физиотерапевтические процедуры, ЛФК, массаж.
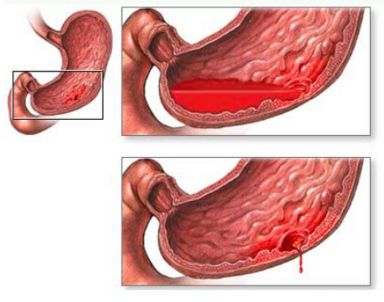
Гастрит вызывается бактерией, которая разрушает стенки желудка и кишечника, что приводит к воспалительным процессам. Хроническая форма заболевания приводит к образованию язвы. При этом, без правильного лечения болезнь может привести к перитониту и смертельному исходу.
При гастрите и язве боль может отдавать в спину, однако в основном она локализуется в желудке. Основными признаками гастрита являются: тошнота, изжога, метеоризм, отрыжка, иногда наблюдается рвота с примесями крови, расстройство кишечника.
- Отравление.
- Чрезмерное употребление антибиотиков, обезболивающих и противовоспалительных препаратов.
- Нарушение питания.
- Заболевания почек.
Диагностика и лечение
Заболевания желудка лечит гастроэнтеролог. Кроме общих анализов, он может назначить гастроскопию, биопсию, рентген, дыхательный тест.
Для достижения долговременного эффекта проводится комплексное лечение, которое включает использование препаратов для снижения кислотности, антибиотиков, блокаторов гистамина, также назначается строгая диета.
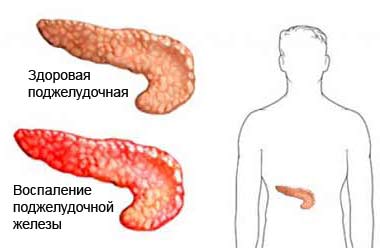
Панкреатит — воспаление поджелудочной железы, тяжелой формой этого заболевания является панкреонекроз, при котором велика вероятность неблагоприятного исхода. Панкреатит развивается из-за проблем с протоком поджелудочной железы, вследствие чего ферменты, выработанные при приеме пищи, остаются в поджелудочной железе и разрушают ее. Остатки разрушенных клеток и приводят к воспалению.
Интенсивная тупая или режущая боль локализуется в области под ребрами, может распространяться и на область поясницы. Часто проявляется после приема вредной пищи и алкоголя, когда усиливается выработка ферментов. При остром приступе панкреатита наблюдается икота, тошнота, изжога, метеоризм, расстройство кишечника.
Острый панкреатит может привести к панкреонекрозу, поэтому требуется срочная врачебная помощь.
- Чрезмерное употребление алкоголя.
- Переедание.
- Отравление.
- Травмы и операции на пищеварительных органах.
- Желудочно-кишечные заболевания.
- Инфекция.
- Сахарный диабет.
- Аллергия.
Диагностика и лечение
В зависимости от тяжести болезни лечение проводит гастроэнтеролог или хирург. Для диагностики проводятся анализы крови, мочи и кала, УЗИ, рентген, ЭГДС, ЭРЧПГ или КТ. Лечение проводится спазмолитическими, антиферментными, снижающими кислотность препаратами, панкреатическими ферментами, назначается строгая диета.
В тяжелом случае требуется хирургическое вмешательство.
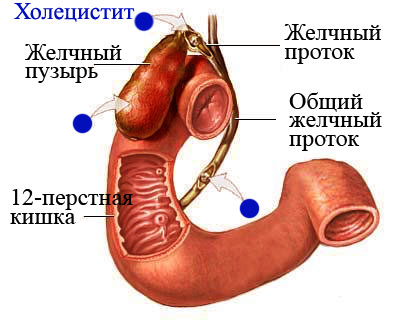
Гепатит представляет собой воспаление печени, холецистит же является воспалением желчного пузыря. Причиной воспаления чаще всего является вирусная инфекция. Гепатит зачастую приводит к увеличению печени, также существует опасность цирроза и рака печени.
Самым известным симптомом гепатита является пожелтение кожных покровов, однако оно наблюдается не всегда. Боли локализуются в правом подреберье, могут распространяться на плечо или лопатку.
Также наблюдается повышение температуры, тошнота, рвота, горечь во рту, метеоризм, нарушение работы кишечника.
- Вирусные инфекции.
- Бактерии.
- Кишечные паразиты.
Диагностика и лечение
Гастроэнтеролог проводит осмотр больного, назначает анализы крови, мочи и кала, УЗИ брюшной полости, дуоденальное зондирование, иногда проводят биопсию печени. Основываясь на результатах исследований, назначают симптоматическое лечение, противовирусные препараты, иммуномодуляторы, а также строгую диету.
В некоторых случаях требуется обязательная дополнительная вакцинация.
К заболеваниям мочевыделительной системы можно отнести так называемые камни (отложения в мочевом пузыре), воспалительные процессы мочевыводящих путей, мочевого пузыря и почек. Воспаление почек называется пиелонефритом. Данные заболевания часто наблюдаются совместно и имеют схожие симптомы и причины.
Боль локализуется в поясничном отделе, в месте расположения почек или над лобком. Также боль может иррадиировать в низ живота или в область промежности.
Наблюдаются помутнение мочи, проблемы с мочеиспусканием, лихорадка, повышенная температура.
- Травмы.
- Наследственность.
- Авитаминоз.
- Застой мочи.
- Переохлаждение.
- Заболевания половых органов.
Диагностика и лечение
Лечение проводится под контролем уролога. Для диагностики используются анализы мочи, крови, рентген, радиоизотопные исследования, КТ, УЗИ, биопсия почек. В первую очередь исследуется моча, ее состав, количество и состояние. В зависимости от типа заболевания и причины инфекции назначаются антибиотики, а также симптоматические препараты для снятия боли и снижения температуры.
Больному прописывается постельный режим, диета, ограничение физической активности, а также регулярное мочеиспускание.

В таком случае каждая минута может стоить жизни.

Боли в пояснице могут быть признаком различных заболеваний спины или внутренних органов.
Обязательно посмотрите следующее видео
Чаще всего они проявляются у людей с малоподвижным образом жизни и типом работы или у работников с повышенной нагрузкой на позвоночник. Для профилактики большинства этих заболеваний следует вести активный образ жизни, не забывать про здоровое питание. При появлении симптомов, даже если они не слишком беспокоят, следует пройти обследование. Лучше предупредить болезнь, чем лечить ее.
источник
Пульсирующая боль в позвоночнике в пояснице – распространенное явление, с которым хоть раз в жизни сталкивался каждый человек.
Чаще всего они связаны с патологическими процессами в структурах и тканях позвонков и межпозвоночных дисков, но иногда причина заключается в других заболеваниях.
В проекции поясницы у человека находятся органы брюшной полости, мочевыделительной и репродуктивной системы, и при нарушении их работы болевой синдром может ощущаться в нижней части спины. Какие заболевания вызывают боли в поясничном отделе, и как определить причину неприятных ощущений?

Кроме того, в центре позвоночного столба проходит спинной мозг, от которого проходят нервные волокна, отвечающие за работу внутренних органов.
Соответственно, любые патологии его нижнего отдела не только негативно сказываются на функциях опорно-двигательного аппарата, но и вызывают заболевания мочеполовой, пищеварительной, желчевыводящей и других систем. Что это значит и с чем связано – раскроем секреты ниже.
Патологические процессы в позвоночнике развиваются под воздействием ряда негативных факторов:
- Малоподвижная или сидячая работа. Работа за компьютером, постоянное пребывание в одном и том же положении нарушает кровообращение и обменные процессы в районе позвоночника, вследствие чего костные и хрящевые ткани начинают разрушаться.
- Тяжелые физические нагрузки. Боли в области поясницы часто испытывают люди, которые вынуждены поднимать тяжести, так как практически вся нагрузка в данном случае ложится на поясничный отдел.
- Лишний вес. Ожирение также способствует перегрузке нижнего отдела позвоночника, а кроме того, вызывает нарушения метаболических процессов и нормальное питание его структур.
Помимо вышеперечисленных факторов, нарушения работы поясничного отдела позвоночника вызывают травмы костных тканей, возрастные изменения в организме и сопутствующие заболевания опорно-двигательного аппарата.
Боли в поясничном и крестцовом отделе позвоночника могут быть вызваны не только патологиями позвоночника, но и нарушениями работы внутренних органов – чтобы отличить симптомы разных заболеваний друг от друга, следует обратить внимание на характер ощущений и сопутствующие симптомы.
Сколиоз представляет собой распространенную патологию, которая характеризуется искривлением позвоночного столба на разных его участках. Человек при этом ощущает боли разного характера и интенсивности – при поражении грудного или нижнего отдела позвоночника они локализуются в области поясницы.
На первых стадиях заболевания неприятные ощущения сопровождаются быстрой утомляемостью и легкой сутулостью, но по мере прогрессирования патологического процесса появляется серьезная деформация скелета, ограничение подвижности, нарушения со стороны разных органов и систем.
Если сколиоз чаще всего встречается в детском возрасте, то остеохондроз развивается после 30-40 лет вследствие разрушения хрящевых, а впоследствии и костных тканей.

Основной симптом остеохондроза – тупая или ноющая боль в области поясницы, которая может отдавать в пах или нижние конечности, усиливается после физических нагрузок, пребывания в одном положении, кашле, чихании.
На поздних стадиях к болевому синдрому присоединяется онемение нижних конечностей, ощущение ползающих «мурашек», парезы и параличи, проблемы с мочеиспусканием и дефекацией.
В отличие от проявлений других заболеваний, боли при поясничном остеохондрозе и других патологиях опорно-двигательного аппарата, как правило, связаны с физической активностью и сопровождаются неврологическими нарушениями – ухудшением работы нижних конечностей и пищеварительного тракта.
Радикулит представляет собой осложнение остеохондроза, протрузий, грыж и других патологических процессов, и возникает из-за защемления нервных корешков в пораженной области. Главный симптом – сильный болевой синдром, проявляющийся после физических нагрузок, резких движений, или спустя какое-то время в состоянии покоя.
Боль настолько сильная, что не дает человеку пошевелиться или разогнуться. В запущенных стадиях заболевания может наблюдаться скованность движений, инстинктивное принятие больным определенной позы, в которой неприятные ощущения исчезают.
При межпозвоночной грыже наблюдается нарушение целостности межпозвоночного диска, из-за чего студенистое содержимое его ядра выходит наружу, а нервные корешки ущемляются. Болевой синдром при этом заболевании, как правило, резкий и сильный, но иногда может иметь ноющий или тянущий характер.
Спондилезом врачи называют дегенеративный процесс в позвоночнике, который ведет к образованию характерных костных наростов по краям позвонков. Боль в пояснице при спондилезе нижнего отдела позвоночного столба обычно не носит острого или простреливающего характера, а на начальных стадиях заболевания может отсутствовать вообще.
Чаще всего больные жалуются на ноющие ощущения, которые проходят после легкого массажа, чувство скованности в пораженной области, быструю утомляемость мышц. Интенсивный болевой синдром возможен при запущенном патологическом процессе, когда наблюдается сращивание двух позвонков или другие осложнения.
Несмотря на то, что спондилез не вызывает интенсивных болей и других выраженных симптомов, заболевание может привести к серьезным последствиям, в том числе к повреждениям спинного мозга.
Протрузия межпозвонкового диска выступает предшественником грыжи – на этой стадии диск выпячивается за пределы позвоночного столба, но его целостность не нарушается.
Болевой синдром на первых стадиях выражен слабо, но после того, как патологический процесс затрагивает нервные окончания, он становится острым или хроническим, локализуется в области поясницы и отдает в ноги. Кроме того, человек может ощущать слабость в ногах и мышцах спины, скованность и ограничение подвижности пораженного отдела, жжение и онемение кожных покровов.

Одним из сопутствующих симптомов выступает боль, причем ее особенности и интенсивность зависят от локализации и масштаба очага инфекции.
Проявления могут варьироваться от легкого дискомфорта до острых, мучительных болевых ощущений, которые не зависят от двигательной активности или других факторов.
Дополнительные признаки включают покраснения кожных покровов, лихорадку, озноб, общее недомогание, слабость.
Грыжи в области копчика и крестца возникают достаточно редко, и на протяжении длительного времени могут протекать бессимптомно. Первое проявление копчиковой грыжи – дискомфорт, возникающий после сидения на твердой поверхности, к которому присоединяются неприятные ощущения в области промежности и анального отверстия. Болевой синдром усиливается после пальпации пораженного места, долгого пребывания в одном положении, при мочеиспускании и дефекации.
Копчиковая грыжа не имеет специфических симптомов – ее проявления напоминают признаки других заболеваний (мочеполовые инфекции, мышечные спазмы, нарушения работы кишечника и т.д.), что значительно затрудняет постановку диагноза и часто приводит к осложнениям из-за отсутствия правильного лечения.
Остеопороз представляет собой патологическое состояние, характеризующееся уменьшением плотности костной ткани, из-за чего она становится ломкой и хрупкой.
Чаще всего оно развивается у женщин в период климакса, и ведет к повреждениям и переломам костей, в том числе в области поясницы. Такие повреждения могут возникать даже после незначительного удара или после резкого движения, а симптомы напоминают проявления остеохондроза и других заболеваний опорно-двигательного аппарата.
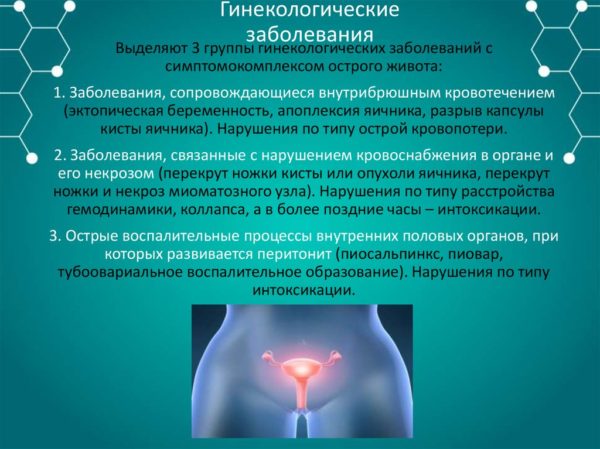
В проекции поясницы у женщин расположены репродуктивные органы, поэтому гинекологические заболевания (инфекции, воспалительные процессы, кисты, доброкачественные и злокачественные опухоли) часто проявляются болями в этой области.
Ощущения носят тянущий или ноющий характер, часто возникают после полового акта или в определенные дни месяца. Сопутствующие симптомы включают нарушения менструального цикла, общую слабость, повышение температуры, бесплодие, частые смены настроения, депрессию, жжение при мочеиспускании.
Иногда боли в пояснице у женщин являются физиологической нормой – подобный симптом часто возникает перед месячными или во втором-третьем триместре беременности.
Легкий дискомфорт, который проходит самостоятельно и не сопровождается дополнительными проявлениями, как правило, не свидетельствует о патологических процессах и не требует обращения к врачу.
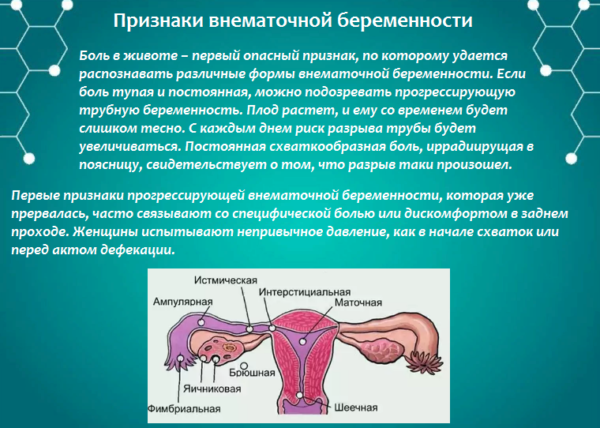
Если же болевой синдром достаточно интенсивный, а вместе с ним наблюдаются кровянистые выделения из влагалища, сильная слабость и лихорадка, следует как можно скорее обратиться к врачу.
Сильная боль внизу живота и в пояснице, которая сопровождается темными выделениями, напоминающими деготь, может свидетельствовать о внематочной беременности – опасном состоянии, требующем немедленного хирургического вмешательства.

Как правило, они локализуются под ребрами с правой или левой стороны, и, в зависимости от клинического течения патологии, могут носить ноющий или острый характер.
Постоянные тянущие ощущения наблюдаются при хронических болезнях (пиелонефрит, нефроптоз и т.д.), а острый, мучительных болевой синдром характерен для почечной колики, когда камень закупоривает мочеточник, и моча скапливается в почках.
Дополнительные симптомы подобных состояний – нарушения мочеиспускания, частые позывы в туалет, жжение в области уретры, повышение температуры.
Ключевыми причинами патологических процессов в печени выступают инфекционные поражения, отравление организма токсичными веществами, расстройства кровообращения и работы иммунной системы, нарушения метаболических и обменных процессов.
Симптомы острых поражений органа выражены достаточно сильно – боли в правой подреберной области, отдающие в плечо и поясницу, сильная тошнота и рвота, пожелтение кожных покровов, обесцвечивание кала и мочи.
Хронические патологии на протяжении долгого времени могут протекать бессимптомно, и проявляться общими симптомами: снижение работоспособности, быстрая утомляемость, расстройства сна, постоянная горечь во рту.
Кишечные инфекции возникают вследствие попадания в ЖКТ патогенных микроорганизмов – бактерий, грибков, вирусов, которые в процессе жизнедеятельности выделяют токсины, отравляющие организм. Начало заболевания, как правило, острое – сильная боль, отдающая в поясницу или пах, тошнота, рвота и понос, ухудшение общего самочувствия, признаки обезвоживания. Каловые массы при кишечных инфекциях могут иметь неестественный оттенок (зеленый, желтый, черный), примеси крови и слизи.
Инфекции и воспалительные процессы в мочеполовых органах у мужчин и женщин (цистит, хламидиоз, мочекаменная болезнь и т.д.) часто проявляются тянущей или тупой болью внизу живота и в области поясницы.
Болевой синдром сопровождается нарушениями мочеиспускания – частые позывы в туалет, жжение и дискомфорт, ощущение неполного опорожнения мочевого пузыря, примеси крови и гноя в моче. Кроме того, у больных наблюдаются неестественные выделения из уретры или влагалища, у мужчин – нарушения половой функции, неприятные ощущения во время эрекции, у женщин – сбои менструального цикла.
Злокачественные опухоли – одна из наиболее опасных причин болевого синдрома в нижней части спины. Чаще всего такие боли наблюдаются при раке почек, мочевого пузыря, кишечника, репродуктивных органов и спинного мозга, но иногда они проявляются при отдаленных опухолях, которые дают метастазы в вышеперечисленные органы.
На первых стадиях онкологических заболеваний неприятные ощущения могут быть слабыми, ноющими и тупыми, или отсутствовать вообще.

Выявить злокачественные опухоли в начале их развития можно по следующим симптомам:
- необъяснимая потеря веса,
- постоянная слабость,
- снижение работоспособности,
- субфебрильная температура,
- изменения вкусовых ощущений,
- расстройства ЖКТ.
Отличить мышечные боли от других видов болевого синдрома достаточно сложно, но чаще всего они имеют несколько характерных особенностей – усиливаются при пальпации, физических нагрузках или напряжении. В число причин, которые вызывают неприятные ощущения в мышцах входят:
- перенапряжение и растяжение мышц (характерно для спортсменов, особенно начинающих);
- травмы, ушибы и другие механические воздействия;
- переохлаждение организма, снижение иммунитета;
- миозит, или воспалительные процессы в мышечных тканях;
- врожденные и приобретенные дефекты опорно-двигательного аппарата, которые способствуют неправильному распределению нагрузки на мышцы (плоскостопие, лордоз, кифоз и т.д.).
Кроме того, причинами болей в мышцах поясничного отдела могут выступать любые патологии позвоночника и заболевания внутренних органов. Механизм их развития заключается в ущемлении мышечных волокон или переходе воспалительного процесса, локализующегося в определенном органе, на близлежащие ткани и структуры.
При болях в мышцах поясницы можно смазать пораженное место мазью с раздражающим или противовоспалительным эффектом (Диклак, Апизартрон, Вольтарен и т.д.), но если дискомфорт не исчез на протяжении 2-3-х дней, рекомендуется обратиться к врачу.

Это нормальное явление, которое свидетельствует о регенерации тканей, и единственное, что должен делать больной – соблюдать медицинские рекомендации.
Если боли усиливаются, сопровождаются повышением температуры, слабостью и другими симптомами, следует как можно скорее проконсультироваться со специалистом – такие проявления могут свидетельствовать о послеоперационных осложнениях.
Большинство людей списывают болевые ощущения в пояснице на перенапряжение, переохлаждение или другие факторы, и не спешат с визитом в медицинское учреждение. Между тем, многие патологии, которые сопровождаются данным симптомом, могут привести к серьезным последствиям, а некоторые заболевания требуют немедленной медицинского вмешательства.
Вызвать «скорую помощь» или как можно скорее доставить человека в больницу необходимо в случаях, когда боль внизу спины имеет высокую интенсивность, острый и режущий характер, или сопровождаются следующими симптомами:
- сильная тошнота, рвота или понос;
- повышение температуры до 38-39 градусов и выше;
- слабость, потеря сознания;
- любые кровотечения;
- отсутствие мочеиспускания или дефекации.
Так как боль в поясничном отделе позвоночника может быть проявлением целого ряда заболеваний, для постановки точного диагноза необходимо пройти комплексное обследование, которое включает клинические и инструментальные методы.
- Врачебный осмотр. При неприятных ощущениях в пояснице следует обратиться к терапевту, который проведет первичный осмотр больного, пальпацию пораженной области, сбор жалоб и анамнеза.
- Анализы. Клинические анализы мочи и крови (общий, биохимический) назначаются во всех случаях – они помогают выявить воспалительные и инфекционные процессы в организме. При подозрении на заболевания внутренних органов могут быть назначены дополнительные исследования – бактериологические посев образцов, анализ мочи по Нечипоренко или Зимницкому, мазок из влагалища и уретры и т.д.
- Рентген чаще всего проводится больным с поражениями позвоночника – он дает возможность оценить состояние костных тканей, диагностировать механические повреждения, протрузии, грыжи и другие патологии. При заболеваниях внутренних органов врачи отдают предпочтение другим методам исследования – УЗИ или эндоскопические процедуры (фиброгастродуоденоскопия, цистоскопия и т.д.).
- МРТ и КТ. Современные и наиболее информативные методики, позволяющие получить послойное изображение внутренних органов и определить малейшие дефекты или патологические процессы на начальных стадиях.
Исходя из результатов комплексного обследования, больному назначается консультация узкого специалиста (нефролог, гинеколог, уролог и т.д.), который выбирает оптимальную тактику лечения.

состояние больного можно облегчить самостоятельно с помощью простых средств.
Первая помощь при острой боли в пояснице заключается в том, чтобы удобно уложить больного и вызвать «скорую помощь». До определения причины неприятных симптомов человеку лучше не давать есть или пить, а также не пытаться его перемещать (особенно это актуально в случаях, когда боль внизу спины ощущается после падений или механических воздействий).
Кроме того, нужно попробовать вспомнить все детали, которые могут помочь в постановке диагноза – какие продукты употреблял больной, что он делал перед тем, как заболела поясница, и т.д.
- Использование медикаментозных препаратов. При неприятных ощущениях в нижней части спины применяются анальгетики (Кеторол, Кетанов, Темпалгин), нестероидные противовоспалительные средства (Ибупрофен, Нурофен) или спазмолитики (Но-шпа, Папаверин) в виде таблеток или внутримышечных инъекций.
- Отдых и покой. Иногда для того, чтобы устранить неприятные ощущения человеку достаточно некоторое время полежать в позе, которая доставляет наименьший дискомфорт. К больному месту можно приложить прохладный компресс – важно, чтобы он был именно прохладным, а не холодным или горячим, так как слишком высокие или низкие температуры могут нанести серьезный вред.
- Массаж. Уменьшить боль можно с помощью легкого массажа, который выполняется растирающими и поглаживающими движениями на протяжении 10-15 минут.
- ЛФК и дыхательные упражнения. При некоторых видах болей (дискомфорт при месячных или остеохондрозе) хороший эффект дают дыхательные упражнения и лечебная гимнастика.
Лечение заболевания назначается в зависимости от локализации, распространенности и других особенностей патологического процесса. При инфекциях и воспалениях основу терапии составляют антибиотики, заболевания позвоночника (остеохондроз, грыжи, протрузии) лечатся с помощью симптоматических препаратов, физиотерапии и ЛФК.
Кисты, новообразования и патологии в запущенной стадии требуют хирургического вмешательства и последующей реабилитации.
Для укрепления спины ежедневно выполняйте специально разработанный комплекс физических упражнений.
Боли в области поясницы – серьезный симптом, который часто свидетельствует о серьезных нарушениях здоровья.
источник
Даже имея хорошее состояние общего здоровья, время от времени человек может испытывать поясничную боль. Ее характер разнится, в зависимости от причины. Наиболее опасными, сигнализирующими об острых процессах, являются резкие коликообразные боли. Самой распространенной считается тянущая боль, которая может возникнуть по множеству разных причин разной степени патологичности.
Ответить на этот вопрос однозначно невозможно. Боль может начаться из-за длительного нахождения в одной позиции, например сидения или стояния, после сна в неудобной позе, физической нагрузки, сквозняка. Такие состояния не редкость, но они, как правило, не требуют долгого лечения и проходят сами, либо под кратковременным воздействием обезболивающих лекарств, мазей, народных методов лечения.
Но бывает, что поясницу тянет без явных причин. Человек не поднимал тяжести и не сорвал спину, не переохладился, спал на ортопедическом матрасе, а боль внизу спины нарастает и усиливается, уходя вглубь. На такие симптомы, особенно если они сопровождаются другими изменениями состояния, стоит обратить внимание и отправиться к врачу.
Если глобально рассмотреть причины поясничной боли тянущего характера, можно выделить две их группы – первичные и вторичные.
Все болевые синдромы, относящиеся к данной группе, возникают на фоне патологических изменений в позвоночнике и его структурах. Это могут быть патологии мышц, суставов, сухожилий, дисков, костей, сосудов, нервных окончаний, формирующих позвоночную систему.
Практически вся нагрузка, которую испытывает тело человека, попадает на позвоночник. Не удивительно, что его структурные элементы изнашиваются и легко подвергаются патологическим изменениям. Усугубляется положение тем, что современный человек мало тренируется, ведет неактивный образ жизни, много сидит и неправильно питается.
В результате тянущие боли могут появиться даже при малейшей физнагрузке, вне зависимости от наличия патологии позвоночника.
Если же патология присутствует, даже единичная незначительная деформация позвонка вполне может вызвать болевой синдром в пояснице, который будет отдавать в конечности и лишать пациента привычного образа жизни и ритма движения.
Все аномалии, не связанные с позвоночными структурами и их состоянием, возникающие из-за патологий в других органах, считаются вторичными причинами возникновения тянущей поясничной боли.
Перечень их может быть следующим:
Есть ряд заболеваний различных органов, одним из симптомов которых является тянущая поясничная боль. По локализации и вовлеченности тех или иных органов их можно разделить на группы.
Таблица. Заболевания, сопровождающиеся поясничными болями, по группам.
| Группа по локализации и вовлеченности органов | Перечень заболеваний |
|---|---|