В российской неврологии боль в спине часто объясняют протрузией или грыжей. Но весь мир думает по-другому, а я стараюсь донести до вас современные мировые взгляды простым языком.
В нашем теле с годами происходят изменения. Кожа малыша нежная, упругая. В 30 лет, как бы мы ни прибегали к косметическим процедурам, она уже не такая. А представьте моряка, который всю жизнь провел в плаваниях: его кожа грубая и морщинистая.
То же самое происходит с нашим позвоночником. В большинстве случаев протрузии и грыжи — естественные возрастные изменения. Если в вашей жизни много провоцирующих факторов, например, ношение тяжелых грузов, то вероятность заполучить большую грыжу увеличивается.
Многочисленными исследованиями установлено, что протрузии дисков встречаются у здоровых людей: в 20 лет — до 40% обследованных (напомню, это пациенты без боли в спине), в 70 лет — до 90%. Кроме того, выраженность изменений на МРТ не связана со степенью болевого синдрома: при большой грыже боли может не быть совсем, а при маленьких протрузиях у пациента может быть сильная боль (потому что причина не в протрузиях, а в другом).
Конечно, вызывает! Примерно в 1-4% от всех случаев боли в спине.
Грыжа приводит не только к боли, но и к другим расстройствам: нарушению чувствительности, изменению рефлексов, иногда снижению мышечной силы. Все это грамотный врач определяет в ходе неврологического осмотра. Если сила мышц достаточная, рефлексы при постукивании молоточком симметричные, не ослабленные, чувствительных нарушений нет, то крайне маловероятно, что боль в спине обусловлена грыжей.
Кроме того, сдавливая спинномозговой корешок на определенном уровне (если Вы почитаете результаты МРТ, увидите, что описаны протрузии и грыжи на уровне, например C3-C5 или L5-S1), грыжа вызывает не просто снижение чувствительности где попало, а в определенных сегментах, и строго определенные изменения рефлексов. Невролог соотносит уровень поражения с данными МРТ.
Все причины боли в спине можно разделить на 3 группы: неспецифические, специфические и корешковые.
Неспецифические — до 85%, обусловлены мышцами, связками, сухожилиями, мелкими суставами.
При неврологическом осмотре нет никаких настораживающих симптомов и признаков поражения нервных корешков, боль усиливаются при движении, уменьшаются в покое, чаще всего связана с неправильным двигательным стереотипом.
Острая боль возникает после неудачного поворота, наклона, вынужденной позы, например, сон в неудобном положении — и наутро невозможно повернуть шею. Хроническая боль часто обусловлена тем, что человек дает слишком большую нагрузку на одни группы мышц и совсем не нагружает другие.
Длительная работа в сидячем положении, ношение ребенка на одном боку — это неверные двигательные стереотипы. Можно бесконечно пить таблетки, но пока вы не поменяете свою двигательную активность, высока вероятность, что боль вернётся. Конечно, активность должна быть с умом.
ни рентген, ни МРТ не нужны, только осмотр врача. Почему? Там либо ничего не обнаружат, либо найдут протрузии/грыжи, не имеющие отношения к делу.
Специфические — до 10%: перелом позвоночника, туберкулез, остеомиелит, абсцесс, стеноз позвоночного канала, новообразование, анкилозирующий спондилит и другие.
Кроме боли в спине могут быть другие симптомы (повышение температуры, похудение) да и сама боль имеет необычные характеристики, например, не зависит от движения или усиливается в покое, ночью.
Анализ крови, рентген, МРТ, ПЭТ-КТ — все зависит от предполагаемой причины.
Корешковые — до 4% (по некоторым данным до 10%), вызваны сдавлением нервного корешка вследствие грыжи.
Может понадобиться МРТ позвоночника, но необходимость в каждом случае определяет врач.
Задача врача — определить, к какой из 3 групп причин относится боль, от этого будет зависеть дальнейшая тактика.
Существует система «красных флагов» ? — симптомов, которые должны вызвать у врача диагностическую настороженность:
- возникновение боли с новыми, необычными характеристиками в возрасте менее 20 или более 55 лет;
- боль, не зависящая от движения, боль в покое;
- усиление боли в ночное время;
- нарастающий со временем характер боли;
- отсутствие облегчения боли или ее усиление после пребывания в лежачем положении;
- локализация боли в грудном отделе позвоночника или в грудной клетке;
- длительное недомогание, лихорадка, необъяснимая потеря массы тела.
- перенесенная в недавнем прошлом травма спины;
- наличие в анамнезе онкологических (злокачественных) заболеваний;
- персистирующая инфекция;
- остеопороз;
- длительный прием кортикостероидов (в том числе в виде ингаляций);
- применение антикоагулянтов;
- внутривенное употребление наркотических препаратов;
- иммунодефицит (в том числе ВИЧ-инфекция), прием иммуносупрессивных препаратов.
- наличие у пациента очаговой неврологической симптоматики (слабость конечностей, онемение, нарушение мочеиспускания и дефекации);
- болезненность при пальпации и перкуссии позвоночника, усиление боли при натуживании;
- выраженная деформация позвоночника;
- пульсирующее образование в брюшной полости.
Наличие этих симптомов (особенно совокупности) у пациента с болью в спине должно заставить врача получше подумать о причине боли и исключить серьезную патологию.
С проведением МРТ при боли в спине есть 2 крайности: делать ее всем подряд «на всякий случай» и не делать исследование тогда, когда оно действительно нужно. Разбираемся вместе с вами.
Если боль в нижней части спины возникла у пациента младше 50 лет, она не иррадиирует в ноги, не сопровождается лихорадкой и неврологический симптоматикой (слабость мышц, нарушение рефлексов и чувствительности, нарушение мочеиспускания и дефекации), в прошлом не было опухолей, то с вероятностью 99% боль носит неспецифический характер и связана с вовлечением мышц, связок, сухожилий, мелких суставов.
Чтобы приблизить эту вероятность к 100% мы оцениваем пациента в динамике и смотрим, уменьшается ли боль после лечения или нет. Если сделать такому пациенту МРТ позвоночника, никакой важной информации мы не получим.
Даже если будут найдены грыжи или протрузии, это ни на что не повлияет.
Во-первых, у пациента без неврологический симптоматики грыжи и протрузии являются случайной находкой и не связаны с болью в спине. Эта мысль так трудно приживается в умах пациентов и коллег, но тем не менее это так.
Во-вторых, находки на МРТ в виде немых, молчащих грыж и протрузий никак не повлияют на лечебную тактику.
Но как же не пропустить другую серьезную патологию? Для этого есть красные флаги ?, которые мы уже обсудили. Врач анализирует все эти настораживающие симптомы (в совокупности, а не по отдельности), после чего принимает решение о необходимости МРТ.
источник
Боль в пояснице может быть разной, отличаться по происхождению и доставлять различное количество дискомфорта. Чтобы понимать, нужно ли срочное лечение проблемы или нет, следует хотя бы примерно определить ее происхождение. Для этого придется понаблюдать за собой.
С этим вопросом – почему болит поясница – в течение жизни приходится сталкиваться практически каждому человеку, а потому многим известно, насколько противной проблема может быть. Неприятные ощущения в большинстве случаев бывают вызваны механическими воздействиями или физическими факторами и их легко устранить. Другое дело – те симптомы, что не дают покоя на протяжении длительного периода времени. В этом случае причину, по которой возникла боль в пояснице, должны определять специалисты. На них же лучше возложить и ответственность за подбор лечебных методов.
Это распространенная разновидность болезненности. Появляется боль в пояснице справа, как правило, по таким причинам:
- Поясничный спондиллез. Неприятные ощущения постоянные, тянущие. При диагнозе боль внизу спины справа концентрируется. При сгибании туловища она может утихать. У некоторых пациентов из-за спондилеза появляется хромота.
- Позвоночная грыжа в поясничном отделе. Проявляется острой болью, которая может отдаваться в ягодицы, задние части бедренных мышц, голени.
- Люмбоишиалгия. Сильная боль внизу спины ближе к позвоночнику может указывать и на такой диагноз. Неприятные ощущения при этом острые настолько, что даже сковываются движения.
- Растяжения связок и мышц. Такая боль появляется через некоторое время после физических нагрузок.
- Травмы позвоночника. Болезненность появляется сразу же после удара или падения и отличается резкостью.
- Остеохондроз поясничного отдела. Внезапная сильная боль в пояснице появляется при любом неловком движении, кашле, неудачном наклоне.
- Сколиоз. Боль при этом возникает в мышцах спины, подверженных чрезмерной нагрузке.
Если болит низ живота и поясница на протяжении долгого времени, то с такими симптомами надо показаться специалисту. Внезапные острые прострелы купировать можно обезболивающим. Если же принимать таблетки не хочется, больное место рекомендуется обмотать шерстяным платком или поясом. Некоторым пациентам, когда болит поясница, помогает расслабление мышц спины. Для этого нужно лечь на твердую поверхность и ноги согнуть в коленях.
К медикаментам пациенты, как правило, обращаются, когда не могут терпеть боли. Самые популярные и действенные средства – нестероидные противовоспалительные препараты и анальгетики:
Хорошо зарекомендовали себя и миорелаксанты – препараты, которые расслабляют мышцы:
Эффективный результат покажет и мазь от боли в пояснице:
- Найз;
- Финалгон;
- Капсикам;
- Апизатрон;
- Нурофен;
- Никофлекс;
- Аналгос.
Нетрадиционная медицина выступает за то, чтобы лечить болезненность в области поясницы компрессами. Самые популярные средства – из настоев ромашки, чабреца, черной бузины, зверобоя. При сильной боли в пояснице лечение может проводиться тертым хреном или редькой. Чтобы лекарство не пекло слишком сильно, целебную массу можно смешивать со сметаной.
Средство от боли с картофелем и медом
- небольшая сырая картофелина – 1 шт.;
- хрен;
- мед – 1 ст. л.
Приготовление и применение
- Картофелину мелко натереть.
- Смешать ее с таким же количеством тертого хрена.
- Добавить мед.
- Все хорошо и тщательно перемешать.
- Смесь толсто нанести на поясницу, обвернуть больное место полиэтиленом и шерстяным платком.
- Через час компресс можно снять. Если боль не исчезла, процедуру повторяют.
От неприятных ощущений – если они при этом не вызваны проблемами внутреннего характера – поможет избавиться зарядка. Несколько простых упражнений будет легко запомнить и повторить, а чтобы они были максимально эффективными, проделывать их желательно регулярно. Особенно это касается людей, ведущих сидячий образ жизни, работающих в офисе и не получающих нужного количества физических нагрузок.
- Нога на колено. Нужно лежать на полу, подняв согнутые в коленях ноги. Одну стопу закладываем на колено, бедро другой обхватываем руками. Голову и плечи при этом от пола не отрывать. Мышцы должны тянуться.
источник
Все больше людей жалуются, что у них болит позвоночник посередине спины. Такое состояние является причиной усталости или может сигнализировать о развитии тяжелой патологии. Существуют меры профилактики и лечения, позволяющие уменьшить дискомфорт и облегчить состояние человека с такими симптомами.
При обращении в медицинское учреждение с жалобами на боль в середине спины врач проводит опрос, делает пальпацию, изучает общее состояние пациента и выясняет причину развития данного состояния. Спровоцировать ухудшение состояния может:
- механические повреждения позвоночника, окружающей мышечной ткани или нервных окончаний;
- воспаления и патологические изменения в состоянии внутренних органов;
- психологические расстройства.
Классификация болевой симптоматики позволит более точно установить причину возникновения патологического состояния:
- Тянущая и тупая — формируется после сильного физического напряжения, при сидячей работе, воспалительных заболеваниях или сколиозе. Выявить изменения можно на приеме у терапевта, хирурга или невролога.
- Длительное время присутствует пульсирующая боль — это признак развития люмбаго. Симптомы: сильная боль во время ходьбы, при быстрых движениях, в позвоночном столбе появляется ощущение прострела. Основные причины возникновения — это переохлаждение или повышенные нагрузки при остеохондрозе. Если лечение не начато своевременно, то боль распространяется по всему позвоночнику.
- Резкая сковывающая боль, мешающая нормально двигаться. Провоцирует такое состояние воспаление, защемление нервного окончания и даже инфаркт миокарда. Рекомендуется лечь на ровную поверхность и отдохнуть несколько минут, если состояние не улучшается, то незамедлительно вызывайте скорую помощь.
Сильная боль между лопатками и выше поясницы может свидетельствовать об опасном заболевании.
Не следует затягивать с лечением, поскольку осложнения нередко приводят к операциям, инвалидности и летальному исходу.
Болезни опорно–двигательного аппарата, при которых наблюдается боль в средней части позвоночника:
- Остеоартрит — это воспаление межпозвонковых суставов. Наблюдается острая боль при попытке выпрямить спину и вдохнуть.
- Остеохондроз — заболевание развивается при поражении дисков позвоночного столба, которые деформируются и образуют костные наросты. В результате происходит сдавливание нервных стволов и человек жалуется на острые приступы боли во время физической активности.
- Грыжа межпозвоночных дисков. Для заболевания характерна простреливающая, острая боль, сопровождающаяся онемением пальцев конечностей.
- Растяжение связок позвоночника наблюдается при профессиональных занятиях спортом или неправильном подъеме тяжестей.
- Сколиоз и кифосколиоз. Патологический изгиб позвоночного столба может спровоцировать защемление корешков спинного мозга, что приводит к болевым ощущениям.
- Миозит — воспаление мышечной ткани спины. Заболевание чаще всего носит односторонний характер.
- Травмы.
Болезненность спины ниже лопаток, возникающая из-за патологий внутренних органов:
- Воспалительный процесс в почках — характеризуется высокой температурой, отеком ног и гипертонией. При нажатии на область воспаления человек чувствует сильнейшую боль.
- Жжение в левой части тела, отдающее в руку, которое сопровождается паникой и одышкой, может указывать на инфаркт миокарда или стенокардию
- При отклонениях в работе сосудистой системы отмечается пульсирующая боль и гипертония.
- Давление в грудной клетке, боль в спине при кашле, высокая температура и интоксикация могут свидетельствовать о развитии опасного заболевания в дыхательной системе.
- Проблемы в работе ЖКТ — боль появляется после приема пищи, на фоне язвы желудка или панкреатита.
- Постоянные стрессы, расстройства и чувство тревоги приводит к затяжному спазму мышц грудной клетки. При этом человек чувствует ноющую боль в середине спины.
- Нарушения в работе нервных окончаний, провоцирующие развитие радикулита.
Для облегчения боли некоторые используют грелки или прибегают к другим средствам, что делать не рекомендуется. Если боль длится более 3 дней и интенсивность симптоматики не снижается, следует незамедлительно обратиться в медицинское учреждение для постановки диагноза.
Чтобы подобрать эффективную терапию, специалист обязан провести диагностику, которая включает:
- Опрос пациента, пальпацию и осмотр спины.
- Рентгенографию грудного и поясничного отдела позвоночника.
- Ультразвуковое исследование брюшной полости.
- Компьютерную томографию или МРТ центральной части позвоночного столба.
- Забор крови и мочи на общий анализ.
Опираясь на результаты исследования, специалист назначает лечение или направляет на консультацию к кардиологу, гастроэнтерологу или неврологу.
Схема терапии включает использование медикаментов и альтернативные методы. В качестве лекарственных средств применяют:
- Хондропротекторы — при заболеваниях позвоночника. Если у пациента умеренные боли, то выписываются таблетки, а при сильных — инъекции.
- Антибиотики — предназначены для антибактериальной терапии. Выбор препарата зависит от результатов теста на чувствительность.
- Нестероидные противовоспалительные препараты для суставов.
- Кортикостероиды — гормональные средства, которые назначаются при тяжелом течении заболевания. Прием строго под контролем врача.
- Витамины группы В.
- Лекарства для нормализации циркуляции крови.
- При острой и мучительной боли используют лекарственные блокады.
- Иглоукалывание, использование аппликатора Ляпко, иппликатора Кузнецова и рефлексотерапию. Воздействие на биологически активные точки позволяет пациентам быстрее восстановиться после болезни и сократить прием лекарств.
- Физиопроцедуры: скипидарные и радоновые ванны, магнитная и ультразвуковая терапия, грязелечение и прочее. Процедуры позволяют снизить болезненные ощущения и делают терапию более эффективной.
- Массаж ручной или аппаратный.
- Лечебная физкультура.
- Плавание.
- Мануальная терапия — это особый комплекс ручных приемов, направленный на устранение патологии.
Самостоятельный подбор препаратов при боли в позвоночнике недопустим, поскольку может усугубить течение болезни и привести к инвалидности.
В период обострения болезненных ощущений цель терапии — снятие симптоматики. Для этого используют такие лекарственные средства:
- НПВС последнего поколения — необходимы для купирования медиаторов воспалительных процессов, чтобы они не поступали в ткани, расположенные возле позвоночника. Позволяют снять спазм, отечность, боль и устранить температуру. При тяжелом протекании болезни назначают инъекции, а в остальных случаях — лекарства в пероральной форме.
- Анальгетики — если обезболивающих характеристик НПВС недостаточно, то используют данную группу медикаментов. Они оказывают влияние на скорость прохождения нервных импульсов к головному мозгу, и болезненные ощущения проходят. Средства и их дозировка лекарства назначаются индивидуально.
- Миорелаксанты — снимают спазмы с мышечного корсета. Эффективны в течение 12 часов.
- Хондропротекторы — в составе препаратов вещества, незаменимые для восстановления связок, суставов и сухожилий. Лечение проводится длительное время.
Дополнительно назначают спазмолитики, комплекс витаминов, антигистаминные средства и диуретики.
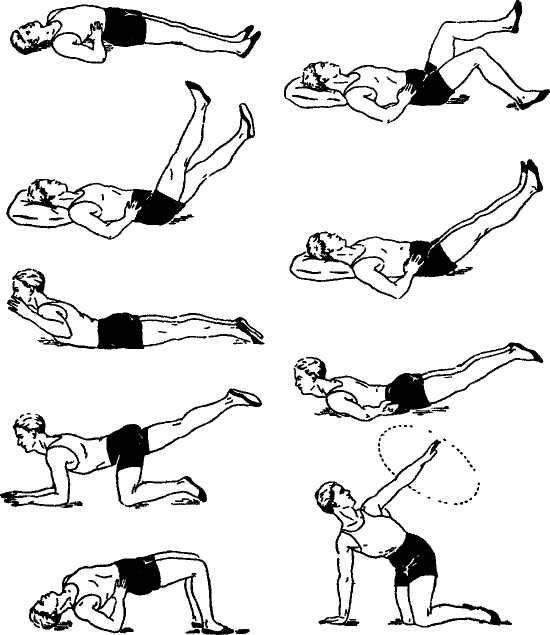
- Ежедневно гуляйте.
- Если у вас сидячая работа, то обязательно делайте перерыв и проводите несложную гимнастику для спины.
- Питайтесь правильно. Один раз в полгода принимайте витаминные комплексы.
- Полноценно отдыхайте.
- Избавьтесь от вредных привычек.
- Проходите профилактический осмотр врачей каждый год.
При возникновении длительных болезненных ощущений в спине обращайтесь за квалифицированной помощью, ведь заболевание проще вылечить на начальном этапе, чем пытаться хроническую болезнь перевести в стадию длительной ремиссии.
источник
Часто человека сравнивают с белкой, которая практические никогда не останавливается и постоянно находится в движении. Действительно, современный ритм жизни требует от нас умения быстро приспосабливаться к различным условиям и бешеному темпу. Чрезмерные нагрузки, гиподинамия, вредные привычки накладывают свой отпечаток на наше состояние здоровья. Одной из распространенных проблем с самочувствием является боль в позвоночнике посередине спины. Предпосылки этому бывают самые разные, порой даже неожиданные. Наверное, поэтому единого лечения патологии не существует. Для выбора вида терапии необходим правильный диагноз.
Важно знать! Врачи в шоке: «Эффективное и доступное средство от боли в суставах существует. » Читать далее.
Любые повреждения позвоночника механического характера становятся причиной появления боли и мешают полноценной жизни. К наиболее распространенным относят:
- мышечные растяжения из-за резких движений;
- большие нагрузки на спину, ношение тяжестей;
- ушибы позвоночника.
В этом случае не только двигательная активность человека сопровождается болевыми ощущениями, но возникают они и в состоянии покоя.
При разрывах мышечных волокон нарушается целостность кровеносных сосудов, что приводит к появлению отеков и гематом в поврежденной области. Характерные признаки механических травм позвоночника:
- ограниченность подвижности;
- дискомфорт при поворотах и наклонах;
- появление гематом и ссадин;
- отек мягких тканей.
Для исключения серьезных патологий следует сделать рентген.
Как лечить боль в позвоночнике посередине спины, возникшую вследствие травмы? Нужно обеспечить пострадавшему покой, а к больному месту приложить холод. Если повреждения спины тяжелые, то человеку во время лечения и последующей реабилитации придется носить поддерживающий корсет. Чтобы снизить воспаление в травмированной области, уменьшить проявление боли, устранить отечность, врач назначит больному нестероидные противовоспалительные препараты. Чтобы быстро избавиться от синяков, используют венотоники, например, Троксевазин, гепариновую мазь, Вольтарен. Если во время травмы была нарушена целостность кожных покровов, необходима противомикробная или антибактериальная терапия, чтобы попавшие в рану микробы не стали причиной инфекции.
Как только острая боль утихнет, лечение лекарственными препаратами можно подкреплять физиопроцедурами, массажем и занятиями ЛФК. Комплекс упражнений должен подобрать инструктор по медицинской реабилитации с учетом состояния пациента.
Неправильная осанка – одна из распространенных причин болей в позвоночнике. Каждый третий житель земли страдает подобными нарушениями и испытывает дискомфорт в области спины и шеи.
Сутулость вызывается подачей головы вперед и округлением плеч, наблюдается значительное отклонение положения туловища от его нормальной оси, возникает дополнительная нагрузка на поясницу. Подвергая позвоночник постоянному напряжению, мы непроизвольно провоцируем растяжение спинного хряща. Постепенно спина теряет свою привычную опору, а в области поясницы появляются болевые ощущения. Если не заниматься коррекцией осанки, то повышается вероятность образования межпозвоночной грыжи.
Искривление позвоночника формируется при неправильном положении тела во время работы, систематическом поднимании тяжестей. Даже выбор матраса может повлиять на состояние осанки и впоследствии стать причиной болей в спине.
Начальные стадии искривления позвоночника визуально не заметны, патология дает о себе знать повышенной утомляемостью, слабыми или умеренными болями в области деформации. При более серьезных нарушениях осанки проблема становится заметной невооруженным глазом. Положение тела отклоняется от правильной оси позвоночника, одно плечо может подниматься вверх, возможно формирование горба. При тяжелых деформациях человек испытывает сильные боли в спине, трудности с передвижением. Искривление приводит к повреждению внутренних органов, вызывая развитие патологий в них.
На начальных стадиях сколиоза лечение направлено на укрепление мышечного корсета для его возможности удерживать позвоночник в правильном положении. Пациенту назначаются курсы массажа и лечебной гимнастики. Чем выше степень искривления, тем дольше будет длиться курс терапии. При сложных патологических изменениях оси позвоночника единственный выход — оперативное вмешательство.
Развитию дистрофических нарушений предшествует множество факторов. Это и заболевания позвоночника, и отпечаток образа жизни человека, и проблемы с его метаболизмом. Чаще всего спинные боли, связанные с дегенеративно-дистрофическими проблемами, возникают при грыжах, остеохондрозах, протрузиях.
Боль в позвоночнике посередине спины может сигнализировать о наличии грыжи между позвонками. Патология сопровождается выпиранием или разрывом фиброзного кольца, при котором его содержимое перемещается в позвоночный канал и давит на нервные окончания и корешки вокруг позвонка. Для этого нарушения характерна жгучая боль по центру спины. Она усиливается при кашле, двигательной активности, при подъеме с постели после сна. Интенсивность боли зависит от степени тяжести состояния больного, может быть слабой или сильной.
Распознать грыжу можно по следующим признакам:
- ограничение подвижности, невозможность выпрямить спину после длительного покоя;
- боль дает о себе знать при любой смене положения тела;
- онемение конечностей или ощущение покалывания;
- слабость, потеря чувствительности в спине;
- проблемы с мочеиспусканием.
Диагноз ставится по результатам КТ, МРТ, осмотра и пальпации пациента, анализа крови и рентгенографии.
Лечением состояний, связанных с болью в позвоночнике посередине спины из-за грыжи между позвонками, занимаются ортопеды или невропатологи. На ранних стадиях патологии можно ограничиться консервативными методами терапии. Для облегчения состояния пациента, уменьшения отеков мягких тканей вокруг проблемной зоны, устранения очага воспаления применяются нестероидные противовоспалительные препараты, миорелаксанты и хондропротекторы. Они помогают улучшить кровообращение в близрасположенных тканях, снять мышечные спазмы.
В комплексе с медикаментозным лечением широко используются методы физиотерапии: электрофорез, грязелечение, ультразвук, магнитотерапия, внутритканевая стимуляция, лечебная физкультура, массаж и другие. Если эти методики не дают должного эффекта, то врачи используют радикальные методы – хирургические операции.
Проблема такого характера возникает по многим причинам, основные — нарушение обмена веществ и чрезмерные нагрузки на межпозвоночные диски. Претерпевая дистрофические изменения, они изнашиваются, разрушаются, микроциркуляция крови ухудшается, ткани и костные структуры недополучают питание. Фиброзное кольцо истончается и ссыхается, нервные окончания испытывают сильное сдавливание, а пульпозное ядро перестает функционировать. Межпозвонковые суставы разрушаются, образуются остеофиты.
Характер болей при нарушении может быть двух видов – дорсаго и дорсалгия. Первая локализуется в области груди и между лопаток, напоминает прострел, внезапный и резкий по своей природе. Дорсаго всегда сопровождается спазмом мышц. Второй вид болей появляется постепенно и отличается от предыдущего своей интенсивностью. Если при дорсаго прострел резкий и сильный, то для дорсалгии характерна умеренная интенсивность, болевой синдром появляется постепенно. При резких движениях и глубоком дыхании его интенсивность увеличивается.
- ограничение двигательной функции позвоночника;
- затрудненное дыхание;
- появление межреберных болей;
- онемение рук и ног;
- ломкость, ухудшение состояния ногтей;
- проблемы органов ЖКТ.
Диагностировать грудной остеохондроз можно методами МРТ, КТ и рентгенографией. Пока заболевание находится в острой форме, больному назначаются противовоспалительные нестероидные препараты, глюкокортикостероиды, миорелаксанты для снятия болевого синдрома, устранения воспалительного очага и отечности тканей. Для нормализации работы суставов врач пациенту назначает хондропротекторы.
При хронической форме патологии в комплекс к медикаментам подключается физиотерапия: электрофорез, УВЧ-прогревание, лазерная коррекция, ионофорез, фонофорез. Период восстановления после лечения включает занятия лечебной физкультурой.
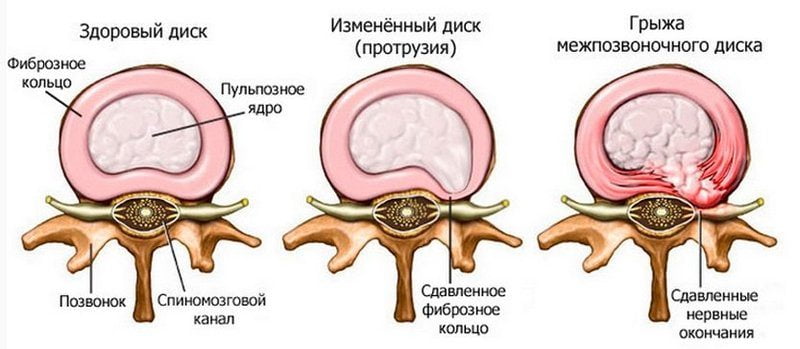
Одно из проявлений остеохондрозов — позвоночная протрузия. Для заболевания характерно выпирание диска за пределы щели между позвонками. Протрузия – это та же межпозвоночная грыжа, только в начальной стадии своего образования.
При патологии обычно болит позвоночник посередине спины в той области, где локализуется нарушение его структуры. В начале образования протрузии неприятные ощущения умеренные, ноющие, но с развитием заболевания не усиливаются, становятся более острыми и жгучими.
Даже «запущенные» проблемы с суставами можно вылечить дома! Просто не забывайте раз в день мазать этим.
Для уточнения диагноза больному назначаются такие методы обследования, как электрокардиограмма, рентгенография или КТ, МРТ, УЗИ грудины и анализ крови. Лечить боли в позвоночнике посередине спины, вызванные протрузией, можно медикаментозно, мануальной и физиотерапией, а при их неэффективности показано оперативное вмешательство.
Практически все дегенеративно-дистрофические патологии спины сопровождаются появлением болей. Их признаки очень схожи друг с другом, потому для постановки правильного диагноза необходимо пройти тщательное обследование у специалиста.
При жгучей боли в позвоночнике посередине спины после сна или в ночное время можно предположить вероятность развития заболеваний сердца и кровеносных сосудов. Например, стенокардия и инфаркт миокарда как раз характеризуются этим признаком.
Под таким заболеванием подразумевают некротические изменения в сердечной мышце из-за острой ишемии. При такой патологии в коронарной артерии образуется тромбоз. Это положение вещей вызывает внезапное нарушение процесса кровообращения и закупоривание основной сердечной артерии. Часто такое состояние приводит к смерти пациента. Чтобы сократить вероятность летального исхода, необходимо вовремя предпринять спасательные меры по отношению к больному.
Чтобы вовремя оказать человеку первую помощь при инфаркте, нужно знать признаки патологии. Это:
- боль в центре спины и в грудине;
- в состоянии покоя жгучие ощущения посередине позвоночника;
- слабость, головокружение;
- сдавленное ощущение в грудине;
- тошнота и рвота;
- бледность кожных покровов;
- одышка, нехватка воздуха;
- липкий холодный пот;
- проблемы с совершением глубокого вдоха.
Для диагностики болезни необходимо изучить клинику болезни, сделать электрокардиограмму, тропониновый тест и провести необходимые лабораторные исследования.
При подозрении у больного инфаркта медлить нельзя, нужно срочно вызывать машину скорой помощи, которая доставит больного в реанимацию стационара.
Эта форма ишемической болезни обусловлена несоответствием между объемом доставляемого кислорода к миокарду и потребляемым им. Характер болевых ощущений – давящий, жгучий, появляющийся после приступа. Локализация сжимающих ощущений — область грудины, опускаются они вдоль позвоночной оси вниз. Иногда она сосредотачивается в верхнем отделе брюшины.
К другим признакам относятся:
- одышка;
- ощущения беспокойства, панические атаки;
- боль в позвоночнике посередине спины после сна;
- аритмия;
- чувство сдавленности в груди при выполнении физических нагрузок.
Для диагностики заболевания необходимы следующие показания:
- лабораторный анализ крови;
- электрокардиограмма по Холтеру;
- мультиспинальная КТ;
- эхокардиография;
- нагрузочные тесты.
Когда сердечные болезни становятся причиной появления боли в позвоночнике посередине спины, цель лечения — восстановление кровообращения в сосудах. С этой целью применяют препараты, угнетающие образование тромбоцитов, например, Аспирин, Плавикс, тромболитики, способствующие растворению уже сформировавшихся тромбов. Широко используются бета-блокаторы, уменьшающие потребность миокарда в кислороде и предотвращающие гибель сердечных клеток. Для снижения уровня беспокойства и гормонов стресса, которые негативно сказываются на состоянии больного сердца, используются бета-адреноблокаторы (Бисапролол, Метапролол и другие). Чтобы снизить нагрузку на миокард, пациенту назначаются нитраты, расширяющие вены и артерии (Динитрат, Нитроглицирин), а для уменьшения объема потребляемого кислорода – антагонисты кальция (Верапамил).
Лечение включает изменение образа жизни, отказ от вредных привычек, пересмотр питания. Увеличение физической активности – бег, спортивная ходьба, плавание, аэробика, теннис – улучшает состояние миокарда и избавиться от болей в груди и спине.
При низкой эффективности консервативной терапии врачи проводят лечение радикальными хирургическими методами, выполняя аортокоронарное шунтирование или коронарную баллонную ангиопластику.
Болезненные ощущения в спине могут объясняться заболеваниями органов дыхательной системы (бронхитом и пневмонией).
При патологии поражается слизистая или вся толща стенок органа, что приводит к нарушению выработки секрета и двигательной активности ресничек, и процесс очистки бронхов затрудняется. Во время постоянного и изнуряющего кашля происходит чрезмерное напряжение и спазм грудных и межреберных мышц, появляются боли в груди ближе к середине спины.
Другие характернык для болезни признаки:
- сильный кашель, усиливающийся в ночные часы;
- повышение температуры тела до 37,5-38 градусов;
- повышенная потливость, недомогание;
- одышка, слабость мышц;
- другие симптомы респираторных заболеваний.
Чтобы определить бронхит, врач назначает следующие методы диагностического исследования: бронхоскопию, бронхографию рентген легких, анализ крови (клинический, иммунологический, биохимию), анализ мокроты, электрокардиограмму, эхокардиографию.
Воспалительный процесс инфекционного характера, протекающий в легочной ткани, в медицине носит название пневмонии. Ее возбудители — вирусы, бактерии и грибы. В зависимости от локализации воспалительного очага болезнь определяется, как правосторонняя, левосторонняя или двусторонняя пневмония.
Боль в позвоночнике посередине спины при заболеваниях органов дыхания возникает не всегда. Но если она есть, то локализация ее приходится на центральную зону грудины. Дискомфортные ощущения носят тупой, ноющий характер, иррадиирущий в спину под ребра. Поэтому пациенты часто жалуются на боль посередине позвоночника.
Другие признаки пневмонии:
- одышка, затрудненность дыхания;
- ощущение тяжести между лопатками и в грудине;
- продуктивный частый кашель, особенно при попытке глубокого вдоха;
- высокая температура тела, озноб;
- выпирающие подреберья.
Чтобы диагностировать пневмонию, врачу достаточно прослушать легкие фонендоскопом и сделать рентген. Для уточнения диагноза назначается УЗИ и эхокардиография плевральной полости, клинический анализ крови и исследование мокроты.
Основа лечения воспалительных заболеваний бронхов и легких — антибактериальная терапия. Выбор препарата подбирает врач индивидуально. Из популярных средств для лечения бронхита и пневмонии назначаются антибиотики пенициллиновой, макролитической и цефалоспориновой групп. Для разжижения и отхождения мокроты используются муколитики и отхаркивающие препараты.
После купирования острой фазы болезни больному разрешаются физиопроцедуры: электрофорез, прогревания, ингаляции, массаж, дыхательная гимнастика, УВЧ.
Таков уж менталитет русских людей, что даже при сильных болях они не спешат на прием к врачу. Вместо этого они упорно продолжают лечиться народными средствами, не подозревая, что иногда любое промедление может стоить жизни или стать причиной инвалидности.
Нельзя откладывать посещение врача в следующих ситуациях:
- если боль имеет острый характер и длится без прекращения более 2-3 дней;
- если имеет место проявление хронических заболеваний, сопровождающихся ноющими дискомфортными ощущениями продолжительностью более 10 дней;
- если боль возникает резко и внезапно, имеет высокую интенсивность;
- если причиной стала травма;
- если есть ощущение онемения рук или ног.
В ситуациях, когда боль иррадиирует в плечо или под лопатку, возникает чувство удушья или наблюдается дезориентация человека в пространстве, нужно срочно вызывать бригаду скорой помощи.
Методы оказания первой помощи пострадавшему зависят от его диагноза, поставить который может только грамотный специалист. Чтобы облегчить страдания больного, постарайтесь до приезда скорой обеспечить ему покой, уменьшить нагрузку на позвоночник, для обезболивания принять Ибупрофен или Ацетоаминофен. При подозрении на сердечный приступ нужно даль человеку нитроглицерин и вызвать Скорую помощь.
При появлении боли в позвоночнике посередине спины ни в коем случае нельзя заниматься самолечением. Массаж, спортивные нагрузки и бесконтрольный прием лекарственных препаратов может не только не принести ожидаемого эффекта, но и усугубить состояние больного и привести его в инвалидное кресло.
источник

врач-невролог, гомеопат, стаж работы 22 года
✔ Статья проверена врачом
Известный японский ревматолог: «ЭТО ЧУДОВИЩНО! Российские методы лечения суставов и позвоночника вызывают лишь недоумение. Смотрите, чем врачи предлагают лечить спину и суставы в России: Вольтарен, Фастум гель, Диклофенак, Мильгамма, Дексалгин и другими подобными препаратами. Однако эти препараты НЕ ЛЕЧАТ СУСТАВЫ и СПИНУ, они лишь снимают симптомы заболевания — боль, воспаление, отёчность. Теперь представьте, что. » Читать интервью полностью»
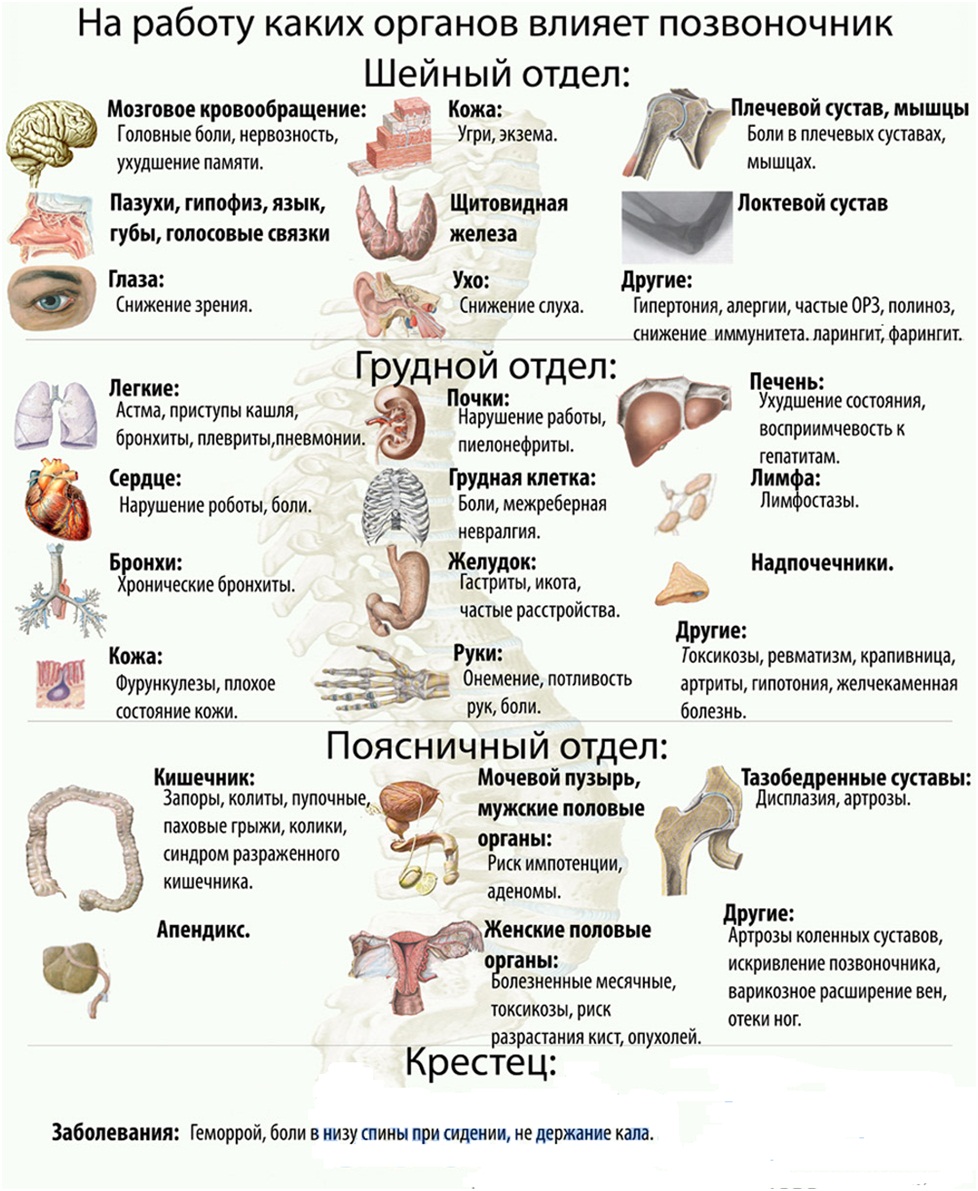
Если у человека болит позвоночник посередине спины, то речь идёт о зоне между лопаток или чуть выше поясницы. Причины боли часто связаны со спазмами мышц, остеохондрозом, болезнями внутренних органов, неправильным образом жизни или стрессом.
Также встречаются редкие заболевания, которые могут привести к серьёзным последствиям. Например, стенокардия, панкреатит, плеврит или инфаркт миокарда. Поэтому при появлении боли в середине спины и дополнительных симптомов следует провести диагностику и своевременное лечение. Терапия может состоять из приёма медикаментов, физиотерапии, сеансов массажа, лечебной гимнастики, операции.

В статье подробно расскажем обо всех причинах боли в середине спины, методах лечения, к какому врачу обратиться, как оказать первую помощь. Обещаю, будет интересно.
Боль в спине по статистике появлялась хотя бы раз у 90% всех людей. А у половины всех больных боль имеет хронический характер Если болевое ощущение не проходит в течение 2-3 дней, особенно при отсутствии эффекта от приёма обезболивающих средств, надо срочно обратиться в больницу. Промедление грозит серьёзным осложнением.

Все причины боли в середине спины условно делятся на заболевания опорно-двигательной системы и болезни внутренних органов. Рассмотрим подробнее все существующие причины, при которых может заболеть между лопатками и в середине позвоночника.
Лечением болезней позвоночного столба занимается невропатолог, вертебролог или ортопед. Для комплексного обследования применяют рентген, КТ или МРТ. Назначается медикаментозное лечение нестероидными противовоспалительными средствами (НПВС), миорелаксантами, витаминами группы B, физиопроцедуры, сеансы массажа, ношение корсета и проведение операции.
Это заболевание имеет много разных форм, например остеоартрит или анкилозирующий спондилит. Эти болезни оказывают разрушительное действие на суставы, что может спровоцировать боль и дискомфорт, воспаление и отёки в позвоночнике, ограничение подвижности спины.
Дополнительно может появиться воспаление, больной не сможет полностью разогнуться и сделать глубокий вдох. При попытках распрямить спину боль усиливается.
Компрессионные переломы, сильные ушибы, смещения дисков и другие механические повреждения могут спровоцировать сильный болевой синдром, который усиливается при движениях. При переломах позвоночного хребта может быть затронут спинной мозг, что может привести к недержанию мочи и онемению.

Важно понимать, что даже очень старые травмы могут беспокоить человека на протяжении многих лет.
Протрузия и грыжа позвоночника может вообще себя никак не проявлять, однако основные симптомы этого заболевания – онемение конечностей, боль, ощущение «бегания мурашек». При этих заболеваниях может произойти сдавливание нервных корешков спинного мозга, что сопровождается резкой болью и прострелами. Боль также может отдавать в шейный отдел и голову.
В грудном отделе позвоночника протрузия и грыжа появляется редко.
Растяжения и разрывы мышечных тканей могут спровоцировать частые подъёмы тяжестей, резкая физическая нагрузка на спину. Как правило, через несколько дней боль проходит сама по себе.
Эта болезнь влечёт ухудшение состояние костной системы. Больные этим заболевания часто получают компрессионные переломы и микротрещины в позвонках (чаще 1 раза в год). Чаще всего заболевание появляется у женщин старше 45 лет.
Боль в середины спины – первичный признак начала болезни, вызывающей искривление позвоночника. Такие болезни влекут за собой сильное нарушение осанки (искривление). Причины этого – постоянная сутулость при стоянии и сидении. Это провоцирует напряжение и микротрещины в позвонках, что вызывает нестабильность позвоночника и защемление нервных корешков.

Часто позвоночник болит в середине спины в утреннее время, повышается утомляемость, появляется боль в груди при движении.
Это заболевание вызывает снижение высоты межпозвонковых дисков, ухудшается их питание и обмен веществ. Остеохондроз появляется из-за сидячего образа жизни, возрастного изменения, плохой наследственности. Боль при остеохондрозе ноющего характера, усиливающаяся в периоды обострения.
Остеохондроз проявляется двумя состояниями: дорсалгия и дорсаго. В этих случаях появляется прострел между лопаток, вызывающий сильную кинжальную боль, спазм в мышцах, усиление болевого синдрома при движении, ухудшение дыхательной функции. Появляется межрёберная боль, чувство сдавливания грудной клетки, жжение и ощущение ползания мурашек в конечностях.
Это воспаление отдельных групп мышц спины. Болевой синдром имеет непостоянный характер, часто изменяется локализация боли, при нажатии болезненность усиливается. Миозит часто проходит самостоятельно, но в некоторых случаях применяют тепловые процедуры и приём обезболивающих таблеток.
Если боль не проходит в течение 3-5 дней, то следует записаться к неврологу.
При этом заболевании болевой симптом пульсирующий, острый или тупой, который длится довольно долгое время. Дополнительные симптомы люмбалгии:
- Резкая боль после физической активности и поднятии тяжестей. В просторечье это называется прострел. Прочитайте подробнее: ВСЁ о люмбаго: что это, симптомы, причины, лечение прострела в домашних условиях .
- Боль усиливается при движении.

Мышечное напряжение и переохлаждение является главным причинами спазмов. Если не лечить спазмы мышц спины, то они могут привести к различным заболеваниям позвоночника (остеохондроз, грыжа). В некоторых случаях мышечные спазмы проходят самостоятельно.
Спазмы сопровождаются усталостью и ноющей болью, которая уменьшается после отдыха.
Это патология позвоночника, при котором нарушается подвижность между позвонками и сильное ухудшение движения в суставах. В спине появляется скованность и боль.
Основные симптомы блока позвоночника – интенсивная боль и снижение подвижности в области деформированного позвонка. При наклонах и поворотах болевой симптом усиливается в разы, ощущаются щелчки и хруст. После этих явлений боль либо уменьшается, либо усиливается.
Симптомы этого заболевания – боль слева или справа в груди, которая может перемещаться в середину позвоночника. Межрёберная невралгия – это воспаление межрёберных нервов из-за разных заболеваний позвоночного столба, переохлаждения, инфекции или травмы.

Боль появляется у человека в любое время суток, усиливается при наклонах и движениях, при прощупывании боль становится сильнее.
Обязательно прочитайте хорошую статью:
При этом заболевании ухудшается состояние мышцы сердца, возникает закупорка сердечной артерии. Практически во всех случаях приводит к смерти больного.
Симптомы инфаркта миокарда:
- Боль появляется в центре груди и спины. Характер боли – резкий.
- В спокойном состоянии болевое ощущение жгучее, которое может отдавать в спину, верхние конечности и челюсть. В некоторых случаях боль такая сильная, при которой пациент может невольно вскрикнуть.
- Появляется резкая слабость, головокружение и одышка.
- Появляется тошнота и сильная рвота.
- Ощущается сдавленность в грудной клетке.
- Боль в ЖКТ.
- У больного появляется сильная усталость.
- Возникает недостаток воздуха, одышка. Человек не может сделать глубокий вдох.
- Появляется липкий пот на коже.
При появлении похожих симптомов следует срочно вызвать неотложку с последующей госпитализацией больного.

Лечением заболевания занимается кардиолог. При помощи ЭКГ, анализов крови и других исследований ставится диагноз и назначается курс лечения. Терапия направлена на улучшение микроциркуляции крови в сосудисто-сердечной системе. При неэффективности лечения назначают оперативное вмешательство.
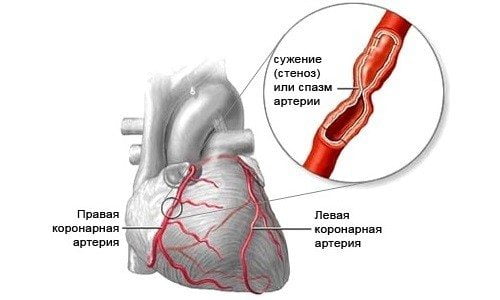
По-другому эту болезнь называют «грудная жаба». Боль при стенокардии жгучая, давящая, локализирующаяся в середине грудной клетки, между лопатками, может отдавать в плечи и руки.
Также стенокардию сопровождают следующие симптомы:
- Панические атаки, сильный страх.
- Нехватка воздуха.
- Сбой сердечного ритма.
- Жжение в грудной клетке.
- Боль в середине спины во время сна.
- Болевой синдром появляется при физических нагрузках и стрессах.

Лечением стенокардии занимается кардиолог.
Появление пульсирующей боли в позвоночнике с одновременным повышением артериального давления из-за стресса может указывать на заболевания сосудов.
Хорошая статья в продолжение:
Эта болезнь появляется в результате воспаления лёгких. Пневмония бывает одно- и двусторонней. Боль в середине спины не всегда сопровождает это заболевание.
Болевой симптом появляется в середине грудной клетки, но больные описывает место боли в середине позвоночника. Дополнительно появляется тупая и ноющая боль, которая отдаёт под рёбра. Также похожие симптомы имеет плеврит.

- Тяжесть в грудной клетке и между лопатками.
- Проблемы с дыханием.
- Частый кашель.
- Высокая температура тела.
Пневмония выявляется на рентгене, УЗИ и при помощи анализа крови и мокроты. Лечением болезни занимается пульмонолог. Для лечения назначаются антибиотики.
Бронхит может быть как самостоятельное заболевание, так и осложнением из-за ОРВИ и простуды. Заболевание бывает хроническим и острым. Эта патология дыхательной системы самая болезненная из-за спазмов грудных и межрёберных мышц.

- Мокрый кашель более 3 месяцев подряд.
- Кашель усиливается во время сна.
- Повышается температура тела.
- Появляется одышка после физической активности.
Лечением бронхита занимается пульмонолог. Он направляет больного на рентген, назначает ЭКГ, бронхоскопию, анализ мокроты. В схему лечения входят антибиотики, муколитические препараты, физиопроцедуры.
Причины появления боли в почках – это инфекционные заболевания и почечные камни. Спина при этом болит в боках, в тех местах, куда упираются ладони больного, если он положит их на спину.
- Увеличение температуры тела.
- Отёки в ногах.
- Проблемы с мочеиспусканием (может появиться боль).
- Тошнота и рвота.
- Болевое ощущение не проходит даже по ночам.
Лечение болезней почек проводит нефролог.

Растущее новообразование в середине позвоночника может оказывать сильное давление на нервные окончания, мышцы, связки, что причиняет очень сильную боль. Обезболивающие таблетки в этом случае помогают слабо. Как правило, боль снимают при помощи наркотических анальгетиков. Заболевание лечит онколог.
Боли в спине у женщин могут быть вызваны нарушениями работы в органах малого таза. Например, это болезненные менструации, воспаления придатков, эндометриоз, внематочная беременность. В некоторых случаях требуется срочная помощь врача.

При заболеваниях женских половых органов запрещено проводить прогревания.
Лечением этих заболеваний занимается гинеколог, которые на основе анализов крови и УЗИ может поставить точный диагноз и назначить курс лечения.
У мужчин боль в спине может указывать на нарушение работы предстательной железы – простатит. При хроническом простатите появляется одновременная боль в промежности, животе и пояснице. Лечение простатита занимается уролог.
Боль в середине спины может указывать на нарушения работы желудочно-кишечного тракта или желчного пузыря. В большинстве случаев это такое заболевание, при котором требуется хирургическое вмешательство.
- Язва желудка
- Осложнения язвенной болезни желудка, например, желудочные кровотечения.
- Обострение панкреатита. В этом случае появляется опоясывающая боль в животе, под лопатками. Больной чувствует, как будто тело стянуло обручем.
- Холецистит в острой фазе.
Симптомы вышеуказанных заболеваний выглядят следующим образом:
- Рвота и тошнота.
- Боль в желудке проходит после приёма пищи.
- Чувствуется горечь во рту.
- Увеличение температуры тела.
- Желтеют кожные покровы и склеры глаз.
Занимается лечением болезней ЖКТ гастроэнтеролог, который назначает УЗИ, анализ мочи, кала и крови, гастроскопию.

У людей старше 60 лет боль в позвоночнике посередине спины вызвана естественными процессами, при которых ухудшается состояние обмена веществ, костей, суставов. Для поддержания и профилактики болей рекомендуется поддерживать активный образ жизни и соблюдать правильное питание.
Из-за сильного нервного напряжения и постоянного стресса может появиться боль в спине, особенно в области лопаток. Главная причина этих симптомов – напряжение и спазм мышц. Депрессия увеличивает на 60% болевые ощущения в центре спины.

Человек при этом начинает сутулиться, появляется вероятность смещения межпозвонковых суставов. Из-за стресса возникает боль между лопаток ноющего и сильного характера, распространяющегося от лопаточной зоны к шее и пояснице. В этом случае лучше обратиться к невропатологу, который может назначить курс медикаментов, а также направить к психотерапевту.
Малоподвижный образ жизни со временем может ослабить мышцы спины, что в конечном итоге может привести к появлению болевого симптома. Также у лиц, систематически употребляющих алкоголь и курящих сигареты, а также имеющих лишний вес, может развиться хроническая боль в позвоночнике. Чтобы избавиться от боли, надо просто кардинально изменить свой образ жизни.
Перечислим основные причины боли в ночное время:
- остеохондроз;
- неудобное постельное место: слишком мягкий матрас или неудобная подушка;
- спазм мышц спины;
- недостаток кальция.
Для устранения этих симптомов рекомендуется спать на ортопедическом матрасе и подушке, а также взять консультацию у невропатолога.

Во время поздних сроков беременности женщины часто жалуются на боль в спине и пояснице. Это связано с увеличением растущего плода, который начинает давить на позвоночный столб и внутренние органы тела. Повышенный вес тоже играет свою роль, усиливая боль в пояснице.
Лечить медикаментами беременных нельзя. В большинстве случаев гинеколог назначает следующие мероприятия:
- Ношение бандажа для беременных, который снимает нагрузку на позвоночник.
- Лечебные упражнения для беременных.
- Ношение ортопедической обуви и стелек.
- Сон на ортопедическом матрасе. Также можно подкладывать мягкую подушку под поясницу.
- Принимать обезболивающие препараты можно только с разрешения лечащего врача.

Боль в середине спины может быть спровоцирована различными причинами, только врач может дать наиболее точный ответ. До посещения врача рекомендуется провести следующие рекомендации при приступе боли:
- Принять 2 обезболивающие таблетки: Ибупрофена, Нурофена или Кеторолака.
- Лечь на твёрдую поверхность, подложив под колени и голову небольшую подушку. Это поможет расслабить спазмированные мышцы.
Обезболивающая поза при боли в спине
- Если есть подозрение на заболевание сердца, то надо принять Валидол или нитроглицерин и незамедлительно вызвать скорую помощь.
При боли в средней части спины, особенно если она периодически тревожит больного, надо записаться к врачу. Если будущий пациент не знает, по какой причине появилась боль, то лучше записаться к терапевту. Этот врач на основании симптомов направит больного к более узкому специалисту. Например, к невропатологу, вертебрологу, кардиологу, урологу. Эти специалисты могут назначить разнообразные виды диагностики: анализы крови и мочи, УЗИ, рентген позвоночника, МРТ, кардиограмму сердца.
Важно понимать, что боль в спине может быть отражённая вследствие заболеваний внутренних органов тела. Поэтому важно начать правильный курс лечения, пока боль не стала острой из-за воспалений и нарушений работы структур позвоночника и внутренних органов.
Рассмотрим популярные лекарства при болезнях позвоночника.
Ненаркотические анальгетики. Снимают умеренную боль. Можно принимать не более 5 дней подряд. Анальгин, Баралгин М.
НПВС (нестероидные противовоспалительные препараты). Эти медикаменты уменьшают болевой симптом и воспаление. Диклофенак, Вольтарен, Ортофен, Кеторолак, Ибупрофен, Найз, Артрозан, Мелоксикам.

Миорелаксанты. Препараты расслабляют напряжённые мышцы, усиливают действие НПВС. Их назначают также, если НПВС не помогают в течение 2-3 дней. Сирдалуд, Мидокалм.
Глюкокортикостероидные средства. Их назначают, когда не помогают НПВС. Гидрокортизон, Дексаметазон, Преднизолон.
Витамины группы B. Улучшают состояние нервных окончаний, обмен веществ, снимают болевой симптом. Тригамма, Мильгамма, Комбилипен, Нейромультивит.
Средства, улучшающие микроциркуляцию крови. Актовегин, Кавинтон, Курантил.
Обезболивающие мази и пластыри. Местные средства удобны в применении, помогают локально устранить боль, отёк и воспаление. Эффективные мази: Вольтарен, Финалгон, Капсикам. Обезболивающие пластыри: Версатис, Вольтарен.
Лечебные блокады. Это уколы с новокаином в сочетании с глюкокортикостероидом. Снимают даже очень сильную боль. Их ставят только в экстренных случаях.
Кроме лекарств необходимо применять другие методы лечения. Только комплексная терапия поможет справиться с заболеванием и предотвратить повторное обострение.
Аппликатор Кузнецова и Ляпко. Усиливают кровообращение, обмен веществ, действие кремов и мазей.
Иглоукалывание. Это воздействие на биологические точки при помощи тонких игл. Благодаря этому можно снять болевой синдром. Необходимо 5-10 сеансов.
Гирудотерапия. Лечение медицинскими пиявками. Метод эффективно снимает воспаление.
Физиолечение. Электрофорез, применение скипидарных ванн, лечение грязевыми и озокеритовыми аппликациями, применение физиоприборов, в т.ч. и в домашних условиях (Алмаг-01, Дэнас и др ).
Массаж. Большую пользу может принести лечебный массаж спины . Также надо знать, что при некоторых заболеваниях массаж противопоказан (смещение позвонков, межпозвоночные грыжи, новообразования). Отлично помогает снять боль и спазмы вакуумный баночный массаж, который можно применять в домашних условиях.
ЛФК. Лечебная физкультура необходима для укрепления мышц спины. Это поможет снять напряжение в спине, улучшит обменные процессы, предотвратить повторное появление болей.
Тракция. Это вытяжение позвоночника. Можно использовать только после разрешения лечащего врача.
Мануальная терапия. Если врач по-настоящему профессионал своего дела, то боль может пройти даже после первого сеанса.
Ношение ортопедического корсета. Этот метод только временно снимет болевые симптомы, разгружая напряжённый позвоночник. Важно! Если носить корсет на протяжении долгого времени, то болезнь может перейти в хроническую стадию.
Ванна. Принятие горячей ванны с эфирным маслом или посещение бани принесёт сильный расслабляющий эффект. Но эти процедуры нельзя делать при обострении болезни, сопровождающимся воспалением.
Для предотвращения боли в позвоночнике посередине спины вследствие опорно-двигательных заболеваний необходимо соблюдать следующие советы врачей:
- Избегайте тяжёлой нагрузки на спину, например поднятие тяжестей. Если этого не избежать, то груз надо поднимать правильно во избежание травм.
Как надо правильно поднимать тяжести
- Спите только на ортопедической подушке и матрасе средней жёсткости. Мягкая кровать может вызвать сильное напряжение в мышцах спины.
- Ведите активный образ жизни, регулярно занимайтесь ЛФК, плаванием. Чем крепче мышечный корсет, тем меньше будут беспокоить больного обострения заболеваний.
- Регулярно посещайте невропатолога.
- 2 раза в год проходите курс массажа по 10 сеансов, а также по 1-2 сеанса мануальной терапии. Это предотвратит повторное появление боли, вплоть до полного исчезновения симптомов.
- Всегда следите за своей осанкой, не сутультесь.
- Избегайте переохлаждений и резких движений телом.
- При сидячей работе раз в 1,5 часа выполняйте разминку.
- Организуйте правильное питание, режим работы и отдыха. Надо ограничить потребление солёной, жирной и острой пищи, больше кушать свежих овощей, нежирные виды мяса и рыбы.
Подведём итог. Боль в позвоночнике посередине спины могут спровоцировать как заболевания опорно-двигательной системы (остеохондроз, грыжа), так и патологии внутренних органов (желудок, почки, сердце). Часто причиной боли может стать банальное растяжение или спазмы мышц, что проходит само по себе через несколько дней.
Очень важно обратиться к врачу при постоянной или периодической боли, сопровождающейся дополнительными симптомами. Если больной не знает, к какому узкому врачу записаться, то лучше обратиться к терапевту. Специалист проведёт диагностику по выявлению причин болевого симптома и назначит курс лечения (медикаменты, массаж, физиопроцедуры). Не занимайтесь самолечением! Будьте здоровы!
источник








 Обезболивающая поза при боли в спине
Обезболивающая поза при боли в спине Как надо правильно поднимать тяжести
Как надо правильно поднимать тяжести